Что такое хронический лимфолейкоз
Для того чтобы разобраться в механизме развития хронического лимфолейкоза (ХЛЛ), нужно понять, как образуются клетки крови и на каком этапе может произойти сбой.
Кровь состоит из двух основных компонентов: жидкой части, или плазмы, и собственно клеток крови — эритроцитов, тромбоцитов и лейкоцитов, которые образуются в костном мозге.
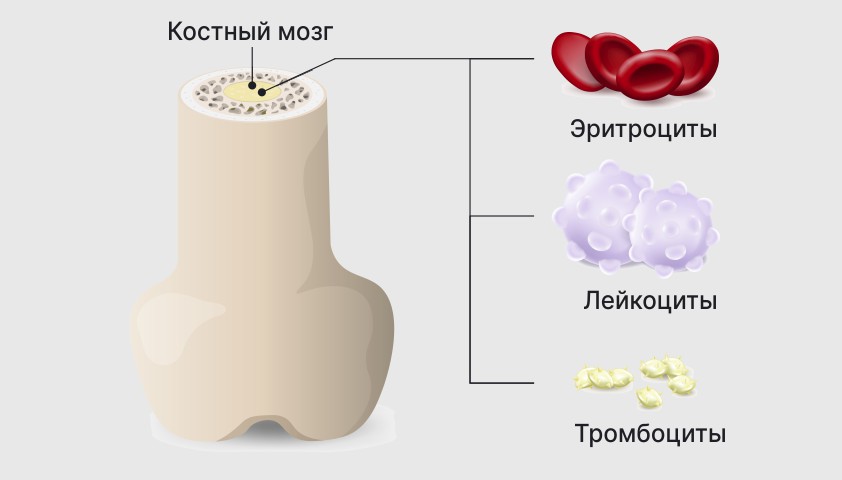
Эритроциты доставляют кислород из лёгких к тканям и органам, лейкоциты уничтожают патогены, а тромбоциты отвечают за свёртывание крови
Эритроциты — это дискообразные клетки. Они очень пластичны: могут проходить даже в самые маленькие капилляры. Эритроциты доставляют кислород к тканям и забирают из них углекислый газ. В этом им помогает белок гемоглобин. Кстати, именно он придаёт клеткам характерный красный цвет.
Тромбоциты — маленькие пластинки, которые участвуют в процессе свёртывания крови. Они помогают остановить кровотечение, если сосуд повреждён. Тромбоциты образуют своего рода затычку — кровяной сгусток, или тромб, который надёжно закрепляется на повреждённом участке и предотвращает кровопотерю.
Лейкоциты, или белые кровяные тельца, выполняют три важные задачи: вырабатывают антитела, уничтожают патогены и разрушают мутировавшие или отмершие клетки собственного организма.
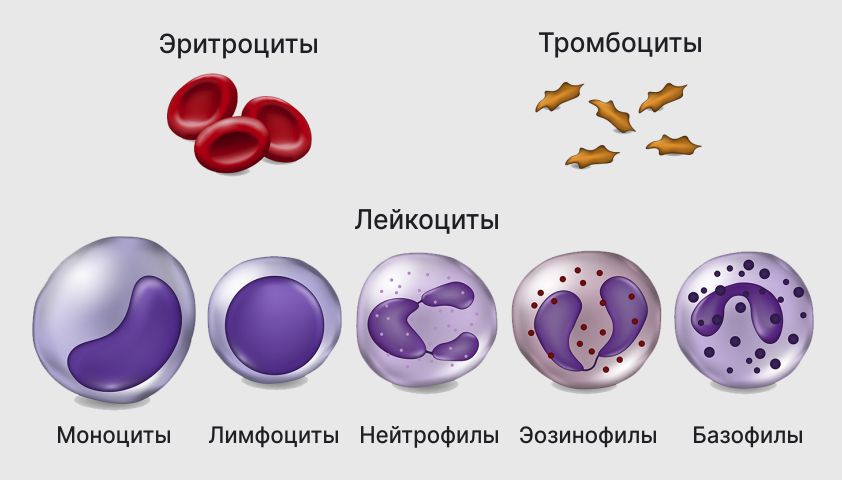
В крови циркулируют пять основных видов лейкоцитов. Функции у них разные, но задача одна — поддерживать работу иммунной системы.
Основные виды лейкоцитов:
- моноциты — утилизируют отмершие клетки и уничтоженные патогены, вырабатывают противовирусные и противомикробные вещества;
- лимфоциты — запоминают патогены и вырабатывают против них особые вещества (антитела), а также уничтожают клетки собственного организма, которые по каким-то причинам были признаны опасными;
- нейтрофилы — распознают и поглощают патогены (этот процесс называется фагоцитоз);
- эозинофилы — защищают от различных микроорганизмов: внеклеточных бактерий, грибков, гельминтов (глистов) и других паразитов;
- базофилы — участвуют в аллергических реакциях (как и эозинофилы), а также вырабатывают особые белки цитокины, которые усиливают активность других клеток иммунной системы.
Основные виды клеток крови
Есть два главных типа лимфоцитов — B-лимфоциты (B-клетки) и T-лимфоциты (T-клетки).
T-лимфоциты первыми вступают в бой с патогенами — атакуют их и стараются разрушить. B-лимфоциты вырабатывают защитные антитела.
В норме B-лимфоциты живут от нескольких дней до нескольких месяцев. Затем на их место приходят новые клетки. Но при хроническом лимфолейкозе этот естественный процесс нарушается — B-лимфоциты не разрушаются, а, наоборот, начинают накапливаться в костном мозге, вытесняя оттуда здоровые клетки крови.
Затем такие «неправильные» B-клетки выходят из костного мозга в кровоток, мигрируют вместе с током крови и оседают в лимфатических узлах, печени, селезёнке.

Пик заболеваемости хроническим лимфолейкозом приходится на возраст 50–70 лет
Течение хронического лимфолейкоза может быть разным. Иногда болезнь не развивается годами, а иногда протекает крайне агрессивно и приводит к летальному исходу в течение 2–3 лет.
В зависимости от симптомов, скорости прогрессирования и ответа на лекарственную терапию различают несколько форм хронического лимфолейкоза.
Основные формы хронического лимфолейкоза:
- хронический лимфолейкоз с доброкачественным течением. Концентрация аномальных лейкоцитов в крови увеличивается очень медленно. Симптомов может не быть годами и даже десятилетиями;
- прогрессирующая форма хронического лимфолейкоза. Концентрация аномальных лейкоцитов нарастает в течение нескольких месяцев;
- опухолевая форма хронического лимфолейкоза. Отмечается выраженное увеличение лимфатических узлов, при этом концентрация лейкоцитов в крови остаётся незначительной;
- костномозговая форма хронического лимфолейкоза. Встречается редко. Главная особенность: опухоль практически полностью вытесняет костный мозг и он больше не может производить клетки крови;
- хронический лимфолейкоз с увеличением селезёнки. Значительно увеличивается селезёнка — орган, который участвует в кроветворении;
- хронический лимфолейкоз с парапротеинемией. Клетки опухоли выделяют патологические белки;
- прелимфоцитарная форма хронического лимфолейкоза. В крови, костном мозге, лимфатических узлах и селезёнке появляются лимфоциты с нуклеолами — ядрышками, которых в норме быть не должно;
- волосатоклеточный лейкоз. Отмечается дефицит всех клеток крови и повышенное содержание ворсинчатых лимфоцитов (отсюда и название). Часто увеличиваются лимфоузлы и селезёнка;
- T-клеточная форма хронического лимфолейкоза. Обычно быстро прогрессирует. Поражает кожу, кости, иммунную и центральную нервную систему.
и делаем скидки до 30%
Начните экономить прямо сейчас!
Причины и факторы риска развития хронического лимфолейкоза
Пока точные причины хронического лимфолейкоза не установлены. Не доказана связь между этим заболеванием и ионизирующей радиацией, СВЧ-излучением СВЧ-излучениеЭлектромагнитное излучение, которое широко применяется для бесконтактного нагрева предметов. Так, принцип СВЧ-излучения лежит в основе работы микроволновой печи., воздействием токсических химических веществ и другими неблагоприятными факторами внешней среды.

После бомбардировки Хиросимы и Нагасаки заболеваемость ХЛЛ не увеличилась. Это говорит о том, что прямой связи между радиацией и этой болезнью нет
Некоторые исследователи полагают, что хронический лимфолейкоз связан с генетическими аномалиями. Так, учёные обнаружили взаимосвязь между ХЛЛ и мутациями в гене TP53 (он запускает процесс гибели клетки, если считает её повреждённой или «неправильной»), а также с хромосомными перестройками (поломкой некоторых хромосом ХромосомыМельчайшие клеточные структуры, которые отвечают за хранение, воспроизводство и передачу генетической информации. В норме у человека 46 хромосом.).
Факторы риска развития хронического лимфолейкоза:
- гендерная принадлежность — мужчины болеют ХЛЛ примерно в два раза чаще, чем женщины;
- возраст — в основном ХЛЛ обнаруживается у людей 50–70 лет;
- географические особенности — в России, европейских странах и США хронический лимфолейкоз гораздо больше распространён, чем в Японии и других странах Азии.
Стадии хронического лимфолейкоза
К хроническому лимфолейкозу невозможно применить общепринятое распределение по стадиям, которое используется в онкологии.
Обычно злокачественные опухоли возникают в конкретном органе, растут в нём, а затем захватывают другие органы и ткани и дают метастазы, в то время как хронический лимфолейкоз изначально распространён по всему организму: атипичные, то есть «неправильные», B-лимфоциты есть в крови, костном мозге, лимфатических узлах.
Поэтому для ХЛЛ применяют другой способ деления на стадии.
В США стадию хронического лимфолейкоза определяют по системе, разработанной доктором Канти Раем. Согласно ей, есть пять стадий ХЛЛ (от 0 до IV). Каждая последующая цифра обозначает всё большую распространённость процесса.
Стадии хронического лимфолейкоза по системе Канти Рая:
- 0 — лимфоцитоз (высокий уровень лимфоцитов в крови);
- I — лимфоцитоз и увеличение лимфатических узлов;
- II — лимфоцитоз, увеличение печени и/или селезёнки;
- III — лимфоцитоз, снижение уровня гемоглобина до 100 г/л и меньше (независимо от увеличения лимфатических узлов, печени, селезёнки);
- IV — лимфоцитоз, снижение уровня тромбоцитов в крови (независимо от увеличения лимфатических узлов, печени, селезёнки).
В Европе принята система доктора Жака-Луи Бине.
Стадии хронического лимфолейкоза по системе Жака-Луи Бине:
- A — уровень гемоглобина более 100 г/л, тромбоциты в норме, увеличение лимфатических узлов в 1–2 областях;
- B — уровень гемоглобина более 100 г/л, тромбоциты в норме, увеличение лимфатических узлов в 3 и более областях;
- C — уровень гемоглобина менее 100 г/л, снижение уровня тромбоцитов (при любом количестве увеличенных лимфатических узлов).
Симптомы хронического лимфолейкоза
На начальном этапе хронический лимфолейкоз может не проявлять себя симптомами. Такое состояние может длиться месяцами, иногда годами. Лимфатические узлы при этом не меняются или становятся лишь немного больше — обычно люди не обращают на это внимания.
По мере прогрессирования болезни лимфоузлы растут и могут достигать 5 см в диаметре (в норме диаметр не превышает 5–10 мм). Одновременно с этим увеличиваются печень и селезёнка. Появляются и другие признаки: частое повышение температуры, слабость, потливость по ночам, необъяснимое снижение веса, плохозаживающие раны, склонные к нагноению.
Без лечения болезнь часто заканчивается летальным исходом — пациент умирает от инфекционных осложнений, кровотечений, глубокой анемии и кахексии (крайнего истощения).

При кахексии кожа может буквально обтягивать кости. Черты лица заостряются, выступают скулы, ключицы, рёбра, кости таза
Осложнения хронического лимфолейкоза
Одно из наиболее распространённых осложнений хронического лимфолейкоза — снижение иммунитета — связано с тем, что «неправильные» B-лимфоциты вытесняют здоровые клетки крови, в том числе и лейкоциты, призванные защищать организм от инфекций.
Инфекционные заболевания у пациентов с ХЛЛ протекают очень тяжело и часто заканчиваются летальным исходом.
Также лимфолейкоз часто сопровождается аутоиммунными осложнениями. У 10–25% пациентов возникает аутоиммунная гемолитическая анемия (АИГА) — заболевание, при котором иммунная система начинает разрушать эритроциты — красные клетки крови.
Основные симптомы АИГА:
- слабость, утомляемость;
- учащённое сердцебиение;
- одышка;
- тяжесть в левом подреберье;
- боли в сердце или пояснице;
- тошнота;
- рвота.
У 2–3% пациентов развивается аутоиммунная тромбоцитопения (ИТП) — нарушение свёртываемости крови.
Основные симптомы ИТП:
- беспричинные синяки;
- мелкая красная сыпь на коже;
- медленная остановка кровотечения после порезов;
- частые носовые кровотечения;
- примесь крови в слюне из-за повышенной кровоточивости слизистой оболочки рта;
- у женщин — обильные и продолжительные менструальные кровотечения.
К какому врачу обращаться при симптомах хронического лимфолейкоза
Диагностикой и лечением хронического лимфолейкоза занимается гематолог — специалист по заболеваниям крови. Дополнительно может потребоваться консультация онколога, рентгенолога, химиотерапевта, психолога.
Лабораторная диагностика
Своевременно диагностировать хронический лимфоцитарный лейкоз позволяют лабораторные исследования. Анализ крови у пациентов с таким заболеванием покажет увеличение количества лейкоцитов.
Микроскопическое исследование мазка крови обнаружит тени Гумпрехта — разрушенные лимфоциты, а также атипичные или крупные лимфоциты.
Генетическое исследование пунктата костного мозга поможет выявить наиболее значимые мутации, которые привели к лейкозу, оценить прогноз заболевания и подобрать эффективную терапию.
Инструментальная диагностика
При подозрении на хронический лимфолейкоз пациентам обычно назначают ультразвуковое исследование (УЗИ) брюшной полости — оно позволяет обнаружить увеличенные селезёнку, печень, лимфатические узлы.

Гепатомегалия — увеличение размера и массы печени
Выявить увеличенные лимфоузлы в грудной клетке помогает рентгенография.
Лечение хронического лимфолейкоза
На начальной стадии хронического лимфолейкоза врач может выбрать выжидательную тактику — он назначит пациенту обследования каждые 3–6 месяцев. Пока болезнь не прогрессирует, пациент остаётся под наблюдением. Но если за полгода количество лейкоцитов увеличилось как минимум вдвое, врач может направить пациента на химиотерапию или таргетную терапию.
Как правило, химиотерапию проводят циклами, с перерывами на 28 дней. Для лечения ХЛЛ применяют две основные комбинации лекарственных препаратов — FCR (флударабин, циклофосфамид, ритуксимаб) и BR (бендамустин, ритуксимаб).
Таргетная терапия подразумевает применение ингибиторов тирозинкиназы (ибрутиниб, акалабрутиниб).
Тирозинкиназа — это фермент, который отвечает за рост и деление клеток. Ингибиторы тирозинкиназы блокируют этот процесс, не давая клеткам опухоли размножаться.
Также в рамках таргетной терапии пациенту могут назначить ингибиторы молекулы BCL-2, например венетоклакс. Такие препараты нормализуют процесс клеточной гибели, в результате атипичные B-лимфоциты умирают.
Прогноз и профилактика
Хронический лимфолейкоз считается неизлечимым заболеванием, однако благодаря современным лекарственным препаратам можно достичь длительной ремиссии — перехода заболевания в неактивную форму.
Специфических правил профилактики ХЛЛ нет. Чтобы не упустить заболевание, рекомендуется раз в год с профилактической целью сдавать общий анализ крови.
Источники
- Майборода А. А. К вопросу о диагностике онкологических заболеваний // Сибирский медицинский журнал. 2015. № 2. С. 128–134.
- Taylor J., Xiao W., Abdel-Wahab O. Diagnosis and classification of hematologic malignancies on the basis of genetics // Blood. 2017. Vol. 130(4). P. 410–423. doi:10.1182/blood-2017-02-734541
- Godley L. A., Shimamura A. Genetic predisposition to hematologic malignancies: management and surveillance // Blood. 2017. Vol.130(4). P. 424–432. doi:10.1182/blood-2017-02-735290
- Куликов С. М., Гармаева Т. Ц., Русинов М. А. и др. Понятия, принципы и задачи популяционной гематологии // Клиническая онкогематология. 2017. № 10(2). С. 250–257.
Частые вопросы
Хронический лимфолейкоз — это опухолевое заболевание, при котором в костном мозге, крови, лимфатических узлах скапливается большое количество изменённых белых клеток крови — атипичных B-лимфоцитов.
Мужчины болеют хроническим лимфолейкозом примерно в два раза чаще, чем женщины. Пик заболеваемости приходится на возраст 50–70 лет. Течение хронического лимфолейкоза может быть разным. Иногда болезнь не развивается годами, а иногда протекает крайне агрессивно и приводит к летальному исходу в течение 2–3 лет.
Читать статью целикомврач-эксперт






