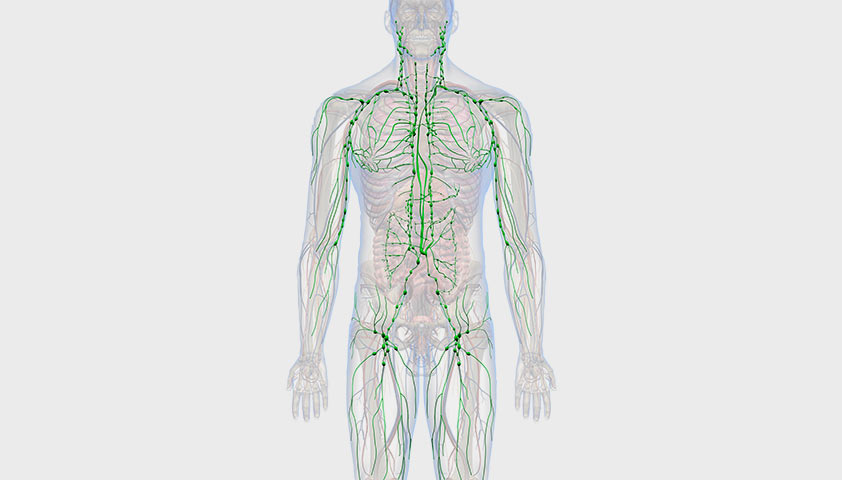
Как устроена лимфатическая система
Лимфатическая система — сложная сеть органов и соединяющих их сосудов, предназначенных для транспорта лимфы ЛимфаБесцветная жидкость, которая состоит из воды, иммунных клеток и примеси химических элементов. Лимфа выводит из тканей продукты жизнедеятельности, токсины, бактерии и вирусы, а также «неправильные» клетки, например разрушенные или мутировавшие.. Эта система охватывает практически все ткани в теле человека, в том числе оболочки головного мозга.
По ходу сосудов лимфатической системы расположены лимфатические узлы — небольшие округлые образования от нескольких миллиметров до нескольких сантиметров в диаметре. Главная задача лимфоузлов — фильтровать лимфу. Благодаря работе лимфоузлов лимфа очищается от микроорганизмов, вирусов и других вредных или ненужных веществ, которые она собрала по ходу циркулирования.
В лимфоузлах синтезируются и хранятся клетки иммунной системы, в том числе лимфоциты. Если вместе с лимфой в узел попадают вредоносные микроорганизмы, то лимфоциты активизируются и начинают борьбу с инфекцией.
Основные виды лимфоцитов:
- B-лимфоциты — вырабатывают защитные белки (антитела, которые атакуют «чужаков»);
- T-лимфоциты — обеспечивают защиту, выделяя биологически активные вещества (не антитела).
и делаем скидки до 30%
Начните экономить прямо сейчас!
Что такое лимфома
Лимфома — это группа онкологических заболеваний, при которой клетки иммунной системы лимфоциты мутируют и становятся злокачественными. Они увеличиваются в размерах, перестают погибать и начинают бесконтрольно делиться, образуя опухоль.
В большинстве случаев лимфома начинается в лимфатических узлах. Однако опухоль может сформироваться и в других органах и тканях, содержащих лимфоциты, — в селезёнке, желудке, кишечнике, костном мозге, миндалинах и аденоидах, а также в тимусе Тимус (вилочковая, или зобная, железа)Небольшой орган, который у детей располагается сразу за грудиной. Тимус синтезирует лимфоциты. У взрослых исчезает или сильно уменьшается в размерах..
На ранних стадиях лимфома хорошо поддаётся лечению. Однако распознать болезнь бывает нелегко — её симптомы неяркие или отсутствуют совсем. Поэтому многие обращаются к врачу лишь тогда, когда опухоль уже начала метастазировать — образовывать отдалённые злокачественные очаги.
Виды лимфом
Выделяют два основных вида лимфом: лимфому Ходжкина и неходжкинские лимфомы. Они отличаются друг от друга временем начала болезни, течением, а также тем, как опухолевые клетки выглядят под микроскопом и какие молекулы в них имеются.
Отличия лимфомы Ходжкина от неходжкинских лимфом
Лимфома Ходжкина (лимфогранулёматоз, болезнь Ходжкина) возникает из-за мутаций ДНК в B-лимфоцитах. В результате B-клетки начинают неконтролируемо делиться и расти, их функции нарушаются, в том числе ухудшается способность бороться с инфекциями. Чаще всего лимфомой Ходжкина болеют молодые люди в возрасте от 20 до 40 лет.
Неходжкинские лимфомы подразделяются на две категории: B-клеточные (развиваются из B-лимфоцитов) и T-клеточные (развиваются из T-лимфоцитов). Обе формы обычно обнаруживаются у людей старше 50 лет.
Причины лимфомы
Причины лимфомы Ходжкина пока до конца не изучены, но принято считать, что один из основных спусковых крючков болезни — вирус Эпштейна — Барр.
Вирусные частицы — вирионы — проникают внутрь лимфоцитов и заставляют их бесконтрольно делиться. Кроме того, вирионы нарушают процесс естественной гибели лимфоцитов. В результате клетки становятся практически бессмертными.
Среди других возможных причин лимфомы Ходжкина — инфицирование вирусом иммунодефицита человека. При ВИЧ количество лимфоцитов в организме падает. Иммунная система перестаёт так же тщательно, как и раньше, их контролировать. Из-за этого в тканях и органах могут начать накапливаться мутировавшие лимфоциты.
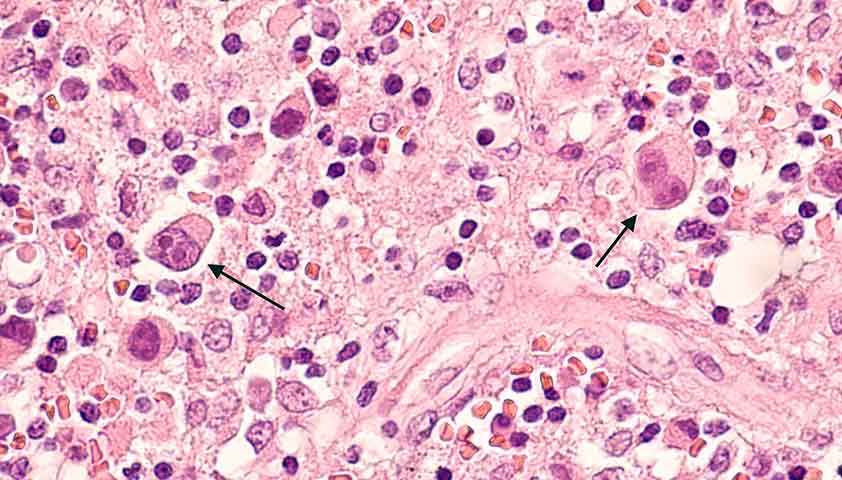
Так выглядят под микроскопом гигантские мутировавшие клетки в лимфатическом узле
Также известны факторы риска, которые могут привести к развитию лимфомы Ходжкина.
Факторы риска развития лимфомы Ходжкина:
- некоторые инфекционные заболевания (например, хронический гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, вызванные бактерией хеликобактер пилори);
- вирусный гепатит — инфекционное заболевание печени;
- аутоиммунные заболевания (такие как системная красная волчанка, ревматоидный артрит);
- облучение радиацией;
- контакт с токсичными химическими веществами (бензолом, инсектицидами, гербицидами);
- врождённый иммунодефицит;
- генетические предпосылки (лимфома Ходжкина у ближайших родственников).
Неходжкинские лимфомы связаны с мутациями в ДНК лимфоцитов. Из-за них клетки не погибают вовремя и продолжают делиться.
Изменённые лимфоциты скапливаются в одном или нескольких лимфатических узлах, формируя опухоль. Со временем клетки могут распространиться на другие части тела.
Причины, по которым в ДНК клеток происходят мутации, пока до конца не изучены. Зато науке хорошо известны факторы риска, которые могут привести к развитию неходжкинской лимфомы.
Факторы риска развития неходжкинской лимфомы:
- перенесённая лучевая или химиотерапия;
- врождённый или приобретённый иммунодефицит;
- контакт с токсичными химическими веществами;
- возраст — треть опухолей диагностируются у людей старше 75 лет;
- пол — заболевание чаще встречается у мужчин, чем у женщин;
- длительный приём препаратов, которые подавляют защитную функцию иммунной системы, например лекарств, назначаемых после трансплантации органов;
- аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка или синдром Шёгрена, целиакия — непереносимость белка глютена);
- инфицирование вирусом Эпштейна — Барр, T-лимфотропным вирусом человека, хеликобактерной инфекцией, вирусами гепатитов В и С, вирусом герпеса человека 8-го типа.
Кроме того, повышенному риску развития неходжкинских лимфом подвержены люди, имеющие родственников первой линии родства (родителей, братьев, сестёр) с диагнозом ходжкинской или неходжкинской лимфомы.
Стадии лимфомы
Как и другие виды рака, лимфомы проходят через четыре стадии. Для определения стадии используется классификация Анн-Арбор Анн-АрборГород в штате Мичиган, США. В 1971 году в нём прошло заседание Комитета по классификации стадий лимфомы. На этом заседании была принята актуальная классификация..
Стадии лимфомы по классификации Анн-Арбор:
- I стадия: опухоль затронула одну группу лимфатических узлов;
- II стадия: опухоль распространилась на несколько групп лимфатических узлов по одну сторону от диафрагмы (мышцы, отделяющей грудную полость от брюшной);
- III стадия: поражены лимфатические узлы по обе стороны от диафрагмы;
- IV стадия: есть метастазы в печени, почках, сердце, кишечнике, костном мозге и других органах.

Стадии лимфомы согласно классификации Анн-Арбор
Классификация Анн-Арбор дополняется модификацией Котсуолд КотсуолдРегион в центральной части Великобритании. В 1988 году там состоялась встреча врачей-экспертов, которые модифицировали классификацию Анн-Арбор..
Стадии лимфомы (в модификации Котсуолд)
— Ночная потливость
— Потеря более 10% веса за последние 6 месяцев
Симптомы лимфомы
Чаще всего первым симптомом лимфомы становится безболезненное увеличение лимфатических узлов — обычно шейных и надключичных.
При неходжкинской лимфоме увеличенные лимфоузлы похожи на безболезненные уплотнения или шарики под кожей
Другие симптомы зависят от того, какие лимфоузлы поражены. Если внутрибрюшные, то может возникнуть боль, тяжесть, чувство переполнения в области живота. Специфические симптомы могут возникнуть и при лимфомах, поражающих лимфоглоточное кольцо: изменяется тембр голоса, увеличиваются миндалины.
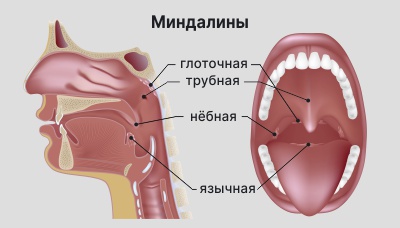
Лимфоглоточное кольцо состоит из 6 маленьких желёз (миндалин) и как бы обхватывает горло изнутри, не пуская опасные микробы дальше в организм
Некоторые люди с лимфомой отмечают другие, более общие, симптомы онкологических заболеваний.
Общие симптомы онкологических заболеваний, в том числе лимфомы:
- повышение температуры тела до 38 °C и выше без объяснимых причин;
- обильное потоотделение по ночам;
- потеря массы тела на 10% и выше;
- перемежающаяся лихорадка — повышение температуры тела по утрам и вечерам;
- кожный зуд в области увеличенных лимфоузлов;
- слабость, утомляемость.
К какому врачу обращаться при симптомах лимфомы
Большая часть лимфом обнаруживается при обращении к терапевту из-за появления необычных, непроходящих припухлостей на теле, жалоб на ухудшение самочувствия. При подозрении на лимфому терапевт направляет пациента к профильному специалисту — онкологу или онкогематологу.
Поводы для дополнительного обследования с последующей консультацией онколога или онкогематолога:
- постоянная беспричинная слабость;
- одышка при обычной физической нагрузке;
- стойкое ежедневное повышение температуры тела (в пределах 37–37,5 °C);
- ухудшение аппетита, отвращение к определённым продуктам.
Также первичное обследование может проводиться под руководством специалиста общей практики или хирурга.
Лабораторная диагностика
Своевременно диагностировать лимфому позволяют лабораторные исследования.
В общем анализе крови может обнаружиться умеренный лейкоцитоз — увеличение концентрации лейкоцитов. Часто встречается повышение СОЭ (скорости оседания эритроцитов). Реже наблюдается анемия — низкий уровень гемоглобина. Может снижаться содержание лимфоцитов.
Биохимический анализ крови может показать повышенный уровень C-реактивного белка (индикатора воспалительных процессов), щелочной фосфатазы (маркера работы печени и желчевыводящих путей) и лактатдегидрогеназы (ЛДГ — фермента, уровень которого может повышаться при онкологических процессах).
Однако нередко при лимфоме нет изменений в анализах крови, при этом у человека сильно увеличены лимфоузлы. Учитывая, что так бывает не только при лимфомах, но и при инфекционном мононуклеозе, токсоплазмозе, цитомегаловирусной инфекции и ВИЧ, нужны дополнительные исследования. Чтобы исключить эти заболевания, врач может назначить анализы крови.
Если подозрения на лимфому подтвердятся, проводят биопсию. Золотой стандарт диагностики лимфом — эксцизионная биопсия, при которой поражённый лимфоузел удаляют полностью и исследуют его.
Если эксцизионную биопсию провести невозможно, выполняют пункцию лимфоузла или проводят трепан-биопсию — столбик ткани лимфоузла забирают с помощью полой трубки. Так бывает, если опухолевый очаг расположен в глубине внутренних органов или пациент находится в тяжёлом состоянии.
Взятый при биопсии образец отправляют на гистологический анализ в лабораторию, где полученные ткани изучают под микроскопом. По результатам гистологического исследования врач выявляет лимфому, определяет её стадию, размер, форму и тип клеток, из которых состоит опухоль.
Инструментальная диагностика
При подозрении на лимфому пациенту могут назначить рентгенографию или УЗИ — эти исследования помогут обнаружить увеличенные лимфоузлы.
При этом наиболее точным инструментальным исследованием, которое помогает не только диагностировать болезнь, но и определить её стадию и отслеживать эффективность лечения, считается ПЭТ-КТ .
ПЭТ-КТ сочетает два типа исследований: позитронно-эмиссионную и компьютерную томографию.
Перед процедурой пациенту внутривенно вводят радиофармпрепараты. Затем через 60–90 минут проводят сканирование.
Радиофармпрепараты накапливаются в тканях и органах. При этом чем активнее в них происходит обмен веществ, тем больше препарата в них окажется.
В клетках злокачественных новообразований обмен веществ наиболее интенсивный, поэтому в них аккумулируется наибольшее количество контрастных веществ. Таким образом, ПЭТ-КТ позволяет визуализировать даже самые небольшие опухоли и оценить распространённость онкологического процесса.
ПЭТ-КТ — безболезненная процедура, которая в среднем длится около 1 часа
В течение суток после ПЭТ-КТ пациенту нужно пить больше жидкости, чтобы как можно быстрее вывести из организма контрастное вещество.
Если выполнить ПЭТ-КТ нет возможности (не во всех городах имеются такие аппараты), можно сделать КТ шеи, грудной клетки, органов малого таза и брюшной полости с контрастированием — чтобы обнаружить и оценить размеры опухолевых очагов.
Лечение лимфомы
Главная задача лечения лимфомы — уничтожить как можно больше злокачественных клеток и добиться стойкой ремиссии (частичного или полного исчезновения признаков болезни), а в некоторых случаях — полного выздоровления.
Основной метод лечения — химиотерапия. Она может использоваться как самостоятельно, так и в сочетании с иммунотерапией и лучевой терапией. Это связано с тем, что зачастую лимфома — не локальный, а системный процесс, поэтому терапия должна быть направлена не столько на конкретную поражённую область, сколько на организм в целом. Продолжительность лечения может составлять более полугода.
Лучевую терапию обычно применяют в сочетании с операцией и химиотерапией.
Перед лучевой терапией обязательно проводят ПЭТ-КТ, КТ или МРТ — определяют расположение и размеры опухолевых очагов.

Во время сеанса лучевой терапии специальный аппарат двигается вокруг пациента и подаёт рентгеновские лучи в определённые точки на его теле
Таргетная терапия — ещё один лекарственный метод лечения лимфомы. Он основан на использовании препаратов, блокирующих конкретные молекулы в опухолевых клетках. В отличие от традиционных химиопрепаратов, которые поражают не только опухолевые, но и здоровые клетки, таргетные направлены на определённую мишень и практически не затрагивают здоровые клетки.
Иммунотерапия укрепляет собственную иммунную систему человека с помощью компонентов для активной борьбы с опухолевыми клетками.
Для иммунотерапии могут применяться моноклональные антитела (созданные в лаборатории белки, атакующие конкретную мишень на поверхности изменённых лимфоцитов) или, например, клетки CAR-T (T-лимфоциты, полученные из крови пациента).
Методика CAR-T построена на том, что у пациента берут собственные иммунные клетки, активируют их против компонентов опухоли, затем размножают в лаборатории и возвращают в организм человека. Это помогает уменьшить или уничтожить опухоль.
При неэффективности стандартной терапии или при рецидиве болезни может применяться трансплантация костного мозга.
Если в опухолевый процесс не вовлечён костный мозг, то производится аутологичная трансплантация. При ней у пациента берут его собственные клетки крови, замораживают, дают больному высокие дозы химиотерапии и затем возвращают клетки обратно. Смысл аутологичной трансплантации состоит в том, что клетки костного мозга очень чувствительны к химиотерапии и есть такие дозы химиотерапии, которые можно дать, только защитив их. Клетки защищают, помещая в холодильник, а потом возвращают пациенту.
Если костный мозг вовлечён в опухолевый процесс, проводят аллогенную трансплантацию, то есть пересаживают кроветворные клетки от донора.
Прогноз и профилактика
Прогноз лимфомы во многом зависит от стадии болезни. В онкологии принято оценивать пятилетнюю выживаемость Пятилетняя выживаемостьПроцент пациентов с выявленным заболеванием, которые пережили рубеж в 5 лет. Именно в этот промежуток времени, по статистике, чаще всего случаются рецидивы болезни, что существенно ухудшает прогноз..
На первой и второй стадии пятилетняя выживаемость при лимфоме Ходжкина может достигать 90%, на третьей — до 80%, на четвёртой — 65%.
При неходжкинских лимфомах пятилетняя выживаемость на первой стадии составляет около 86%, на второй — 78%, на третьей — 72%, на четвёртой — почти 64%.
Кроме того, прогноз зависит от типа заболевания, распространённости лимфомы, особенностей изменённых клеток, возраста человека, состояния его здоровья.
Специфических способов профилактики лимфомы нет. Чтобы снизить риск развития болезни, следует придерживаться здорового образа жизни, отказаться от курения и алкоголя, защищать кожу от солнца и быть физически активным. Кроме того, важно своевременно лечить инфекционные заболевания, не делить с другими людьми предметы личной гигиены — бритвы, расчёски, зубные щётки, маникюрные принадлежности, чтобы не заразиться вирусными гепатитами, использовать барьерные средства контрацепции.
Также необходимо регулярно — хотя бы 1 раз в год — приходить на профилактический осмотр к врачу-терапевту и сдавать базовые анализы крови. Это поможет выявить изменения на ранней стадии, когда лимфома ещё не успела распространиться по организму и справиться с ней будет легче.
Источники
- Swerdlow S. H., Campo E., Pileri S. A., et al. The 2016 revision of the World Health Organization classification of lymphoid neoplasms // Blood. 2016. Vol. 20. Р. 2375–2390. doi:10.1182/blood-2016-01-643569
- Лимфома Ходжкина: клинические рекомендации / Ассоциация онкологов России. М., 2020.
- Hodgkin lymphoma // National Health Service. 2021.
Частые вопросы
Лимфомы — это большая группа онкологических заболеваний, при которых клетки иммунной системы лимфоциты мутируют и становятся злокачественными. Они увеличиваются в размерах, перестают погибать и начинают бесконтрольно делиться, образуя опухоль.
Чаще всего лимфома возникает в лимфатических узлах. Однако опухоль может сформироваться и в других органах и тканях, содержащих лимфоциты, — в селезёнке, желудке, кишечнике, костном мозге, миндалинах и аденоидах, а также в тимусе.
Прогноз болезни во многом зависит от того, когда было начато лечение. На первой и второй стадии пятилетняя выживаемость при лимфоме Ходжкина может достигать 90%, а при неходжкинских лимфомах — около 78–86%.
Читать статью целикомврач-эксперт