Что такое мастопатия
Мастопатия — заболевание, при котором в молочных железах происходят доброкачественные изменения. Ткани неравномерно разрастаются из-за патологических процессов, в результате чего в груди появляются узлы, уплотнения или кисты.
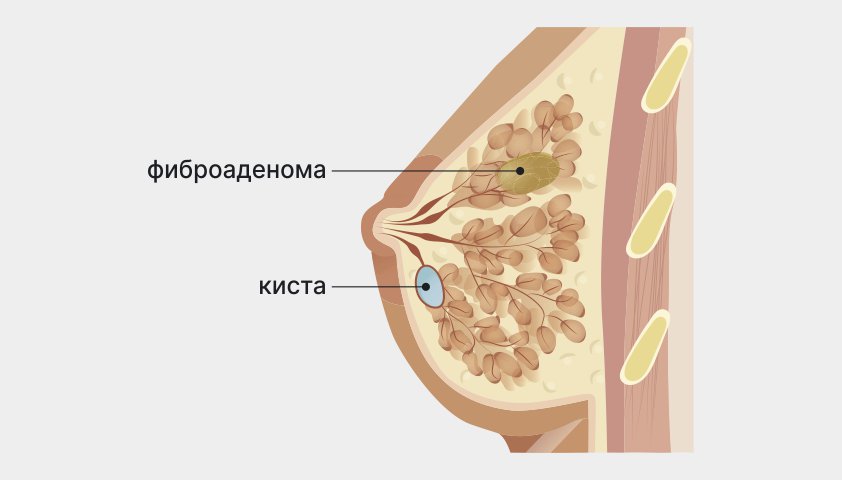
При мастопатии в ткани молочной железы появляются новообразования и кисты
У мастопатии много альтернативных названий-синонимов. Доброкачественная дисплазия молочной железы (ДДМЖ), дисгормональная гиперплазия молочных желёз, фиброаденоматоз и фиброзно-кистозная болезнь — всё это одна и та же патология.
Мастопатия считается одной из самых распространённых женских болезней — с ней сталкивается более половины женщин на протяжении жизни. Пик заболеваемости приходится на 40–50 лет.
Несмотря на доброкачественность, мастопатия — один из маркеров предрасположенности к раку молочной железы (РМЖ). Это самый распространённый вид онкологического заболевания среди женщин. В 2018 году в России было выявлено 70 682 случая РМЖ, что составляет почти 21% от всех диагностированных злокачественных новообразований среди пациентов женского пола.
Рак груди и мастопатия тесно связаны: у заболеваний общие факторы возникновения и механизмы развития. Кроме того, у многих пациенток с мастопатией обнаруживают первичные предраковые изменения тканей желёз. По этой причине игнорировать симптомы мастопатии опасно.
Некоторые формы мастопатии повышают риск развития рака молочной железы в 3–4 раза.
и делаем скидки до 30%
Начните экономить прямо сейчас!
Причины мастопатии
Доброкачественная дисплазия молочной железы считается гормонально зависимым заболеванием. Это значит, что причиной его развития могут быть нарушения гормонального фона женщины, а именно избыток эстрогенов и дефицит прогестерона.
Эстрогены — основные женские половые гормоны, которые участвуют в регуляции менструального цикла, управляют работой репродуктивной системы, а также обеспечивают проявление вторичных половых признаков у женщины — рост молочных желёз в подростковом возрасте, оволосение и распределение подкожного жира по женскому типу.
Однако в избытке эстрогены приводят к патологическому разрастанию тканей протоков в молочной железе. Они закупориваются, и из-за этого формируются полости с серозной (сывороточной) жидкостью — кисты.
Кроме того, под влиянием эстрогенов в железах возникают отёки и разрастается соединительная ткань — из неё могут образовываться узлы и другие доброкачественные новообразования.
Прогестерон — женский половой гормон, концентрация которого повышается после созревания яйцеклетки, в середине цикла. Он подготавливает матку к возможной беременности. Если она наступает, прогестерон защищает плод от отторжения и вместе с другими гормонами создаёт благоприятные условия для его развития. Если же зачатие не произошло, уровень прогестерона снижается и начинается менструация.
Нормальный уровень прогестерона препятствует неправильному разрастанию тканей молочных желёз: они активно обновляются и старые клетки своевременно заменяются новыми.
Эстрогены и прогестерон вырабатываются в организме в определённой пропорции. То есть для развития мастопатии ключевое значение имеет именно гормональный дисбаланс.
Основная причина мастопатии — гормональный дисбаланс.
Помимо изменения уровня эстрогена и прогестерона, в некоторых случаях мастопатию связывают с избытком пролактина — гормона, отвечающего за выработку молока.
Факторы риска развития мастопатии
Факторов, которые могут способствовать развитию мастопатии, довольно много. И все они прямо или косвенно влияют не только на молочные железы, но и на уровень половых гормонов и, соответственно, на работу репродуктивной системы.
Факторы, повышающие риск развития мастопатии:
- раннее начало менструаций — молочные железы не успевают перестроиться под новый гормональный фон, что создаёт почву для патологий в их тканях;
- низкая масса тела, быстрый рост в подростковом возрасте — связано с изменениями гормонального фона и неспособностью тканей молочной железы быстро к нему адаптироваться;
- чрезмерное употребление в пищу животных жиров и мяса (более трёх порций в день в подростковом возрасте), а также дефицит овощей, фруктов и орехов — несбалансированное питание влияет на гормональный фон, а также сказывается на обмене веществ и может спровоцировать изменения в молочных железах;
- употребление алкоголя (в возрасте от 16 до 23 лет) — спиртные напитки влияют на нормальные биохимические процессы в организме;
- регулярное употребление кофеина — в нём содержатся метилксантины, которые способствуют разрастанию фиброзной ткани;
- поздняя менопауза — эстрогены воздействуют на молочные железы дольше, и это повышает вероятность развития заболеваний;
- отсутствие беременностей — в период вынашивания ребёнка повышается уровень прогестерона, который, как описывалось выше, защищает ткани молочных желёз от патологического разрастания;
- искусственное прерывание беременности или выкидыши — в обоих случаях происходит значительный скачок гормонального фона, который может плохо сказываться не только на молочных железах, но и в целом на здоровье женщины;
- непродолжительный период лактации (менее 6 месяцев) или её полное отсутствие — отрицательно сказывается на гормональном фоне и состоянии молочных желёз;
- сильные стрессы — при постоянном физическом или эмоциональном напряжении гормональный фон меняется, а также увеличивается концентрация гормона кортизола, который переводит организм в режим выживания;
- эндокринные нарушения: ожирение, сахарный диабет, метаболический синдром, патологии щитовидной железы и коры надпочечников — патологии, которые пагубно влияют на гормональный фон, состояние организма и, в частности, репродуктивной системы;
- острые и хронические заболевания мочевыделительной и репродуктивной системы: инфекции, опухоли или поликистоз яичников, эндометриоз, миома матки — все эти патологии влияют на выработку половых гормонов.
Виды мастопатии
Степень выраженности мастопатии определяется по маммографической плотности — соотношению процента уплотнений и жировой ткани. Чем выше плотность молочной железы — тем тяжелее заболевание и выше риск развития рака.
По степени выраженности:
- нерезко выраженная — плотность менее 25%;
- средней степени — плотность менее 50%;
- выраженная — плотность менее 75%;
- резко выраженная — плотность более 75%.
Также мастопатию различают по типу разрастания ткани и виду уплотнений.
По разрастанию тканей:
- без разрастания (пролиферации) — непролиферативная форма;
- с разрастанием — пролиферативная форма;
- с атипичным разрастанием.
Второй и третий варианты мастопатии, при которых есть пролиферация, считаются предопухолевыми или предраковыми состояниями.
По виду уплотнений:
- склерозирующий аденоз (узловая мастопатия) — образование плотных новообразований с выраженной формой из тканей молочной железы;
- диффузная мастопатия с преобладанием фиброзного компонента (фиброзная диффузная мастопатия) — разрастание фиброзной (соединительной) ткани, которое проявляется отёком, сужением или сращиванием молочных протоков. Уплотнения, как правило, не имеют чёткой формы. Они могут сдавливать окружающие здоровые ткани, нарушая их функцию и вызывая боль;
- диффузная мастопатия с преобладанием кистозного компонента (кистозная диффузная мастопатия) — образование одной или нескольких эластичных полостей, заполненных жидкостью и резко выделяющихся на фоне окружающих тканей;
- диффузная мастопатия с преобладанием железистого компонента (железистая диффузная мастопатия) — разрастание тканей молочной железы, которое сопровождается отёком груди;
- смешанная кистозно-фиброзная мастопатия — сочетание двух видов патологии, при котором происходит одновременное разрастание соединительной ткани и образование кист.
По симптомам:
- симптомная,
- бессимптомная.
Симптомы мастопатии
Как упоминалось выше, при доброкачественной дисплазии молочной железы симптомы могут отсутствовать. Бессимптомное течение болезни опасно, так как её сложно своевременно заметить. Без лечения уплотнения и кисты могут переродиться в раковую опухоль и значительно осложнить лечение.
Самый распространённый симптом, который встречается у подавляющего большинства (до 70%) женщин с мастопатией, — мастодиния.
Мастодиния проявляется неприятными болезненными ощущениями в молочных железах, отёчностью и повышенной чувствительностью при прикосновении — нагрубанием.
Боль может быть как симметричной — в обеих железах, так и асимметричной — только в одной из них. В некоторых случаях болит не вся грудь, а только определённая часть молочной железы. Например, сбоку, сверху или в области соска.

Боль в молочной железе — один из распространённых симптомов мастопатии
Не менее важный симптом мастопатии — уплотнения в структуре молочных желёз. Их можно выявить как самостоятельно при ощупывании груди, так и у врача-гинеколога или маммолога при профилактическом осмотре. В тяжёлых случаях уплотнения становятся заметны визуально: грудь деформируется, появляются несвойственные выпуклости, нарушающие её форму.
Помимо болезненности и изменения структуры, при мастопатии появляются односторонние или двухсторонние выделения из сосков. Их цвет может быть светлым (молозивоподобным), тёмно-жёлтым, бурым, зеленоватым или красным. Следы от выделений, как правило, обнаруживаются на нижнем белье — спортивных топах или внутри чашечки бюстгальтера.
Симптомы мастопатии:
- повышенная чувствительность, боль;
- появление уплотнений в структуре молочной железы;
- нетипичные выделения из сосков.
Мастопатия и беременность
В период беременности начальные формы без разрастания тканей (непролиферативные) могут пройти самостоятельно. Этому способствует изменение гормонального фона женщины и повышение уровня прогестерона. Однако мастопатия в пролиферативной форме в период вынашивания ребёнка может прогрессировать. Потому перед подготовкой к беременности во избежание осложнений рекомендуется пройти профилактический осмотр и консультацию у врача.
Осложнения мастопатии
Прежде всего, мастопатия — заболевание, повышающее риск развития рака молочной железы. Это самое опасное осложнение, которое очень важно диагностировать на ранней стадии.
При кистозной мастопатии возможно инфицирование и нагноение кист. Иногда они разрываются, что приводит к воспалению молочной железы (маститу).
Запущенная мастопатия влияет на форму груди: растущие уплотнения деформируют её, делают неоднородной и несимметричной. Если наиболее благоприятное время для медикаментозного лечения упущено, врач может назначить операцию на молочных железах. Хирургическое вмешательство может лишить грудь визуальной эстетичности. В таком случае для восстановления размера и формы потребуется пластическая операция.
Диагностика мастопатии
На диагностике и лечении мастопатии специализируется врач акушер-гинеколог. Кистозными формами болезни, а также мастопатией с высоким риском злокачественного процесса занимается врач-онколог.
При подозрении на мастопатию гинеколог первым делом спросит пациентку о симптомах, а также о том, как долго они беспокоят.
Во время опроса следует рассказать специалисту даже о самых привычных симптомах, например о шелушении или изменениях кожи. Также важно рассказать про следы от выделений на бюстгальтере, если они есть.
Сбор анамнеза, или составление истории болезни, включает:
- возраст пациентки — он определяет риск мастопатии: чем старше женщина, тем он выше;
- семейный анамнез — мастопатия, рак молочной железы или яичников у бабушки, мамы, сестры;
- вредные привычки пациента — курение, употребление алкоголя, психотропных препаратов;
- менструальный цикл — в каком возрасте произошла первая менструация, длительность и регулярность менструаций, сколько дней составляет весь цикл. При подсчёте дней важно помнить, что начало каждого цикла — первый день менструации, а задержка — количество дней сверх предполагаемой даты, в которую должны были начаться выделения. Если же из-за возрастных изменений или после гинекологической операции менструаций не было (менопауза), следует сказать врачу, когда они были последний раз;
- акушерская история — беременности и их исход: рождение детей естественным путём или через кесарево сечение, а также выкидыши, аборты, замершие и внематочные беременности, продолжительность грудного вскармливания;
- гинекологические заболевания — острые и хронические. Врача заинтересуют даже патологии, которые были давно вылечены. Это могут быть как инфекции вроде молочницы, так и нарушения, потребовавшие хирургического лечения;
- операции на органах малого таза — мочевом пузыре, матке, шейке матки, маточных трубах, яичниках;
- имеющиеся хронические заболевания — особенно эндокринные, если они были диагностированы;
- известные аллергические реакции — пищевая, респираторная (на пыль, пыльцу), контактная и лекарственная;
- приём или применение лекарственных препаратов — важны как любые таблетки, витамины, БАД, гормональные контрацептивы, так и аптечные кремы, мази с лечебными свойствами.
Однако подтвердить мастопатию только по симптомам практически невозможно: нужно дополнительное обследование. Сначала врач оценит структуру молочных желёз. Для этого специалист проводит физикальное обследование — пальпацию, или ощупывание. Такой метод не позволит точно установить диагноз, но, если в груди есть уплотнения, врач это заметит. Как минимум присутствие новообразования в молочных железах говорит о нарушении и даёт повод для назначения дополнительного обследования.
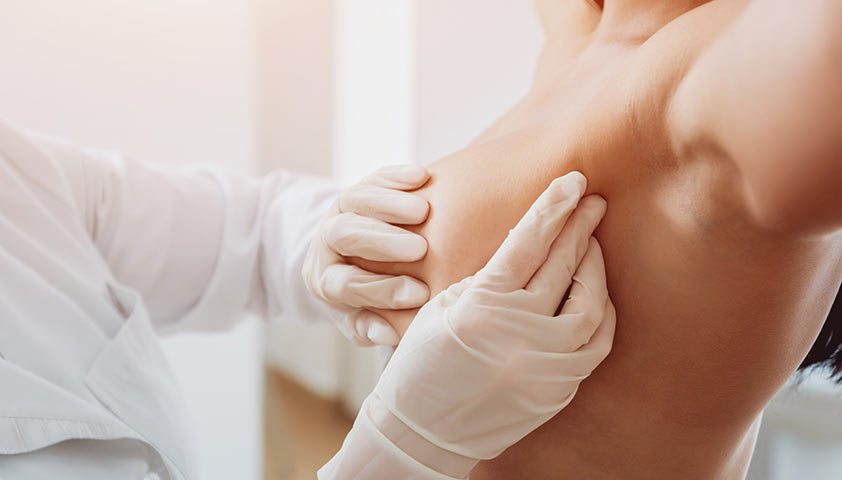
Пальпация молочных желёз
Чтобы врач мог ощупать молочные железы и объективно оценить их структуру, женщинам репродуктивного возраста следует приходить на консультацию на 5–16-й дни цикла, но по возможности до 10-го дня.
С учётом того, что акушер-гинеколог может провести профилактический осмотр влагалища и шейки матки в гинекологическом кресле, лучше рассчитывать дату приёма так, чтобы менструальных выделений не было. Это позволит врачу свободно оценить состояние слизистых оболочек, а пациенту процедура доставит минимум дискомфорта. Обычно все выделения заканчиваются на 6–7-й день после начала менструации.
Осмотр груди проводится в положении стоя: сначала с опущенными, а потом с поднятыми руками. Специалист оценит форму и контур молочных желёз, симметричность, состояние кожи и сосков.
Ощупывание груди проводится от центра к периферии. Процедура может проводиться как стоя, так и лёжа на спине, а затем на боку — изменение положения тела поможет врачу оценить всю структуру молочных желёз, а также заметить глубокозалегающие или неочевидные уплотнения. Если они есть, врач фиксирует их локализацию, структуру и подвижность.
Участки некоторых уплотнений не имеют чётких границ и бывают слегка зернистыми — в таком случае говорят о диффузной мастопатии. При узловой форме патологии уплотнения заметить проще: они становятся выраженными, не исчезают в течение менструального цикла, а перед его началом могут даже увеличиваться. Однако в положении лёжа узлы могут сливаться с окружающими тканями.
Также врач может оценить выделения: скудные прозрачные из двух сосков считаются нормой, но тёмно-жёлтый, зелёный, серый или коричневый цвет может указывать на патологию.
По результатам осмотра и ощупывания врач также может предположить риск рака молочной железы — для этого уплотнение оценивается по ряду признаков.
|
Признак |
Клинические особенности |
|
|
Мастопатия |
Злокачественная опухоль |
|
|
Консистенция уплотнения |
Плотная или эластичная |
Твёрдая |
|
Болезненность |
Часто |
Нет (в 90% случаев) |
|
Края уплотнения |
Ровные, гладкие |
Неровные |
|
Подвижность уплотнения |
Подвижное, смещаемое |
Фиксировано к коже или грудной стенке |
|
Кожа в виде лимонной корки на груди |
Маловероятно |
Высокая вероятность |
|
Выделения из сосков |
Двусторонние, без примеси крови, зелёного или жёлтого цвета |
С одной стороны, с кровью |
|
Втянутость соска |
Отсутствует |
Может быть |
Для оценки общего состояния организма, а также выявления воспалений врач может дать направление на клинический анализ крови.
При узловых уплотнениях врач порекомендует пройти рентгеновскую маммографию или УЗИ молочных желёз.
Маммография позволяет обнаружить нарушения структуры молочных желёз почти в 95% случаев. Это достоверный метод диагностики, но, если маммографическая плотность повышена (мастопатия средней степени и выше), её эффективность снижается. В таком случае рекомендована цифровая маммография — у неё выше способности визуализации тканей и ниже доза облучения.

Маммография — основной метод диагностики мастопатии
УЗИ — метод диагностики новообразований в молочных железах, который чаще всего назначается пациенткам моложе 40 лет, а также беременным женщинам и кормящим матерям. Информация, полученная в ходе ультразвукового исследования, дополняет маммографию и магнитно-резонансную томографию груди.
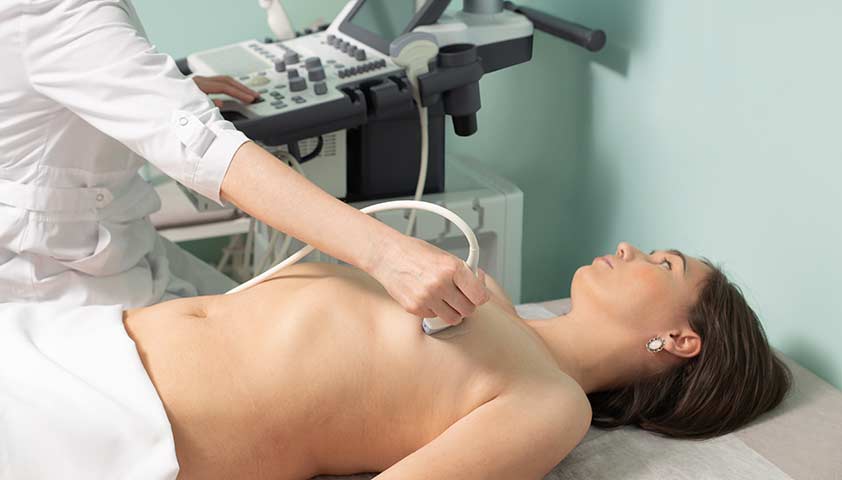
УЗИ молочных желёз проводит врач ультразвуковой диагностики или гинеколог
УЗИ помогает провести дифференциальную диагностику — отличить диффузные изменения от узлов, кист и других новообразований, а также внести ясность в диагноз, если данные маммографии неточны (например, при высокой плотности молочных желёз).
Пациенток с кистозными и узловыми уплотнениями врач направляет в онкологический диспансер для дальнейшего обследования. Направление на биопсию — взятие ткани уплотнения из молочной железы на исследование — может дать только врач-онколог.
Для последующего определения маршрута пациентки с мастопатией врачи часто применяют систему BI-RADS (Breast Imaging Reporting and Data System). Она состоит из цифр, которые определяют характер уплотнения:
- 0 — неуточнённое, требует дополнительных обследований;
- 1 — результат отрицательный, без изменений;
- 2 — доброкачественные изменения;
- 3 — вероятно, доброкачественные изменения;
- 4, 5 — высокая вероятность злокачественного процесса;
- 6 — злокачественный процесс, подтверждённый с помощью биопсии.
При отсутствии злокачественного процесса пациентка продолжает наблюдаться у гинеколога и проходить ультразвуковую или рентгеновскую маммографию раз в полгода. Если в течение 2 лет никаких изменений нет, обследования становятся ежегодными. При изменении новообразования — его структуры, формы, а также при появлении новых уплотнений — врач снова направит женщину в онкологический диспансер.
Дифференциальная диагностика мастопатии
Боль в груди не всегда говорит о мастопатии. Например, за неделю до предполагаемой менструации грудь может немного увеличиться, стать болезненной и чувствительной. В таком случае говорят о циклической мастодинии.
У некоторых женщин в предменструальный период появляется тянущее чувство распирания. С наступлением менструации неприятные ощущения проходят сами по себе. Такая мастодиния считается функциональной — то есть нормальной. Она связана с естественным изменением уровня половых гормонов, а именно прогестерона. Его концентрация в крови повышается в середине цикла, что вызывает нагрубание молочных желёз, а затем снижается ближе ко дню менструации.
Помимо изменений гормонального фона, связанных с менструальным циклом, боль в молочных железах может появляться при травмах грудной клетки, шеи, иногда — при патологиях позвоночника. Также боль могут спровоцировать некоторые лекарства: гормональные препараты (в том числе противозачаточные), антидепрессанты, лекарства для снижения артериального давления и лечения сердечно-сосудистых заболеваний.
Таким образом, боль в молочной железе не служит однозначным признаком мастопатии. Но если неприятные ощущения сохраняются продолжительное время и никак не связаны с менструациями, следует обратиться к врачу, так как при длительной мастодинии повышается риск развития злокачественных процессов в молочных железах.
Если женщину беспокоят только выделения из сосков молозивного типа (в виде густой клейкой жидкости пшеничного цвета), говорят о другом нарушении — галакторее. В таком случае врач порекомендует пациентке выполнить тест на беременность, сдать цитологическое исследование — мазок выделений, а также сдать кровь на исследование уровня пролактина. Если ранее женщине назначили антидепрессанты или гормональные препараты, которые могут быть причиной галактореи, специалист назначит альтернативное лекарство.
Важно отметить, что тест на беременность может не показать положительный результат, если срок слишком маленький. В таком случае надёжнее сдать анализ на бета-ХГЧ — гормон, который начинает вырабатываться после зачатия. Его определяют в моче и стандартные экспресс-тесты (полоски), но в крови его концентрация повышается значительно быстрее и достигает диагностического порога примерно за неделю.
Если уровень пролактина повышен и это не связано с приёмом лекарств или беременностью, пациентку рекомендуется направить на МРТ головного мозга. Дело в том, что при аденоме гипофиза — доброкачественной опухоли в мозге — концентрация гормона может самопроизвольно расти.
Лечение мастопатии
Мастопатию лечат немедикаментозно, а также с помощью лекарств и хирургических операций. Тип терапии выбирают исходя из формы и стадии заболевания. Важно отметить, что даже немедикаментозное лечение должно назначаться и применяться только после тщательной диагностики, так как неэффективная терапия при мастопатии не предотвратит развитие рака.
Немедикаментозное лечение
Некоторые немедицинские процедуры, связанные с лечением мастопатии, включают психологическую коррекцию. Дело в том, что из-за популяризации информации об опасности рака молочной железы (это самый распространённый вид рака у женщин) многие пациентки считают, что любой дискомфорт в груди — это именно злокачественный процесс.
Если обследование проведено, раковых и предраковых изменений не обнаружено, но боли сохраняются и тревожность пациентки не снижается, может помочь психолог. По некоторым данным, только наблюдение и убеждение женщины, что она здорова, помогают снять ощущение боли в груди более чем у 80% пациенток.
Перед посещением психолога важно пройти медицинское обследование и убедиться в отсутствии злокачественных новообразований.
Женщинам с выявленными предраковыми состояниями, а также с раком молочной железы может потребоваться как поддержка семьи, так и психотерапия. Лечение таких состояний — физически и психологически тяжёлый процесс, пройти через который без лишних переживаний поможет только специалист.
Также пациенткам с болью в молочных железах (мастодинией) рекомендуют отказаться от бюстгальтеров на косточках в пользу спортивных топов из ткани. Если это снизит дискомфорт или полностью исключит его — значит, бюстгальтеры на косточках были подобраны неправильно.

Неправильно подобранное бельё может быть причиной боли в груди
Кофе, чай, шоколад, какао, кока-колу и другие продукты, содержащие метилксантины — эти вещества способствуют разрастанию фиброзной ткани, — следует минимизировать или полностью исключить из рациона при мастодинии. Согласно некоторым исследованиям, ограниченное употребление кофеина снизило или полностью убрало боли в молочной железе более чем у 61% пациенток.
Кроме того, при мастодинии рекомендуется снизить потребление животных жиров (мясо), но при этом увеличить долю овощей и фруктов в рационе. Это может благоприятно влиять на один из диагностических критериев мастопатии — маммографическую плотность. Чем она выше, тем вероятнее развитие рака.
Медикаментозное лечение
Гинеколог может назначить лечение только пациенткам с диффузной мастопатией. В других случаях (при узловой мастопатии), вероятно, потребуется консультация и терапия у врача-онколога.
Акушер-гинеколог может назначить лекарства на растительной основе, например с экстрактом прутняка обыкновенного (он же витекс священный). Препараты с экстрактом этого растения помогают бороться с болью в груди как в предменструальный период, так и при кистозно-фиброзной форме мастопатии.
Ещё в борьбе с дискомфортом при кистозно-фиброзных изменениях могут помочь препараты с прогестероном в виде гелей для наружного применения. Они уменьшают боль в молочных железах, а также могут способствовать уменьшению кист.
Также врач может назначить лекарства с индолкарбинолом — их эффект схож с действием прогестерона: болевой синдром уходит, а кисты уменьшаются.
Антигонадотропины — препараты, снижающие уровень половых гормонов в организме — применяются реже. Они могут быть эффективны в плане лечения мастопатии, но у них много побочных эффектов: избыток кожного сала (себорея), рост волос на теле, акне, изменение тембра голоса, набор лишнего веса и приливы, характерные для климактерического синдрома.
Антиэстрогены по механизму воздействия похожи на антигонадотропины. Они блокируют влияние эстрогенов (под их влиянием и развивается мастопатия). По некоторым данным, до 97% пациенток с мастопатией наблюдают улучшение после применения антиэстрогенной терапии. Однако, как и антигонадотропины, такие препараты провоцируют нежелательные эффекты: приливы, тошноту, сухость влагалища и другие. По этой причине их применяют только в качестве второстепенного метода лечения.
В случае если нагрубание молочных желёз и выделения из сосков связаны с избытком пролактина, врач назначит приём агонистов дофаминовых рецепторов. Эти препараты подавляют выработку пролактина, не влияя на уровень других гормонов.
Чтобы снять болевой синдром и отёк, а также нормализовать отток крови, назначают нестероидные противовоспалительные средства. Однако длительный приём НПВС может стать причиной заболеваний желудка и кишечника, а также привести к другим нарушениям в организме. Потому дозировку и срок приёма таких препаратов должен назначать и контролировать только врач.
Хирургическое лечение
Хирургическое лечение мастопатии может назначить только врач-онколог по результатам биопсии и других исследований, подтверждающих вероятность рака или высокий риск его развития.
Если в ходе обследования были обнаружены кисты, которые врастают в мышечный слой грудной клетки или в кожу, или кисты, в которых есть атипичные клетки и кровянистое содержимое, их удаляют с помощью скальпеля, лазера или путём аспирации — откачивают содержимое через иглу и заполняют полость препаратом, склеивающим её стенки.
Операцию по иссечению протока молочной железы могут назначить при выделениях из соска серозной или кровянистой жидкости, если по результатам обследования и шкале BI-RADS состояние соответствует пунктам 1–3 и патология доброкачественная.
Частичное или полное удаление молочной железы проводят только в случаях, если уплотнение быстро растёт, оно злокачественное или имеет высокий риск стать таким.
После хирургического вмешательства врач может назначить приём антибиотиков, а также лекарства для нормализации гормонального фона и предотвращения рецидива. После подобных операций пациенткам важно следить за уровнем половых гормонов и регулярно обследоваться у врача.
Профилактика мастопатии
Основная мера профилактики мастопатии — самостоятельное наблюдение за состоянием груди. Рекомендуется регулярно ощупывать молочные железы, следить за изменениями симметрии груди, цветом кожи, а также за выделениями из сосков. Также необходимо периодически проверять подмышечные впадины: при раке молочных желёз в них часто появляются подкожные «шишки» — воспалённые лимфатические узлы, отсеивающие атипичные раковые клетки.
Рекомендуемые этапы самостоятельной проверки молочных желёз:
- Осмотр нижнего белья. При патологиях на внутренней стороне чашечек бюстгальтера или топа могут появиться пятна от выделений из сосков.
- Осмотр груди стоя перед зеркалом с руками на поясе или вдоль туловища. Так удобнее всего следить за изменениями формы и симметричности груди. Процедуру оценки состояния молочных желёз следует проводить на 5–6-й день менструального цикла или, в случае менопаузы, в один и тот же день календарного месяца.
- Оценка подвижности. Если поднять руки, а затем опустить их, молочные железы должны смещаться одинаково.
- Осмотр кожи. Температура кожи и её рельеф должны быть равномерными: без высыпаний, отёков, покраснений и шелушений.
- Ощупывание груди и подмышек стоя. Структура всей молочной железы и подмышечной впадины должна быть равномерной, без твёрдых элементов, «шариков» и «бугорков». Для удобства ощупывание можно проводить в ванне или под душем: вода обеспечит лёгкое скольжение пальцев и повысит эффективность самообследования.
- Ощупывание груди лёжа на спине. В таком положении проще проверить глубокие ткани молочной железы. Как и в положении стоя, структура должна быть однородной.
- Оценка состояния сосков и ареол. Следует отметить их положение (сосок не должен быть втянутым), цвет. При ощупывании за соском в норме не обнаруживаются никакие уплотнения.
В целях профилактики боли в груди рекомендуется употреблять больше овощей и фруктов, вести здоровый образ жизни, отказаться от курения, алкоголя и кофеина.
Снизить риск развития мастопатии и уменьшить боль в груди поможет и правильно подобранное нижнее бельё. Любой бюстгальтер должен быть комфортным. Его задача — аккуратно поддерживать грудь, но не сдавливать и не сминать её. Если по каким-либо причинам удобную модель выбрать не удаётся, можно использовать спортивные топы с чашечками.
Также для профилактики мастопатии и осложнений следует периодически проходить скрининг на выявление злокачественных новообразований. Он проводится в возрасте от 40 до 75 лет включительно, включает маммографию обеих молочных желёз в 2 проекциях. Рекомендуется проходить такое обследование раз в 2 года.
Женщинам до 40 лет рекомендуется проходить профилактическое ультразвуковое обследование молочных желёз раз в 2 года, если нет факторов риска рака молочной железы и жалоб. Если факторы риска есть, проходить обследование лучше раз в год.
Однако, если у женщины любого возраста есть подозрения на патологию молочных желёз, следует сразу обратиться к врачу, пройти маммографию и УЗИ. Своевременное обследование и лечение поможет снизить риск развития мастопатии и рака молочных желёз.
Прогноз
Развитие мастопатии зависит от множества факторов: наследственной предрасположенности, рака молочных желёз в анамнезе у близких родственников и времени, которое прошло с момента появления первых симптомов до обращения за медицинской помощью. Чем раньше пациентка пройдёт обследование и начнёт лечение, тем благоприятнее будет прогноз.
Доброкачественная мастопатия успешно лечится с помощью лекарств и нетравматичных операций. Запущенные варианты болезни с появлением злокачественных новообразований могут лечиться долго и тяжело. По этой причине важно следить за состоянием молочных желёз и проходить профилактические обследования у гинеколога хотя бы раз в год.
Источники
- Доброкачественная дисплазия молочной железы : клинические рекомендации / Минздрав РФ. 2020.
- Рак молочной железы : клинические рекомендации / Минздрав РФ. 2021.
- Каприн А. Д., Рожкова Н. И. Маммология: национальное руководство. М., 2016.
- Baer H. J., et al. Early life factors and incidence of proliferative benign breast disease // Cancer Epidemiol Biomarkers Prev. 2005. Vol. 14(12). P. 2889–2897. doi:10.1158/1055-9965.EPI-05-0525
- Silvera S. A. N., Rohan T. E. Benign proliferative epithelial disorders of the breast: a review of the epidemiologic evidence // Breast Cancer Res Treat. 2008. Vol. 110(3). P. 397–409. doi:10.1007/s10549-007-9740-3
- Ngo C., Seror J., Chabbert-Buffet N. Breast pain: recommendations // J Gynecol Obstet Biol Reprod (Paris). 2015. Vol. 44(10). P. 938–946. doi:10.1016/j.jgyn.2015.09.039
Частые вопросы
Мастопатия — это заболевание, при котором в молочных железах происходят доброкачественные изменения. Ткани неравномерно разрастаются из-за патологических процессов, в результате чего в груди появляются узлы, уплотнения или кисты. Болезнь проявляется болью в молочных железах, появлением уплотнений и необычными выделениями из сосков.
Мастопатия тесно связана с раком груди: у заболеваний общие факторы возникновения и механизмы развития. Кроме того, у многих пациенток с мастопатией обнаруживают первичные предраковые изменения тканей желёз. По этой причине игнорировать симптомы мастопатии опасно.
Читать статью целикомврач-эксперт






