Что такое синдром Ваарденбурга
В 1947 году голландский офтальмолог и генетик Петерус Йоханнес Ваарденбург впервые описал своего пациента — глухонемого человека с особым строением век и частичной атрофией (истончением) радужной оболочки глаза.
Изучив сходные симптомы у других людей, Ваарденбург в 1951 году опубликовал научную работу, в которой детально охарактеризовал особенности болезни. Впоследствии она была названа в его честь — синдром Ваарденбурга (или ваарденбургский синдром).
В последующие годы генетики исследовали ваарденбургский синдром и определили его причины, тип наследования и основные симптомы.
Известно, что синдром Ваарденбурга возникает из-за генетических мутаций. В норме гены PAX3, EDN3, EDNRB, MITF, SNAI2, SOX10 обеспечивают правильное развитие нервного гребня — совокупности клеток, которые по мере роста эмбриона становятся родоначальниками многих других клеток и структур.
Но если в этих генах происходят мутации, то нервный гребень формируется неправильно. Из-за этого у эмбриона не так, как следует, развиваются органы слуха, иначе формируется строение лица. Меняется окраска (пигментация) радужки глаза, волос, кожи.

Нервный гребень активно формируется уже на 5-й неделе беременности
В большинстве случаев синдром Ваарденбурга наследуется по аутосомно-доминантному типу. Это значит, что для развития болезни достаточно получить всего одну копию дефектного гена от любого из родителей.
Реже ваарденбургский синдром передаётся по аутосомно-рецессивному типу — чтобы заболеть, ребёнок должен получить копии дефектного гена и от матери, и от отца.
По статистике, синдром Ваарденбурга обнаруживается у 1 из 42 тыс. новорождённых, одинаково часто у мальчиков и у девочек.
и делаем скидки до 30%
Начните экономить прямо сейчас!
Факторы риска развития болезни
К факторам, повышающим риск развития синдрома Ваарденбурга, относятся инфекционные заболевания, которые женщина переносит во время беременности, частые стрессы и эмоциональные потрясения, курение и употребление спиртных напитков.
Также, согласно одной из теорий, спровоцировать болезнь может преклонный возраст будущего отца ребёнка.
Типы синдрома Ваарденбурга
В медицине выделяют четыре разновидности синдрома Ваарденбурга — в зависимости от типа наследования и ключевых признаков болезни.
Основные типы ваарденбургского синдрома (Waardenburg syndrome — WS):
- WS1 — наиболее распространённый вариант с аутосомно-доминантным типом наследования. Отличительные признаки — телекант (слишком большое расстояние между внутренними уголками глаз), частичный альбинизм (отсутствие пигмента меланина в волосах, коже, глазах);
- WS2 — встречается примерно в 25% случаев, наследуется по аутосомно-доминантному типу. Для этого типа характерна тяжёлая врождённая тугоухость и частичный альбинизм. Телекант при этом не развивается;
- WS3 (синдром Клейна — Ваарденбурга) — передаётся по аутосомно-доминантному типу, протекает более тяжело: резко выражена тугоухость, альбинизм, пороки развития лица. Также могут быть недоразвиты мышцы (чаще всего на руках);
- WS4 (синдром Ваарденбурга — Шаха) — наследуется по аутосомно-рецессивному типу, сопровождается классическими признаками болезни (альбинизм, тугоухость, глухота) и часто сочетается с болезнью Гиршпрунга (врождённое расширение ободочной кишки — мегаколон, приводит к болям в животе, запорам, метеоризму).
Симптомы синдрома Ваарденбурга
У людей с диагнозом «синдром Ваарденбурга» редко развивается весь комплекс симптомов, которые сопровождают эту болезнь. Обычно проявляются лишь несколько характерных её черт.
Чаще всего (в 99% случаев) возникает телекант (слишком большое расстояние между внутренними уголками глаз). У 75% определяется широкая выступающая переносица, у 50% — густые сросшиеся брови, у 45% — гетерохромия радужных оболочек (разница в цвете радужки двух глаз), седая прядь волос надо лбом, у 20% — тугоухость.
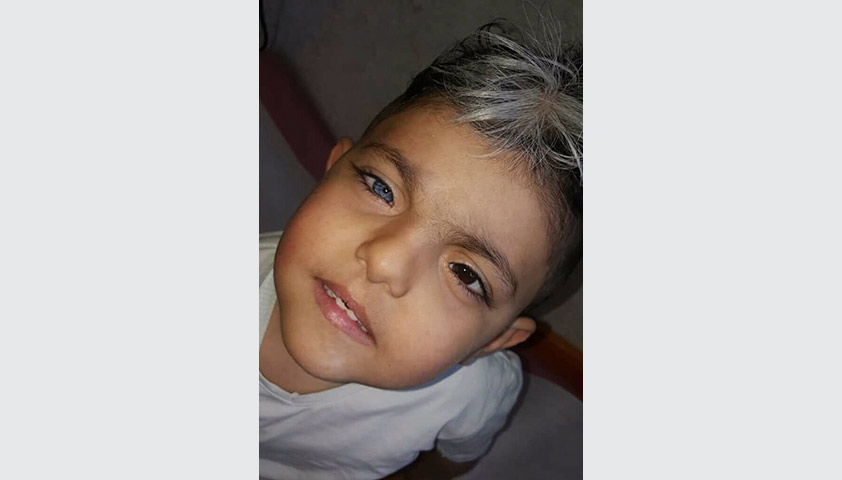
Так выглядит ребёнок с синдромом Ваарденбурга. Автор: Mohammad2018, CC BY-SA 4.0, via Wikimedia Commons
Другие признаки синдрома Ваарденбурга:
- птоз — опущение верхнего века;
- выступающая нижняя челюсть;
- расщелина в нёбе;
- участки гипер- и депигментации кожи (слишком тёмные или, наоборот, обесцвеченные пятна);
- недоразвитие крыльев носа;
- узкие ноздри;
- недоразвитие кистей;
- укорочение или сращение пальцев на руках;
- тугоподвижность суставов;
- ранняя седина;
- низкорослость;
- микроцефалия — уменьшение объёма головного мозга;
- слишком высокое расположение лопаток;
- пороки сердца;
- врождённые аномалии развития толстой кишки.
К какому врачу обращаться при синдроме Ваарденбурга
В большинстве случаев синдром Ваарденбурга диагностируют у новорождённых или детей в возрасте до 3 лет. При плановом осмотре педиатр обращает внимание на характерные признаки болезни — изменения черт лица, белый чуб надо лбом, снижение слуха. Чтобы уточнить диагноз, ребёнку могут назначить лабораторные и инструментальные исследования, а затем направить на консультацию к врачу-генетику для дополнительных генетических тестов.
Лабораторная диагностика
Точно поставить диагноз помогает молекулярно-генетическое исследование, способное обнаружить мутации в генах, ответственных за развитие болезни. К ним прежде всего относятся гены PAX3, EDN3, EDNRB, MITF, SNAI2, SOX10.
Кроме того, генетический тест позволяет определить тип синдрома Ваарденбурга. Для типов WS1 и WS3 характерны аномалии в гене PAX3. Для типа WS2 — мутации в генах MITF и SNAI2.
Синдром Ваарденбурга 4-го типа (WS4) может спровоцировать мутация в генах SOX10, EDN3, EDNRB.
Инструментальная диагностика
Поставить диагноз «синдром Ваарденбурга» помогают инструментальные исследования. Одно из них — аудиометрия, то есть проверка остроты слуха. У пациентов с ваарденбургским синдромом, вероятнее всего, обнаружится тугоухость, а в некоторых случаях — полная глухота.

Во время аудиометрии врач подаёт звук в наушники, а пациент повторяет услышанные слова
Также для уточнения диагноза врач может направить пациента на офтальмологическое исследование, в состав которого входит измерение расстояния между внутренними и внешними уголками глаза, расстояния между зрачками, а также осмотр внутренних структур глаза.
Дополнительно пациентам с подозрением на синдром Ваарденбурга 3-го типа показана электронейромиография (ЭНМГ).
Во время ЭНМГ врачи измеряют электрическую активность мышц и нервов. На определённые точки тела прикрепляют электроды, которые регистрируют электрическую активность в состоянии покоя и во время сокращения мышц. Это позволяет оценить работу мышечных волокон и определить, насколько эффективно нервы передают сигналы к мышцам.
Исследование позволяет выявить нарушения в передаче нервно-мышечных импульсов, выявить характер повреждения нервов, а также установить конкретное место повреждения.

Электронейромиография — безболезненная процедура, которая длится от 20 минут до полутора часов
При подозрении на синдром Ваарденбурга 4-го типа, который часто сопровождается врождёнными аномалиями развития толстой кишки, могут быть показаны контрастная рентгенография кишечника и биопсия стенки толстой кишки.
Лечение синдрома Ваарденбурга
Специфического лечения синдрома Ваарденбурга пока нет. Пациентам назначают симптоматическую терапию, позволяющую повысить качество жизни.
Детям с таким диагнозом обычно рекомендуют использовать кохлеарный имплант — устройство, которое вживляется в зону за ухом и с помощью электродов соединяется с улиткой УлиткаЧасть внутреннего уха, которая отвечает за слух.. Имплант позволяет компенсировать тугоухость — он передаёт звуковую информацию на слуховой нерв, тем самым имитируя естественный процесс восприятия и обработки звуков.
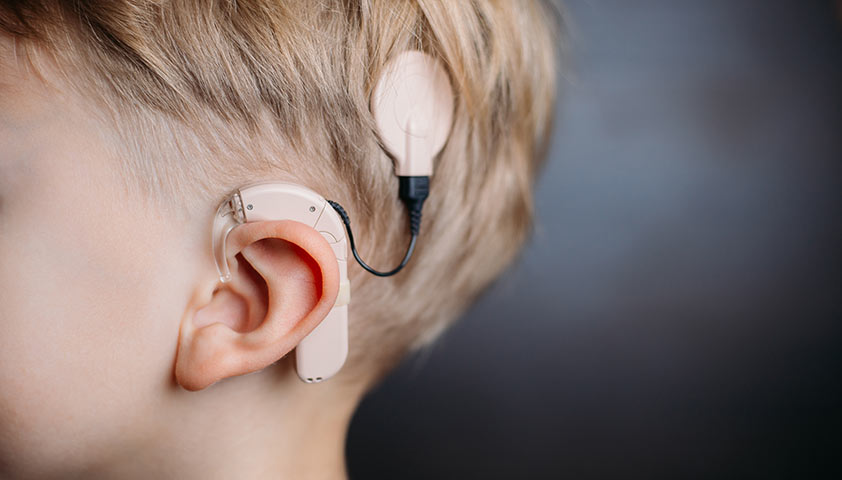
Устанавливать кохлеарный имплант нужно как можно раньше — чтобы у ребёнка нормально развивалась речь
Пациентам с синдромом Ваарденбурга 4-го типа может быть показана операция, во время которой будут удалены аномальные участки толстой кишки.
Прогноз и профилактика
В большинстве случаев прогноз болезни благоприятный — синдром Ваарденбурга не угрожает жизни пациента и не прогрессирует. В редких случаях прогноз ухудшается за счёт сопутствующих заболеваний, таких как микроцефалия (уменьшение объёма головного мозга), болезнь Гиршпрунга (аномалия развития толстой кишки, которая приводит к постоянным запорам), нарушение развития речи из-за тугоухости или полной глухоты.
Специфических мер профилактики синдрома Ваарденбурга не существует.
Источники
- Горда М. В. , Афанасьева Н. А., Каладзе Н. Н. и др. Федеральные клинические рекомендации по оказанию медицинской помощи детям с синдромом Ваарденбурга / Минздрав РФ. 2017.
Частые вопросы
Синдром Ваарденбурга — это генетическое заболевание, которое обычно передаётся по аутосомно-рецессивному типу: чтобы заболеть, ребёнок должен получить копии дефектного гена и от матери, и от отца. По статистике, синдром обнаруживается у 1 из 42 тыс. новорождённых, одинаково часто у мальчиков и у девочек.
Болезнь возникает из-за мутаций в генах PAX3, EDN3, EDNRB, MITF, SNAI2, SOX10. Синдром проявляется телекантом (слишком большим расстоянием между внутренними уголками глаз), густыми сросшимися бровями, белым чубом (прядью седых волос надо лбом). Также у большинства пациентов с таким диагнозом развивается тугоухость.
Читать статью целикомврач-эксперт