и делаем скидки до 30%
Начните экономить прямо сейчас!
Что такое лимфостаз (лимфедема)
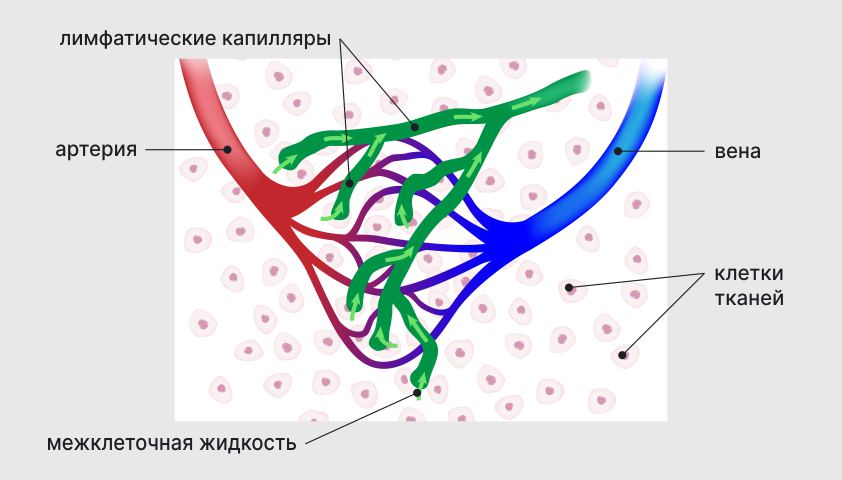
Лимфатическая система играет ключевую роль в иммунной защите, поддерживает баланс жидкости в организме, доставляет к тканям и органам различные химические вещества, включая антитела и гормоны, а также выводит из тканей отходы, образовавшиеся в результате обменных процессов.
Система состоит из сети капилляров, сосудов, узлов, клапанов и органов, вырабатывающих иммунные клетки (вилочковая железа, селезёнка). В норме лимфа свободно передвигается по лимфатическим сосудам и узлам, обеспечивая ткани всем необходимым и забирая из них всё лишнее.
Если лимфатические сосуды или узлы повреждаются, сдавливаются или блокируются, развивается лимфедема, или лимфостаз. В этом случае отвод лимфы из тканей затрудняется, что приводит к отёкам, болезненности поражённых участков, ощущению тяжести, если лимфостаз затрагивает конечность. Без лечения такое нарушение может стать причиной множества заболеваний, от воспалительных процессов на коже до ухудшения работы иммунной системы.
В Международной классификации болезней 10-го пересмотра (МКБ-10) лимфедема относится к классу заболеваний вен, лимфатических сосудов и лимфатических узлов, не классифицированных в других рубриках (код I89.0).
Развитие лимфостаза (лимфедемы)
Большинство тканей организма пронизаны мельчайшими сосудами — лимфатическими капиллярами. Их задача — собирать из тканей ненужную жидкость и продукты жизнедеятельности.
Лимфостаз возникает, если движение лимфы по лимфатическим сосудам затрудняется. Это приводит к её скоплению в межклеточном пространстве и появлению отёка.
Такое затруднение может быть вызвано анатомическими или функциональными изменениями в лимфатических сосудах и узлах. Например, нормальный отток лимфы может ухудшиться из-за повреждения лимфатического сосуда.
Постоянное скопление лимфы в тканях может привести к формированию «лимфатического фиброза» — уплотнения, которое ещё сильнее замедляет отток жидкости, а также создаёт благоприятную среду для развития инфекций. Без лечения заболевание прогрессирует и может привести к хроническим изменениям в тканях.
Причины развития лимфостаза (лимфедемы)
Различают две основные разновидности лимфедемы: первичную и вторичную.
Первичная лимфедема встречается достаточно редко, в её основе лежат генетические заболевания. Это могут быть врождённые аномалии формирования, развития или функционирования лимфатических сосудов или узлов. К примеру, лимфедема Милроя — редкое заболевание, вызванное мутациями в генах, которые отвечают за развитие и функционирование лимфатической системы. Основной симптом — отёк, обычно на ногах, который появляется сразу после рождения или в раннем детстве. Лимфедема Нилтона (поздняя лимфедема), в отличие от других генетических нарушений, может проявляться у подростков или взрослых. Эта форма лимфедемы чаще всего поражает ноги, вызывая симметричный или асимметричный отёк.
Генетические нарушения могут передаваться от родителей детям, но иногда развиваются у людей без наследственной предрасположенности.
Вторичная лимфедема — более распространённая форма заболевания. Она развивается в результате повреждения лимфатических сосудов или узлов, вызванного воздействием внешних факторов или каким-либо заболеванием вне лимфатической системы.
Одна из наиболее частых причин вторичной лимфедемы — повреждение или удаление лимфатических узлов или сосудов в ходе хирургического вмешательства. Например, женщины, перенёсшие операцию по удалению лимфоузлов при лечении рака молочной железы, могут столкнуться с риском развития лимфедемы руки. Лучевая терапия, применяемая при онкологических заболеваниях, также может задевать лимфатические сосуды, вызывая их уплотнение (фиброз) или сужение (обструкцию). В этом случае лимфа медленнее проходит по сосудам и задерживается в тканях.
Ещё одна распространённая причина лимфедемы — повреждение органов лимфатической системы в результате травмы или ожога. Если повреждение сильное, вокруг него формируется отёк, который может передавливать сосуды и замедлять циркуляцию лимфы в них.
По похожему принципу на работу лимфатической системы могут влиять некоторые бактериальные или аутоиммунные заболевания (ревматоидный артрит, экзема). Например, при гнойном воспалении может возникать обструкция (нарушение проходимости) лимфатических путей и отток лимфы затрудняется.
Помимо этого, лимфедема может развиваться или усугубляться на фоне ожирения. Излишки жировой ткани пережимают лимфатические сосуды, затрудняя движение лимфы и провоцируя отёк. Также при лишнем весе увеличивается объём циркулирующей жидкости, в том числе и лимфы, в результате чего нагрузка на лимфатические сосуды возрастает и они перестают справляться со своей задачей.
Факторы риска лимфедемы:
- хирургические операции, особенно в области лимфатических узлов или желёз, — могут повредить лимфатические сосуды;
- лучевая терапия — способна вызывать воспаление или рубцевание тканей;
- бактериальные или грибковые инфекции — повреждают лимфатические сосуды или узлы;
- ушибы, ожоги или другие травмы — вызывают отёк и, как следствие, пережатие лимфатических сосудов или узлов;
- ожирение — создаёт дополнительное давление на лимфатические узлы;
- аутоиммунные заболевания, провоцирующие воспаление лимфоузлов (ревматоидный артрит, экзема);
- пожилой возраст — на работу лимфатической системы влияет естественное старение тканей;
- наследственная предрасположенность.
Симптомы лимфостаза (лимфедемы)
Лимфостаз проявляется рядом специфических симптомов, отражающих нарушение работы лимфатической системы. Наиболее выраженный из них — отёк. Участок тела, в котором движение лимфы затруднено, набухает из-за того, что жидкость медленнее отводится из тканей. Часто отёк затрагивает нижние или верхние конечности.

Отёк может быть симметричным или возникать только на одной конечности
Сначала область отёка мягкая и податливая, но со временем она становится более плотной, появляется ощущение напряжённости или распирания. Постепенно возникают изменения кожи: она уплотняется, становится более толстой, шершавой, может появиться пигментация. Это объясняется тем, что скопление лимфы вызывает защемление тканей, что приводит к воспалению и активному росту клеток соединительной ткани (фибробластов). Такое состояние называется «лимфатический фиброз».
Из-за застоя жидкости в области, поражённой лимфостазом, создаются благоприятные условия для активного роста колоний бактерий или грибов. Поэтому, если отёк сохраняется долгое время, увеличивается риск развития инфекционного воспаления в поражённой области. Впоследствии такие процессы способны привести к серьёзным изменениям кожи и подкожных тканей, включая образование трещин, язв, рубцов и кист.

Кожа на фоне лимфедемы может стать морщинистой или напоминающей апельсиновую корку
Постепенно в поражённой области развивается ощущение тяжести. Если лимфостаз затрагивает конечности, он может вызвать ограничение движений в зоне отёка. Выполнять простые привычные действия — ходить, приседать, брать в руки предметы — становится труднее.

Как правило, чувство тяжести усиливается после физической нагрузки или в конце дня
Выделяют три степени лимфедемы: лёгкую, умеренную и тяжёлую. Лёгкая характеризуется увеличением объёма конечности до 20% от первоначального, а также мягким преходящим отёком. При умеренной отмечают увеличение ноги или руки на 20–40%. Отёк становится необратимым, то есть не проходит самостоятельно. При тяжёлой увеличение объёма конечности достигает более 40%. Такую форму лимфедемы называют слоновостью.

При слоновости конечность деформируется, появляются характерные складки
Стадии лимфостаза (лимфедемы)
То, как проявляется лимфостаз, зависит от множества факторов. В первую очередь это степень нарушения лимфотока — от незначительного сужения сосудов до полной их блокировки. Также на течение лимфостаза влияет продолжительность заболевания: чем дольше оно длится, тем сильнее прогрессирует, а значит, становится более выраженным. Имеет значение и общее состояние пациента: в каком он возрасте и физической форме, есть ли хронические заболевания, хорошо ли работает иммунитет.
Медицинские источники выделяют четыре стадии лимфостаза.
Стадия 0 — латентная, или предклиническая. Она характеризуется незначительным нарушением оттока лимфы, которое пока не имеет клинических проявлений. Пациент может чувствовать небольшую тяжесть или дискомфорт в конечностях, но отёк ещё незаметен или неочевиден, а транспортировка лимфы практически не нарушена: она осуществляется за счёт здоровых участков лимфатической системы. Этот период может длиться много лет.
Стадия I — обратимый отёк. На этой стадии отёк становится заметным, особенно вечером или после физической нагрузки. При этом он обратим: значительно уменьшается или исчезает полностью после отдыха. Кожа в области отёка не изменена: она остаётся мягкой и податливой.

На первой стадии лимфостаза отёк уменьшается, если подержать ноги в приподнятом положении
Стадия II — необратимый отёк. Он присутствует постоянно и не спадает даже после отдыха или подъёма конечностей. Растёт объём жировой и соединительной ткани. Кожа в этой зоне становится более плотной и шершавой, а под ней начинают формироваться узелки из фиброзной (рубцовой) ткани.
Стадия III — лимфатический отёк прогрессирует, становится более плотным и постоянным, его границы расширяются. Кожа местами темнеет, особенно в крупных складках, и резко утолщается. Присоединяются вторичные поражения мягких тканей, а подвижность конечности ухудшается.
Лечение и прогноз зависят от стадии лимфостаза. Раннее выявление и начало лечения могут значительно замедлить или даже предотвратить прогрессирование заболевания.
К какому врачу обращаться при лимфостазе (лимфедеме)
При отёках, которые сохраняются даже после отдыха, и других признаках лимфостаза следует обратиться к врачу и пройти обследование. Первичную консультацию проводит терапевт. Он оценит общее состояние здоровья, назначит необходимые обследования, а при необходимости направит к другим специалистам — флебологу, иммунологу, онкологу, генетику.
Флеболог занимается диагностикой и лечением заболеваний вен. К нему следует обратиться, если лимфостаз развивается на фоне варикозного расширения вен и других сосудистых заболеваний.
Консультация иммунолога может потребоваться, если лимфостаз связан с нарушением работы иммунной системы, например когда он возникает при хронических воспалительных процессах.
Если лимфостаз развился на фоне новообразований или в результате лечения рака, потребуется консультация онколога.
При подозрении на наследственную форму лимфостаза следует обратиться к врачу-генетику.
Так как некоторые формы лимфостаза приводят к необратимым последствиям, важно пройти диагностику и начать лечение как можно скорее.
Инструментальная диагностика лимфостаза (лимфедемы)
В диагностике лимфостаза широко используются инструментальные методы исследования. Они позволяют визуализировать лимфатические сосуды и узлы и определить места, в которых ток лимфы затруднён, а также выявить причины этого состояния.
Один из самых доступных и безопасных методов диагностики лимфостаза — УЗИ. Оно позволяет оценить структуру лимфатических сосудов и узлов, определить степень отёка в тканях, обнаружить возможные причины нарушения тока лимфы. Вместе с УЗИ врач может назначить дуплексное сканирование — оно даёт возможность оценить строение и функцию лимфатических сосудов, а также выявить возможные препятствия для нормального тока лимфы.
Нередко при лимфостазе требуется магнитно-резонансная томография (МРТ). Она используется для детального изображения мягких тканей и лимфатических узлов. МРТ может помочь определить характер нарушения и понять возможные причины заболевания. В некоторых случаях, особенно если есть подозрение на опухолевые процессы, врач может назначить компьютерную томографию (КТ).
Ещё одно исследование, которое врач может назначить для более точной диагностики, — реовазография. Это неинвазивный метод, который позволяет оценить состояние кровотока и эластичности стенок кровеносных сосудов. В ходе исследования на измеряемую область тела, например конечности, устанавливаются специальные датчики, которые через кожу передают и улавливают переменный электрический ток. Так как сопротивление тканей изменяется при наполнении сосудов кровью, реовазограф позволяет выявить возможные нарушения в кровообращении.
Если этой информации недостаточно, врач может назначить более специфические исследования, например сцинтиграфию лимфатических сосудов (лимфосцинтиграфию). Пациенту вводят контрастное вещество, и его перемещение по лимфатическим путям отслеживается с помощью специальной камеры. Метод позволяет более точно определить области, в которых ток лимфы нарушен.
Чтобы определить объём жидкости в тканях или выявить асимметрию в отёках, применяется биоимпедансный анализ. В основе исследования лежит использование электрических токов малой силы. По тому, как они проходят сквозь разные ткани организма, можно судить об объёме тканей и жидкости в организме в целом или в отдельных его частях. Метод используется не только для диагностики, но и для оценки эффективности лечения.
При выборе способа диагностики врач учитывает индивидуальные особенности пациента, степень и локализацию отёка, а также возможные противопоказания к тому или иному исследованию.
Лабораторная диагностика лимфостаза (лимфедемы)
Лабораторные исследования применяют, чтобы определить степень лимфостаза, выявить возможные осложнения и оценить эффективность лечения.
Общий анализ крови помогает отследить признаки воспаления или инфекции, которые могут сопровождать лимфостаз.
Биохимическое исследование позволяет оценить работу почек, печени и других органов: она может ухудшаться на фоне продолжительного лимфостаза.
Для оценки свёртываемости крови назначают коагулограмму.
При подозрении на наследственные формы лимфостаза могут потребоваться генетические анализы — их назначает врач-генетик по результатам обследования.
Лечение лимфостаза (лимфедемы)
Лечение лимфостаза может быть как консервативным, так и хирургическим. Независимо от выбранной тактики, оно, как правило, занимает долгое время и требует соблюдения рекомендаций и наблюдения врача.
К консервативным относятся в основном немедикаментозные способы, направленные на поддержание тонуса сосудов и улучшение лимфотока. Один из них — компрессионная терапия: использование специального белья или эластичных бинтов, которые помогают уменьшить отёк, стимулируя движение лимфы по сосудам. Похожим действием обладает лимфодренажный массаж — мягкие ритмичные движения, направленные на стимуляцию работы лимфатической системы. Его можно выполнять как вручную, так и с применением специальных устройств. Этот метод массажа направлен на активацию движения лимфы и её вывод из зон отёка. Также важную роль в лечении лимфостаза играют физиотерапевтические процедуры и лечебная физкультура. Специально разработанные комплексы упражнений помогают активизировать лимфоток, улучшая общее состояние пациента.
В некоторых случаях врач может назначать медикаментозное лечение — препараты для улучшения состояния лимфатических сосудов или уменьшения воспалительных процессов.
Если консервативная терапия не приносит результата, прибегают к хирургическим методам лечения. В зависимости от причины они могут быть разными. К примеру, чтобы сформировать новые пути тока лимфы взамен блокированных, проводят лимфовенозное анастомозирование (его также называют лимфовенозным шунтированием). В некоторых случаях может потребоваться трансплантация (пересадка) лимфатических узлов: здоровый узел перемещают в поражённую область, чтобы восстановить там нормальное движение лимфы. Если току лимфы мешает избыточная жировая ткань, применяют липосакцию. Также врач может рекомендовать дебуляцию — операцию по иссечению поражённой лимфедемой ткани. Это может быть необходимо, если другие методы лечения не помогают и состояние тканей продолжает ухудшаться.
Лечение лимфостаза (лимфедемы) нижних конечностей
Лимфостаз ног встречается достаточно часто: эта часть тела больше других подвергается нагрузкам и давлению (в процессе ходьбы или длительного стояния), что может привести к замедлению движения лимфы. Кроме того, лимфатические сосуды нижних конечностей расположены далеко от сердца, поэтому ток лимфы вверх по телу требует больших усилий.
В основе лечения лимфостаза нижних конечностей лежит компрессионная терапия (использование специальных утягивающих чулок, гольфов или эластичных бинтов), лимфодренажный массаж и лечебная физкультура.

Компрессионные чулки способствуют нормализации лимфотока в нижних конечностях
Кроме того, рекомендуется поддерживать здоровый вес и соблюдать диету с низким содержанием соли (это позволяет уменьшить задержку жидкости в организме).
Особое внимание при лечении лимфостаза ног следует уделить комфортной обуви: неподходящая или тесная обувь может вызвать дополнительное сдавливание и затруднить отток лимфы, усиливая отёчность и дискомфорт.
В некоторых случаях может быть назначено медикаментозное лечение для уменьшения отёка или улучшения функции лимфатической системы. В редких случаях, когда консервативные методы не дают ожидаемого результата, может потребоваться хирургическая коррекция.
Лечение лимфостаза (лимфедемы) верхних конечностей
Лимфостаз рук чаще всего развивается после хирургического вмешательства или радиотерапии в области лимфоузлов подмышки. Лечение заключается в ношении специализированных рукавов или перчаток, которые оказывают равномерное давление на руку, стимулируя движение лимфы. В остальном применяются те же методы, что и при других формах лимфостаза: лимфодренажный массаж и лечебная физкультура, медикаментозная поддержка, соблюдение диеты, в редких случаях — хирургическое лечение.
Осложнения лимфостаза
Нарушение оттока лимфы создаёт благоприятную среду для размножения микроорганизмов и может привести к развитию инфекционных процессов, таких как лимфангит (острое бактериальное воспаление лимфатических сосудов), инфекционный целлюлит (воспаление подкожной жировой клетчатки).
Длительный лимфостаз может стать причиной развития трофических язв — незаживающих болезненных ранок на коже, которые также повышают риск инфекционного воспаления.
Без лечения лимфостаз прогрессирует и приводит к необратимым последствиям, в том числе фиброзу — уплотнению кожи за счёт разрастания рубцовой ткани. Это затрудняет движения, усиливает дискомфорт и значительно снижает качество жизни.
Прогноз лимфостаза
Лимфостаз — хроническое заболевание, полностью вылечить его невозможно. Однако при своевременной и адекватной терапии можно минимизировать симптомы, снизить риск осложнений и улучшить качество жизни пациента.
В целом прогноз во многом зависит от того, как скоро было начато лечение. На ранних стадиях, когда отёчность проявляется периодически и может самостоятельно исчезать после отдыха, прогноз, как правило, благоприятный. При своевременном начале лечения и регулярном выполнении всех рекомендаций (компрессионная терапия, массаж, упражнения) большинство пациентов способны сохранить активный образ жизни и контролировать проявления лимфостаза.
При запущенных формах, когда уже имеются уплотнения кожи и подкожной клетчатки, а также при осложнениях, таких как трофические язвы или рецидивирующие инфекции, прогноз становится менее оптимистичным. Но даже в этих случаях комплексное лечение может замедлить прогрессирование заболевания и улучшить качество жизни пациента.
Профилактика лимфедемы
Профилактика позволяет значительно снизить риск развития или прогрессирования лимфостаза. Она состоит из нескольких аспектов, важнейший из которых — поддержание здорового образа жизни. Правильное питание, умеренные физические нагрузки, поддержание здорового веса — всё это поможет укрепить лимфатическую систему и облегчить её работу.
Важно позаботиться о том, чтобы одежда и обувь были комфортными — не давили и не пережимали ткани. Это поможет избежать лишних перегрузок и нарушений в лимфотоке. Также стоит избегать длительного пребывания в одной позе, особенно с согнутыми или перекрещёнными ногами. Регулярные изменения положения и перерывы на разминку способствуют предотвращению застоя лимфы и снижают риск лимфостаза.
Важно помнить, что любая травма, даже незначительная, может стать причиной нарушения лимфотока. Поэтому после ушибов, переломов и хирургических вмешательств важно следить за тем, как восстанавливается повреждённая область, отслеживать признаки лимфостаза и профилактически применять меры для улучшения лимфотока, например делать массаж и специальную гимнастику.
Источники
- Sleigh B. C., Manna B. Lymphedema // StatPearls. 2023.
- Ермощенкова М. В., Филоненко Е. В., Зикиряходжаев А. Д. Федеральные клинические рекомендации по диагностике и лечению постмастэктомического синдрома / ФГБУ «Московский научно-исследовательский онкологический институт им. П. А. Герцена» Министерства здравоохранения России. М., 2013.
Частые вопросы
Сначала область отёка мягкая и податливая, но со временем она становится более плотной, появляется ощущение напряжённости или распирания. Постепенно появляются изменения в коже: она уплотняется, становится более толстой, шершавой. Могут появиться воспалительные элементы, болезненные язвы.
Лимфостаз (лимфедема) — это нарушение работы лимфатической системы, которое проявляется отёками, болезненностью поражённых участков тела, ощущением тяжести, если заболевание затрагивает конечность. Лимфостаз возникает, если отвод лимфы из тканей по каким-то причинам затруднён. Нередко застой лимфы развивается как следствие удаления лимфоузлов при лечении рака.
Без своевременной терапии лимфостаз может стать причиной множества заболеваний, от воспалительных процессов на коже до ухудшения работы иммунной системы, а также серьёзного снижения качества жизни.
Читать статью целикомврач-эксперт