Причины тянущих болей в низу живота при беременности
Беременность — особое состояние, связанное с большими изменениями в организме. С самого момента зачатия у будущей матери начинает меняться гормональный фон и по мере развития плода её тело всячески подстраивается под новую задачу. Оно должно стать «удобным» для роста эмбриона, обеспечить его необходимыми питательными веществами, защитить от враждебной окружающей среды, инфекций и токсинов, а также от собственной иммунной системы — она считает зародыш чужеродным и опасным.
Помимо перестройки гормонального фона и обмена веществ, происходят и значительные физические изменения: растущая матка сдавливает органы малого таза, а затем и брюшной полости. Связки, удерживающие матку, постепенно растягиваются, а сами тазовые кости становятся более подвижными — только так в конце третьего триместра они смогут пропустить ребёнка через родовые пути.
Естественно, адаптация женского организма к беременности и родам, особенно в первый раз, не может пройти бессимптомно. Женщины часто испытывают слабость, сонливость, страдают от перепадов настроения. Кроме того, на разных этапах беременности может появляться ещё один распространённый симптом — тянущая боль в низу живота, чем-то напоминающая менструальную.
Однако в некоторых случаях боль в низу живота во время беременности — это симптом нарушений беременности, неправильной работы репродуктивной системы или других органов, расположенных в низу живота. И чаще всего отличить опасное состояние от естественного может только специалист.
Причины тянущей боли в низу живота в первом триместре
В первом триместре происходит зачатие, прикрепление зародыша к слизистой оболочке матки и первоначальный этап развития внутренних органов: головного и спинного мозга, сердца, а также нервной, пищеварительной и мочеполовой системы. Плацента — временный орган, отвечающий за питание и защиту плода, — в это время только начинает развиваться и выполняет свои функции не в полном объёме, потому будущий ребёнок на первых порах особенно уязвим.
Женский организм в первом триместре постепенно адаптируется к вынашиванию. Резкое изменение гормонального фона, а также появление «чужеродного» существа в матке часто приводит к токсикозу. Он сопровождается слабостью, потерей аппетита, тошнотой и рвотой. Кроме того, низ живота в первые недели может периодически болеть. Это может быть как естественным, так и тревожным симптомом.
Признак беременности. После оплодотворения яйцеклетки формируется зигота, или зародыш, — она напоминает небольшой пузырь, в котором активно делятся клетки. Когда зигота попадает в полость матки, она медленно скользит по её внутренней слизистой оболочке и «ищет» место для прикрепления — имплантации. У многих женщин этот процесс происходит бессимптомно, и в таком случае беременность легко не заметить — подозрения появятся только после задержки менструации. Однако бывает, что имплантация сопровождается тянущей болью, похожей на предменструальную, а также скудными кровянистыми выделениями.
Внематочная (эктопическая) беременность — опасное нарушение, которое развивается, если плодное яйцо прикрепилось не в полости матки, а, например, в маточной трубе, яичнике или цервикальном канале, который соединяет тело матки и влагалище. В зависимости от срока беременности боль может быть как умеренной, так и очень острой. Если плодное яйцо начало расти в «неположенном» месте, оно может спровоцировать разрыв близлежащих тканей и обильное внутреннее кровотечение. Лечится внематочная беременность только хирургическим путём.
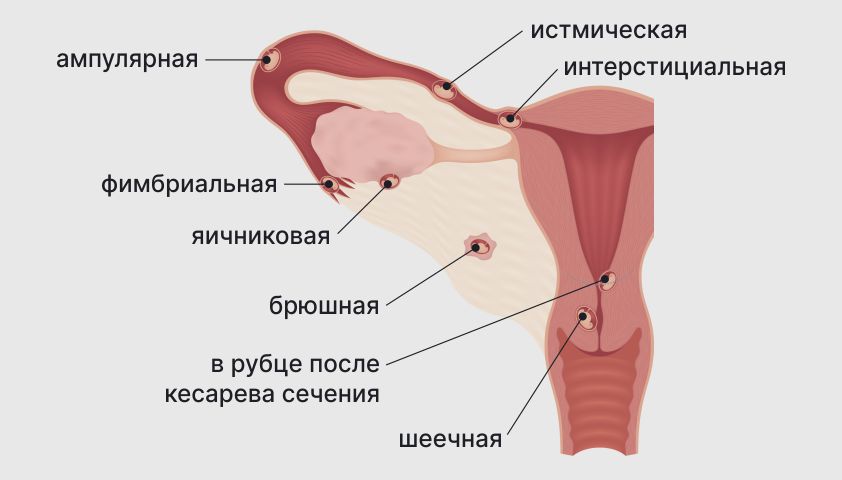
Виды внематочной беременности
Гипертонус матки — состояние, которое может появиться на любом сроке беременности. В первом триместре оно может спровоцировать выкидыш — отторжение эмбриона и его гибель. Поскольку матка состоит преимущественно из мышц, ей свойственно сокращаться. Прогестерон, который активно вырабатывается после наступления беременности, принудительно расслабляет её. Но если гормона недостаточно, может появиться гипертонус. Он напоминает менструальную боль и проявляется периодическими тянущими спазмами в низу живота. Они могут то стихать, то усиливаться. При появлении таких симптомов нужно как можно скорее обратиться к врачу, в противном случае появляется угроза потерять беременность.
Угроза выкидыша. Поскольку в первом триместре эмбрион уязвим, любые неблагоприятные факторы (тяжёлые физические нагрузки, травмы живота, недостаточное питание) могут привести к его гибели. В некоторых случаях плодное яйцо погибает из-за собственной нежизнеспособности, вызванной тяжёлыми генетическими нарушениями. Помимо тянущей боли в низу живота, женщин с угрозой самопроизвольного прерывания беременности может беспокоить боль в пояснице и кровянистые выделения из влагалища. С такими симптомами лучше сразу обратиться к акушеру-гинекологу.
Рост матки и растяжение маточных связок. Поскольку в первом триместре матка постепенно увеличивается в размерах, связки, удерживающие её в малом тазу, начинают растягиваться. По этой причине у беременной может появиться ноющая боль в низу живота, сконцентрированная преимущественно слева или справа. Если лечь на бок, который беспокоит больше всего, боль начнёт отступать. Такой симптом требует осмотра у врача, но обычно не лечится — он возникает из-за естественных изменений.
Причины тянущей боли в низу живота во втором триместре
Симфизиопатия. Лобковая часть таза состоит из двух лобковых костей, соединённых между собой хрящевой тканью. Место сочленения этих костей называют лонным сочленением, или лобковым симфизом. Во время беременности под воздействием гормона релаксина все связки и хрящи становятся более гибкими и растяжимыми — это важно для естественных родов. Однако такая «дестабилизация» лобкового хряща может спровоцировать болевые ощущения в низу живота и в области лобка, которые иногда отдают в поясницу. В случае расхождения лобковых костей боль может стать очень сильной, но обычно это происходит в третьем триместре — во втором симптомы могут быть едва заметными.
Диастаз — расхождение прямых мышц живота, из которых формируются кубики пресса, и растяжение так называемой белой линии (соединительной ткани между ними). Верхняя часть этих мышц крепится к рёберным хрящам и мечевидному отростку грудины, а нижняя — к лобковым костям. Во время роста матки внутреннее давление на эти мышцы увеличивается, и они расходятся, если неспособны сохранить своё естественное состояние. Весь процесс растяжения и расхождения мышц может сопровождаться умеренной ноющей болью. Лечат нарушение только после родов, если мышцы не восстанавливают свою растяжимость.
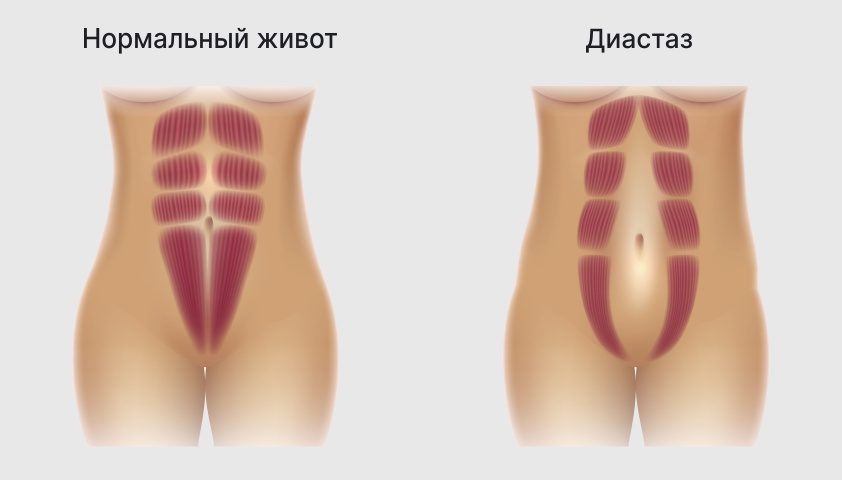
При диастазе прямые мышцы живота слева и справа расходятся между собой, оставляя зазор по линии пупка
Преждевременные роды могут начаться с 22-й акушерской недели. Если у женщины появляется тонус матки, а также тянущие, схваткообразные боли с интервалом в 10–15 минут, следует немедленно обратиться к врачу. В самом начале преждевременные роды можно остановить. Если схватки участились и повторяются активнее, плод придётся рожать недоношенным. Плод до 37 недель чаще всего не может жить самостоятельно — ему потребуется помощь неонатолога и детского реаниматолога.
Отслойка плаценты. Осложнение, при котором плацента отсоединяется от стенки матки и перестаёт питать плод. В зависимости от степени отслойка может провоцировать усиливающуюся тянущую боль в пояснице и в низу живота, а также обильные кровянистые выделения. С такими симптомами следует немедленно обратиться за помощью к акушеру-гинекологу. Он оценит состояние пациентки и ребёнка и примет решение, наблюдать и лечить или проводить кесарево сечение.
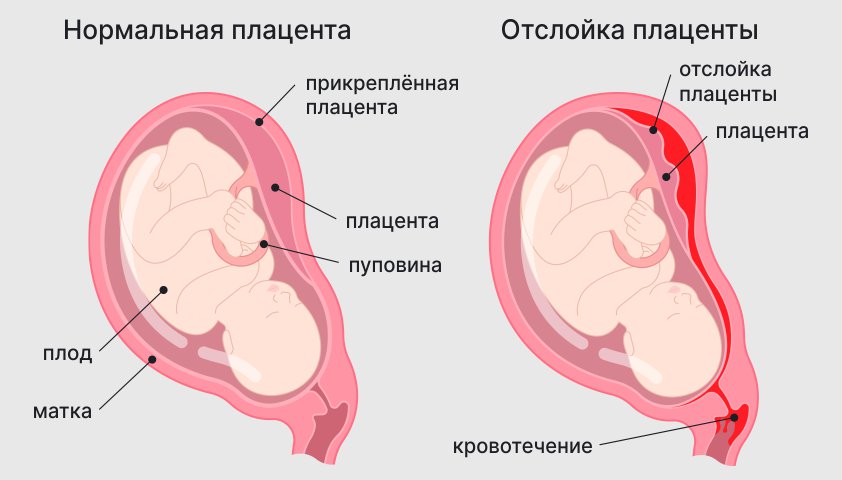
При отслойке плаценты появляется боль в низу живота или в пояснице, а также кровянистые выделения из влагалища
Новообразования в матке, например миома — доброкачественная опухоль, растущая в мышечном слое матки. Если она слишком большая, плод может сдавливать её, что часто вызывает боль в низу живота. Проверять состояние репродуктивной системы на предмет новообразований лучше до беременности.
Причины тянущей боли в низу живота в третьем триместре
Чаще всего это схватки Брэкстона Хикса. Так называются тренировочные схватки, которые необходимы для подготовки к естественным родам. Это нерегулярные маточные сокращения, обычно не вызывающие дискомфорта. Но иногда они могут сопровождаться едва заметной тянущей болью. Если схватки повторяются не чаще чем четыре-шесть раз в день, но не повторно в течение двух часов, беспокоиться не стоит. При более частых схватках лучше связаться с врачом и проконсультироваться — возможно, это начало родов.
Кроме того, в третьем триместре причиной боли в животе может быть отслоение плаценты, усилившаяся симфизиопатия, как во втором триместре, а также естественное давление плода на тазовое дно.
При любых тревожных симптомах лучше обращаться к врачу, который ведёт беременность. Только специалист сможет отличить нарушения от естественных процессов, назначить лечение или объяснить физиологические процессы и успокоить женщину.
Другие причины тянущей боли в низу живота
Причины боли в низу живота во время беременности, не связанные с работой репродуктивной системы и развитием плода, кроются в нарушении работы других внутренних органов. В нижней части живота располагаются петли кишечника и мочевыделительная система — мочевой пузырь и мочеиспускательный канал.
Запоры. Частый спутник беременных женщин — проблема с дефекацией, которая развивается из-за влияния прогестерона на кишечник: он расслабляется, передвижение пищи и каловых масс замедляется. Из-за запора может появиться дискомфорт в разных областях живота, а также тянущая боль и чувство распирания — так происходит, когда в кишечнике задерживаются каловые массы. Как правило, методы и средства для борьбы с запором определяет гинеколог исходя из состояния беременной. Обычно врач рекомендует добавить в ежедневный рацион овощи и фрукты, пить больше воды, ввести лёгкую физическую активность — пешие прогулки, зарядку. В сложных случаях специалист может назначить растительные слабительные препараты, разрешённые при беременности, которые не стимулируют работу кишечника и влияют только на каловые массы.
Аппендицит — гнойное воспаление червеобразного отростка кишечника, отходящего от слепой кишки. Обычно проявляется внезапно и остро — помимо боли (преимущественно справа в низу), возникают тошнота, рвота и высокая температура. Но иногда заболевание протекает смазанно или бессимптомно. Например, аппендикс может подниматься вместе с кишечником выше на более поздних сроках беременности — в таком случае заподозрить аппендицит сложнее. Лечат заболевание хирургическим путём — удаляют воспалённый отросток. Если операцию не провести, пациентка может умереть от осложнений.
Перед операцией врач проверяет состояние плода и принимает решение о том, какой тип обезболивания использовать: общую или регионарную анестезию. При подготовке к наркозу специалисты подбирают самые безопасные для будущего ребёнка препараты. И, поскольку операция не затрагивает матку, беременность, как правило, успешно продолжается.
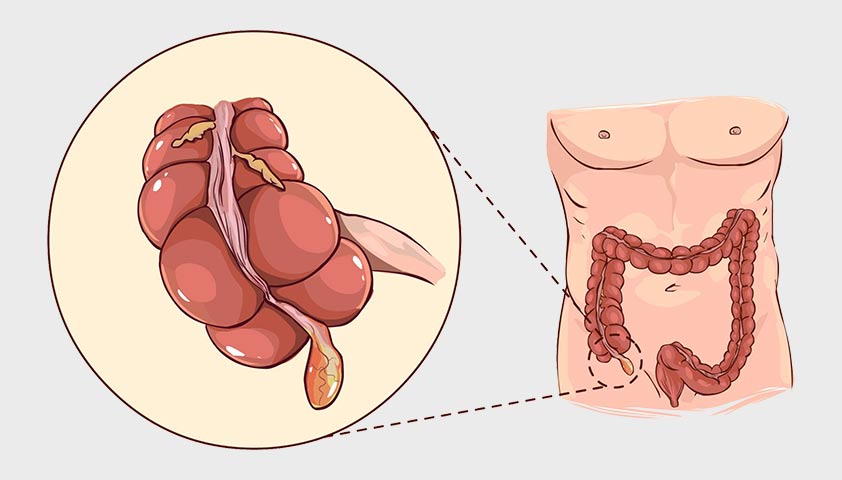
При аппендиците боль чаще всего концентрируется справа в низу, но у беременных во втором и третьем триместре боль может подниматься выше
Инфекция мочевыводящих путей. Если болезнетворные бактерии попадают в уретру и мочевой пузырь, они провоцируют воспаление (уретрит и цистит), которое может сопровождаться болью в низу живота и болезненным мочеиспусканием. Кроме того, инфекция в мочевыделительной системе может угрожать ребёнку: патогены способны спровоцировать преждевременные роды, а также добраться до матки и вызвать внутриутробное инфицирование. Оно, в свою очередь, может нарушить развитие ребёнка.
и делаем скидки до 30%
Начните экономить прямо сейчас!
Когда обращаться к врачу
В целом проконсультироваться с врачом следует при любой боли в низу живота — это самый беспроигрышный способ «поймать» нарушение в самом начале и вылечить его. Объективно отличить физиологическую боль от патологической сможет только специалист.
Симптомы, при которых следует немедленно обратиться к врачу:
- боль очень сильная, и её источник располагается преимущественно с одной стороны;
- симптом сохраняется постоянно и беспокоит в течение нескольких часов или даже дней;
- болевые ощущения распространяются на область поясницы и крестца;
- появляется один или несколько других симптомов: тошнота, рвота, высокая температура, боли при мочеиспускании, водянистые или кровянистые выделения из влагалища.
Если срок беременности превышает 38 недель, а боль в низу живота становится схваткообразной, регулярной и учащается с каждым часом, следует как можно скорее связаться с гинекологом — возможно, это начало родов.
Диагностика боли в животе при беременности
Для выяснения причины боли в животе беременную прежде всего должен обследовать акушер-гинеколог. Он проведёт опрос пациентки, поинтересуется длительностью и характером боли, спросит о том, в какой части живота она проявляется сильнее всего. Также врач уточнит, не беспокоят ли пациентку другие симптомы: тошнота, рвота, высокая температура, необычные выделения из влагалища — кровянистые или водянистые.
Для оценки состояния плода врач также может провести УЗИ органов малого таза и направить пациентку на кардиотокографию — она позволяет следить за сердцебиением плода и сокращениями матки.
Также для проверки общего состояния организма, выявления воспаления и оценки биохимических показателей врач может назначить лабораторные исследования.
При подозрении на инфекцию мочевыводящих путей общий анализ мочи покажет увеличение количества бактерий и лейкоцитов.
А посев мочи на микрофлору позволяет не только выявить возбудителя, но и определить его чувствительность к антибактериальным препаратам.
Если врач обнаружит проблему в ходе обследования, он назначит пациентке лечение или предложит госпитализацию — некоторые состояния, например угроза выкидыша, преждевременных родов или отслойка плаценты, требуют постоянного наблюдения и иногда экстренных мер.
Если проблема вызвана не беременностью, врач может направить пациентку к другому специалисту в зависимости от остальных симптомов. Например, к хирургу при острой боли и подозрении на аппендицит.
Источники
- Преждевременные роды : клинические рекомендации / Минздрав РФ. 2020.
- Преждевременная отслойка плаценты : клинические рекомендации / Российское общество акушеров-гинекологов. 2021.
- Миома матки : клинические рекомендации / Минздрав РФ. 2020.
- Сажин А. В., Кириенко А. И., Курцер М. А. и др. Острый аппендицит у беременных // Хирургия. Журнал им. Н. И. Пирогова. 2019. № 1. С. 70–77.
Частые вопросы
При появлении любой тянущей боли в животе во время беременности рекомендуется обратиться к акушеру-гинекологу для диагностики. Отличить нормальное состояние от нарушения может только специалист.
Однако в ряде случаев дискомфорт в животе может быть признаком нарушений, в том числе опасных для матери и плода. При появлении любой тянущей боли в животе во время беременности рекомендуется обратиться к акушеру-гинекологу для диагностики. Отличить нормальное состояние от нарушения может только специалист.
Тянущая боль в животе — симптом, который не позволяет однозначно заподозрить нарушение. В ряде случаев такая боль у беременных считается физиологической, то есть нормальной. Она возникает из-за адаптации репродуктивной системы и всего организма к вынашиванию плода. Но в некоторых случаях тянущая боль — предвестник и спутник осложнений, которые могут сказаться на здоровье будущей матери и её ребёнка.
При ощущениях тянущей боли внизу живота на любом сроке беременности рекомендуется посетить акушера-гинеколога и рассказать о своём самочувствии. Врач сможет провести диагностику и оценить состояние женщины, а также понять, можно ли считать симптом нормой.
Читать статью целикомврач-эксперт












