Дегенеративно-дистрофические заболевания позвоночника («остеохондроз»)

и делаем скидки до 30%
Начните экономить прямо сейчас!
Дегенеративно-дистрофические заболевания позвоночника и остеохондроз
Истинный остеохондроз (остеохондропатия) — это группа редких наследственных заболеваний, связанных с нарушением нормального развития и роста костей. При таких патологиях деформируются межпозвонковые диски, суставы, связки и другие структуры позвоночника.
Обычно истинный остеохондроз позвоночника диагностируют уже в раннем детстве, заболевание протекает с тяжёлой деформацией суставов и костей. При такой патологии чаще всего поражаются нижнегрудные позвонки (грудной отдел позвоночника). Из-за этого возникает главное проявление остеохондроза — грудной кифоз, или выраженное искривление, затрагивающее нижние грудные позвонки.
Грудной кифоз (выраженная сутулость) — характерный признак истинного остеохондроза
Обычно при остеохондрозе поражаются межпозвонковые диски и вторично — другие отделы позвоночника и опорно-двигательного аппарата.
Однако часто термином «остеохондроз» ошибочно обозначают дегенеративно-дистрофические заболевания позвоночника — целую группу патологий, при которых по разным причинам поражаются отделы позвоночного столба. Основной симптом таких заболеваний — боль в спине и шее, которая редко сопровождается тяжёлой деформацией позвоночных структур. В эту группу входит несколько патологий: грыжа межпозвонкового диска, стеноз (стойкое сужение просвета) позвоночного канала, спондилолистез (избыточная подвижность позвонков), сколиоз (искривление позвоночного столба) и спондилоартроз (разрушение суставных структур позвоночника).
Как устроен позвоночник
Позвоночник, или позвоночный столб (лат. columna vertebralis), состоит из 32–34 отдельных костных сегментов, которые называют позвонками (лат. vertebrae). Позвонки расположены последовательно, при этом каждый следующий немного накладывается на предыдущий.
Позвоночник (позвоночный столб) состоит из пяти отделов:
- шейный отдел (7 позвонков, обозначаются C1 — C7);
- грудной (12 позвонков, Th1 — Th12);
- поясничный (5 позвонков, L1 — L5);
- крестцовый (5 позвонков, S1 — S5);
- копчиковый (3–5 позвонков, Cx1 — Cx3—5).
Позвоночник имеет два изгиба, которые называют лордоз и кифоз. Лордозом называют части позвоночника, выгнутые вперёд. Например, шейный и поясничный отделы позвоночника. Кифозом — части, выгнутые назад. Например, грудной и крестцовый отделы позвоночника.
Изгибы позвоночника позволяют человеку сохранять равновесие, а во время движений смягчают удары и не дают костям разрушиться друг об друга.
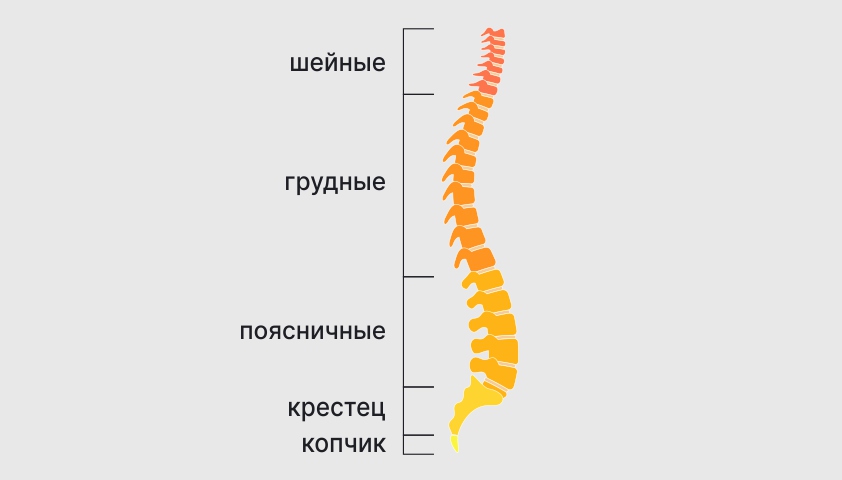
Позвонки разделяют на шейные, грудные, поясничные, крестцовые и копчиковые
У каждого позвонка есть опорная часть, которая расположена спереди и имеет форму утолщённого короткого столбика. Это так называемое тело позвонка. Кроме того, позади позвонка есть дуга, которая соединяет его с двумя ножками. Между телом и дугой имеется позвоночное отверстие, которое образует позвоночный канал, защищающий от внешних повреждений расположенный в нём спинной мозг.
На дуге есть особые отростки, которые обеспечивают подвижность позвонков.
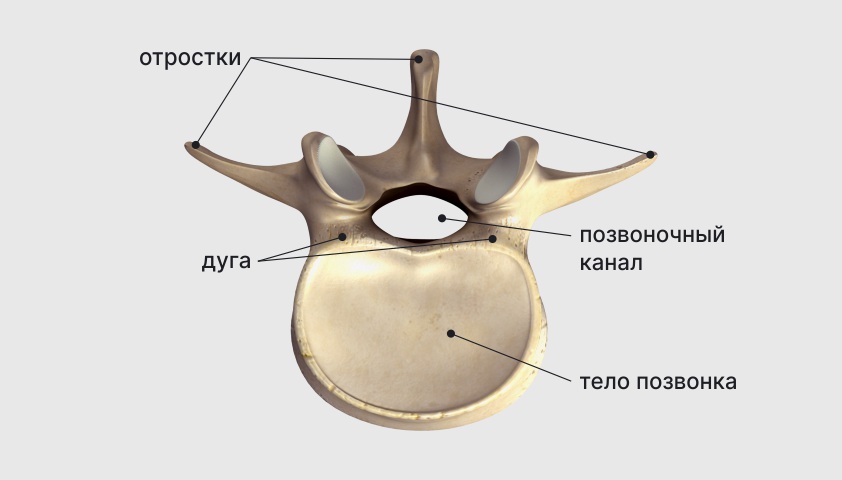
Позвонок, вид сверху
Между телами двух соседних позвонков расположен межпозвонковый диск ― полужёсткая структура с плотным кольцом по периферии и желеобразным центром, выполняющая роль амортизатора и смягчающая удары при движении.
С двух сторон от каждого позвонка находятся по два сустава, между которыми выступают поверхности отростков позвонков, покрытые хрящевой тканью. Сами суставы соединяются с помощью связок и мышц спины.
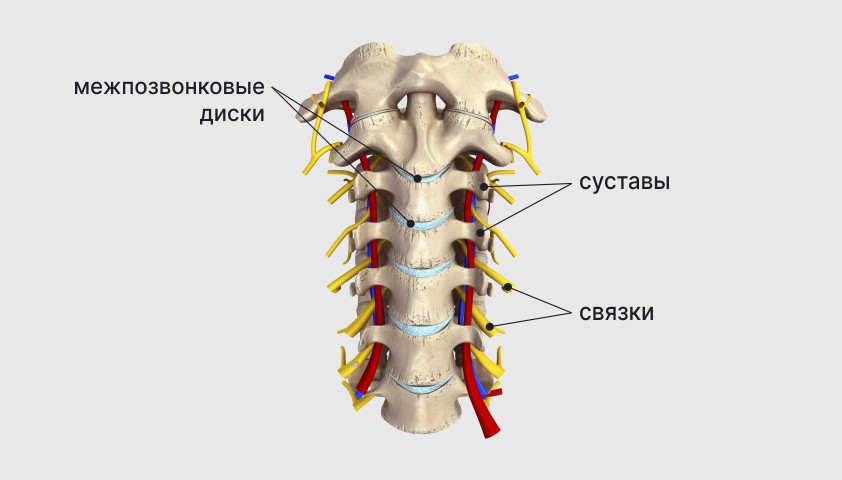
Строение здорового шейного отдела позвоночника
Вся эта конструкция обеспечивает амортизацию и удерживает смежные позвонки вместе.
Когда хрящи стираются друг об друга, а межпозвонковые диски высыхают и трескаются ― позвонки деформируются. Такое может происходить по разным причинам, одна из которых — остеохондроз.
Код МКБ
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) истинный остеохондроз и дегенеративно-дистрофические заболевания позвоночника отнесены к болезням костно-мышечной системы и соединительной ткани и обозначаются кодами М42, 47, 50, 51, 53 и М91 — М99.
Группы остеохондроза и дегенеративно-дистрофических заболеваний позвоночника:
- M42.0 — юношеский остеохондроз позвоночника;
- M42.1 — остеохондроз позвоночника у взрослых;
- M42.9 — остеохондроз позвоночника неуточнённый;
- M47.1 — другие спондилёзы с миелопатией;
- M47.2 — другие спондилёзы с радикулопатией;
- M48.0 — спинальный стеноз;
- M50.0 — поражение межпозвоночного диска шейного отдела с миелопатией;
- M50.3 — другая дегенерация межпозвоночного диска шейного отдела;
- M51.0 — поражения межпозвоночных дисков поясничного и других отделов с миелопатией;
- M51.1 — поражения межпозвоночных дисков поясничного и других отделов с радикулопатией;
- M51.2 — другое уточнённое смещение межпозвоночного диска;
- M51.3 — другая уточнённая дегенерация межпозвоночного диска;
- M53.0 — шейно-черепной синдром;
- M53.1 — шейно-плечевой синдром;
- M53.2 — спинальная нестабильность;
- M91.0 — юношеский остеохондроз таза;
- M91.1 — юношеский остеохондроз головки бедренной кости (Легга — Кальве — Пертеса);
- M91.8 — другие юношеские остеохондрозы бедра и таза;
- M91.9 — юношеский остеохондроз бедра и таза неуточнённый;
- M92.0 — юношеский остеохондроз плечевой кости;
- M92.1 — юношеский остеохондроз лучевой кости и локтевой кости;
- M92.2 — юношеский остеохондроз кисти;
- M92.3 — дугой юношеский остеохондроз верхних конечностей;
- M92.4 — юношеский остеохондроз надколенника;
- M92.5 — юношеский остеохондроз большой и малой берцовых костей;
- M92.6 — юношеский остеохондроз предплюсны;
- M92.7 — юношеский остеохондроз плюсны;
- M92.8 — другой уточнённый юношеский остеохондроз;
- M92.9 — юношеский остеохондроз неуточнённый;
- M96.4 — постхирургический лордоз;
- M96.8 — другие поражения костно-мышечной системы после медицинских процедур;
- M96.9 — поражение костно-мышечной системы после медицинских процедур неуточнённое;
- M99.5 — межпозвонковый дисковый стеноз неврального канала;
- M99.6 — костный и подвывиховый стеноз межпозвоночных отверстий;
- M99.7 — соединительнотканный и дисковый стеноз межпозвоночных отверстий.
Для обозначения синдромов, связанных с болью в спине и шее, существует также другой диагноз — «дорсопатия». Заболевание есть в МКБ-10, коды М43, М53 и G55.
Группы дорсопатии:
- M53.9 — дорсопатия неуточнённая;
- M43.9 — деформирующая дорсопатия неуточнённая;
- M53.8 — другие уточнённые дорсопатии;
- M43.8 — другие уточнённые деформирующие дорсопатии;
- G55.3* — сдавления нервных корешков и сплетений при других дорсопатиях.
Дорсопатия — частая причина боли в спине и шее
«Дорсопатия» — это общее название группы заболеваний костно-мышечной системы, которые проявляются болью в спине, руках или ногах.
Болевые ощущения при дорсопатии обычно связаны с перенапряжением мышц, при этом признаков поражения позвонков нет.
Обычно боль при дорсопатии возникает из-за неудобного движения, травматизации или воспаления любой из позвоночных структур. Кроме того, боль может стать следствием растяжения мышц или связок, например при поднятии тяжёлых пакетов с продуктами или неудачном повороте корпуса. Иногда боль возникает на фоне остеоартрита суставов.
Классификация дегенеративно-дистрофических заболеваний позвоночника («остеохондроза»)
Врачи выделяют несколько типов патологии в зависимости от локализации и причины появления.
По месту появления выделяют «остеохондроз»:
- шейного отдела позвоночника;
- грудного;
- поясничного;
- грудопоясничного;
- комбинированный — когда поражены разные отделы.
Типы дегенеративно-дистрофических заболеваний позвоночника в зависимости от причины появления:
- идиопатические — причина неизвестна;
- врождённые — обусловлены патологиями развития;
- нервно-мышечные — развиваются на фоне заболеваний, например при скелетно-мышечной атрофии или детском церебральном параличе (ДЦП);
- дегенеративные — могут развиться по мере старения позвоночника, его травматизации и деформации позвонков и межпозвонковых дисков.
Отдельно специалисты классифицируют боль, возникающую при «остеохондрозе»:
- боль в поясничном отделе позвоночника — люмбалгия;
- боль в спине, отдающая в ноги, — люмбоишиалгия;
- острая интенсивная боль в пояснице по типу прострелов — люмбаго;
- боль в грудной клетке — торакалгия;
- боль в шее и верхних конечностях — цервикалгия (цервикобрахиалгия).
Классификация грыж межпозвонковых дисков
Северо-Американская ассоциация вертебрологов выделяет три разновидности грыж межпозвонкового диска.
Виды межпозвонковых грыж:
- протрузия — выпячивание ткани диска за пределы тела позвонка, при котором фиброзные волокна частично сохраняют свою целостность;
- экструзия — выпячивание ткани диска за пределы тела позвонка, при котором фиброзные волокна полностью разрываются;
- секвестр — полное отделение от диска сместившегося фрагмента ткани.
Классификация стеноза позвоночного канала
Стенозы, или патологические сужения, позвоночного канала дополнительно классифицируют исходя из анатомических особенностей на центральный, латеральный, стеноз межпозвонкового канала и сочетанный.
Кроме того, выделяют четыре класса стеноза позвоночного канала (по результатам магнитно-резонансной томографии):
- Класс А: Спинномозговая жидкость видна, но её распределение неоднородно. Выявляются единичные нервные корешки, есть эпидуральный жир.
- Класс B: Спинномозговая жидкость не видна, нервные корешки равномерно распределены в срезе и различимы, есть эпидуральный жир.
- Класс С: Спинномозговая жидкость не видна, определяются многочисленные нервные корешки и эпидуральный жир.
- Класс D: Полное сужение позвоночного канала, спинномозговая жидкость не видна, эпидуральный жир отсутствует.
Классификация спондилоартроза
По данным магнитно-резонансной томографии выделяют четыре стадии дегенерации суставного хряща и субхондрального склероза суставов.
Стадии дегенерации хряща и субхондрального склероза суставов
| II | Кортикальная кость суставных отростков локально утолщена | Хрящ покрывает всю поверхность суставных поверхностей, но имеются очевидные элементы эрозии
Причины дегенеративно-дистрофических заболеваний позвоночника
Дегенеративно-дистрофические заболевания позвоночника развиваются из-за родовых или любых других травм, аномалий развития, врождённых нарушений осанки или мышечного тонуса, а также в результате длительной вынужденной иммобилизации, ожирения. Кроме того, хрящи могут разрушиться из-за аутоиммунных нарушений. Например, из-за аутоиммунных разновидностей артрита (ревматоидного, анкилозирующего).
Инволютивная теория развития дегенеративно-дистрофических изменений
Врачи и учёные считают, что наиболее вероятная причина таких патологий кроется в генетической предрасположенности, которая приводит к дегенеративным изменениям. Согласно этой теории, локальное преждевременное старение хряща и кости стартует в ответ на внешние факторы вроде травм или заболеваний, но предопределено генетически.
Причины боли в спине
26% мужчин и 40% женщин старше 30 лет испытывали боль в спине или шее в течение последнего месяца, а 5% мужчин и 7% женщин чувствуют её постоянно.
Болевые ощущения могут появиться из-за неправильной осанки, например когда человек часами смотрит в экран смартфона. Или потому, что спит в неудобном положении.
Распространённые причины боли в спине и шее:
- случайные травмы, например во время занятий спортом или при ДТП;
- остеоартрит — воспаление суставов, которое развивается из-за их изнашивания;
- костные шпоры — аномалии шейных позвонков, при которых на них формируются наросты, сдавливающие нервы;
- миалгия — боль в мышцах, которая возникает в ответ на разные факторы, от переохлаждения до сильного стресса;
- артроз суставов позвоночника — патология, ассоциированная с усиленным разрушением хрящевой ткани;
- остеопороз — заболевание, характеризующееся уменьшением плотности костей, из-за которого они становятся более хрупкими.
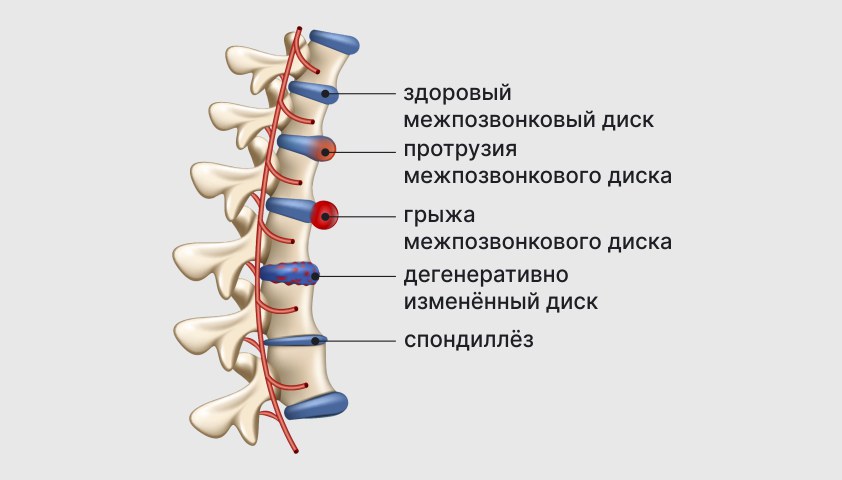
Разновидности деформации межпозвонкового диска, сопровождающиеся болью в спине и шее
Тяжёлые патологии, сопровождающиеся болью в спине:
- ревматоидный артрит — хроническое воспалительное заболевание, при котором иммунная система по ошибке атакует здоровые ткани. Страдают в основном мелкие суставы кистей рук и запястий, а также колени. Однако иногда ревматоидный артрит влияет и на крупные суставы и внутренние органы (лёгкие, сердце, кожу);
- менингит — воспаление менингеальных оболочек, окружающих головной и спинной мозг. Обычно возникает на фоне прогрессирующей инфекции;
- остеомиелит — воспалительный процесс, который развивается в костной ткани и постепенно приводит к её разрушению;
- спинальный эпидуральный абсцесс — гнойное воспаление, затрагивающее спинной мозг. Как правило, развивается при стафилококковой или стрептококковой инфекции, туберкулёзе;
- болезнь Лайма (клещевой боррелиоз) — инфекция, которая развивается у людей после укуса клеща, заражённого бактериями боррелиями;
- синдром Гийена — Барре — редкое состояние, при котором иммунная система по ошибке атакует здоровые нервные волокна;
- рак — некоторые злокачественные опухоли или метастазы опухолей могут сдавливать чувствительные нервы, окружающие позвоночник, и вызывать боль.
Как правило, в таких случаях, кроме боли в спине, у человека появляются другие тревожные признаки вроде резкой потери веса, снижения чувствительности, атрофии мышц. При появлении таких симптомов следует как можно скорее обратиться за консультацией к врачу-терапевту.
Однако боль в спине, связанная с тяжёлыми патологиями, встречается достаточно редко. Чаще причиной неприятных ощущений становятся дефицит физической активности, перенапряжение мышц или травмы.
Факторы риска дегенеративно-дистрофических заболеваний позвоночника
Наиболее распространённые факторы риска дегенеративно-дистрофических заболеваний позвоночника — травмы, врождённые аномалии развития, лишний вес.

Избыточная масса тела увеличивает нагрузку на структуры позвоночника и может вызывать боль
Травмы позвоночника
Чаще всего позвоночник травмируется при падении с высоты, во время автомобильной аварии или драки.
Травмы могут быть неосложнёнными, при которых не повреждается спинной мозг, и осложнёнными.
Кроме боли в спине или шее, для травмы позвоночника характерны следующие симптомы:
- частичная потеря двигательных функций. Например, человек не может шевелить пальцами на ногах;
- слабый пульс;
- низкое давление (менее 100/60 мм рт. ст.);
- недержание мочи;
- онемение и снижение чувствительности в руках и ногах.
При появлении подобных симптомов следует как можно скорее обратиться к врачу или вызвать бригаду скорой помощи на дом.
Врождённые аномалии развития позвоночника
Врождённые изменения количества или положения позвонков могут сопровождаться выраженной болью, изменением внешности и нарушениями чувствительности.
Распространённые врождённые пороки развития позвоночного столба
Синдром Клиппеля — Фейля (синдром короткой шеи) — заболевание, при котором шейные или верхние грудные позвонки срастаются. При такой аномалии развития шея внешне сильно укорочена, снижается граница роста волос, ограничивается подвижность при поворотах головы в сторону, движения сопровождаются болью.
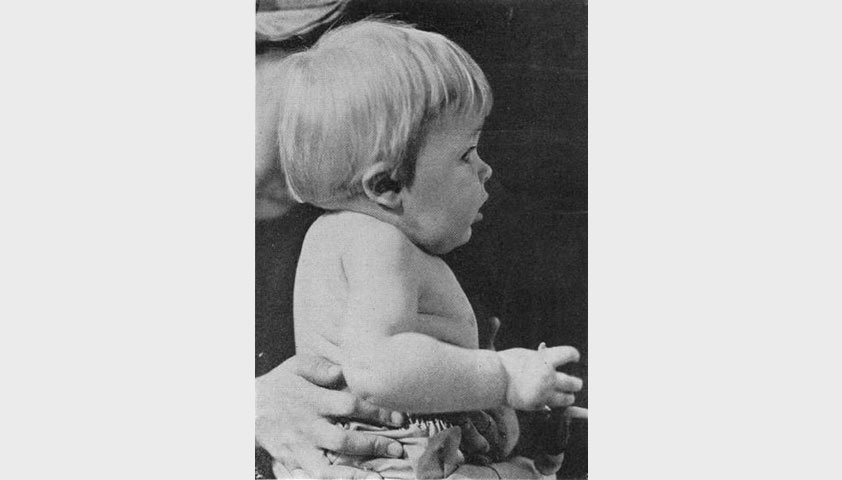
Ребёнок с синдромом Клиппеля — Фейля
Синдром шейного ребра — это аномалия развития костей, при которой у человека появляется дополнительное ребро. Оно растёт из седьмого шейного позвонка.
Расщепление позвоночника (Spina bifida) — патология, вызванная незаращением дуг позвонков. В зависимости от тяжести течения заболевание может развиваться бессимптомно или с выраженными неврологическими нарушениями, вплоть до инвалидности.
Люмбализация и сакрализация — сращение крестца с V поясничным позвонком и отделение I крестцового позвонка от крестца. Часто протекает бессимптомно, но при раздражении корешков спинного мозга может появиться боль или онемение кожи вокруг поражённого позвонка.
Клиновидные позвонки — одна из наиболее распространённых аномалий развития позвоночника. Клиновидные позвонки также называют «полупозвонками», потому что они состоят из половины тела и половины дуги с отростком. Могут встречаться во всех отделах позвоночника и выступают одной из основных причин тяжёлого искривления позвоночника (сколиоза) и остеохондроза.
Профессиональные вредности
Повышенный риск развития дискомфорта в спине и дегенеративно-дистрофических изменений позвоночника выявлен у фермеров, строителей и шахтёров, которые заняты тяжёлым физическим трудом.

У людей, занимающихся тяжёлым физическим трудом, кости и суставы позвоночника изнашиваются быстрее
Лишний вес
Лишние килограммы увеличивают нагрузку на позвоночник и суставы, из-за этого позвоночные структуры изнашиваются быстрее.
Психосоматика и остеохондроз позвоночника
Психосоматикой в народе называют любые физические симптомы, которые появляются без видимых причин и развиваются из-за стресса и переживаний.
Люди, которые верят в психосоматику, могут считать, что ком в горле — от невысказанной обиды, а аллергия — из-за желания уйти от неприятной ситуации или человека. Боль в позвоночнике объясняют обесцениванием себя и неуверенностью в будущем. Однако это не так. В большинстве случаев причина кроется в генетической предрасположенности и провоцирующих факторах вроде травм или болезней.
Нередко такая хроническая необъяснимая боль в спине или других частях тела встречается при психических заболеваниях, например при депрессии, неврозах, ипохондрии и миофасциальном синдроме, когда происходит резкое интенсивное сокращение мышц. У такой боли есть специальное название — сенестопатический синдром.
Симптомы дегенеративно-дистрофических заболеваний позвоночника
Основной симптом дегенеративно-дистрофических заболеваний позвоночника — боль в спине или шее. Кроме того, человек может ощущать скованность и дискомфорт во время движения или наклонов туловища.
Виды боли в спине при дегенеративно-дистрофических заболеваниях позвоночника
В зависимости от причины выделяют разные типы боли, например вертеброгенную, которая вызвана поражением самих структур позвоночного столба, и невертеброгенную, ассоциированную с другими патологиями, например боль в спине, возникающую из-за мышечного перенапряжения.
Мышечная боль (миофасциально-тоническая) обычно проявляется спазмом и болезненным напряжением мышц, окружающих один или несколько отделов позвоночника. Человек может ощущать её непосредственно в месте возникновения (локальная боль) или на некотором отдалении (отражённая боль).
Корешковая боль (компрессионная радикулопатия) возникает в результате сдавления одного или нескольких спинномозговых корешков, например межпозвонковой грыжей или опухолью. Обычно такая боль носит хронический характер.
Расстройства чувствительности
Чувствительные расстройства при дегенеративно-дистрофических заболеваниях позвоночника связаны с миелопатией. При миелопатии отделы спинного мозга, ответственные за проведение сигналов от чувствительных нейронов в головной мозг, повреждаются. В результате патология проявляется покалыванием или онемением пальцев рук или ног.
Обычно миелопатия связана с опухолью, распространившейся на спинной мозг, или грыжей межпозвонкового диска.
Стойкое онемение при миелопатии может сопровождаться слабостью мышц в поражённой области, сухостью кожи или, наоборот, избыточной потливостью.
Двигательные нарушения
Каждое движение, от подъёма руки до улыбки, совершается в результате взаимодействия головного и спинного мозга, нервных волокон и мышц. Повреждение любого из компонентов может привести к двигательным нарушениям: дрожанию конечностей, потере координации движений, морганию и др.
Некоторые двигательные нарушения, такие как икота или моргание, обычно длятся недолго и приносят незначительные неудобства. Другие, например дрожание конечностей или нарушения координации, могут прогрессировать и привести к серьёзным осложнениям.
Симптомы обострения дегенеративно-дистрофических заболеваний позвоночника
Обострение дегенеративно-дистрофических заболеваний позвоночника обычно связано с травмой или перенапряжением мышц спины, которые усиливают воспаление в суставах позвоночного столба.
Признаки обострения «остеохондроза» позвоночника:
- нестерпимая боль в спине или шее, отдающая в руку или ногу;
- онемение, покалывание и слабость в руках и ногах;
- хруст или скрежет в спине или шее (особенно при наклонах или поворотах);
- головная боль;
- приступы головокружения;
- нарушение координации движений;
- потеря контроля над мочевым пузырём или кишечником.
При появлении таких симптомов нужно как можно скорее обратиться к врачу-неврологу.
Стадии развития дегенеративно-дистрофических заболеваний позвоночника
Различают четыре основные стадии дегенерации (разрушения) позвоночного столба (по А. И. Осна):
- I стадия внутридискового патологического процесса: межпозвоночные диски истончаются, однако нагрузка на них остаётся прежней, поэтому они сплющиваются и немного выпячиваются в стороны, раздражая окружающие нервные волокна, появляется лёгкий дискомфорт в области спины или шеи;
- II стадия нестабильности или утраты фиксационной способности поражённого диска: межпозвоночные диски деформируются сильнее, расстояние между позвонками сокращается. Болезненность усиливается при движении;
- III стадия формирования грыж межпозвонковых дисков: хрящи и позвонки стираются друг о друга, боль становится постоянной, а движения — ограниченными. При очень выраженных деформациях позвоночника может присоединяться синдром позвоночной артерии со зрительными и вестибулярными нарушениями, головной болью;
- IV стадия фиброза межпозвонкового диска и формирования краевых костно-хрящевых разрастаний тел позвонков: дегенеративные изменения выражены в значительной степени, движения в позвоночнике сильно ограничены и болезненны. Поражённая область позвоночного столба может быть практически полностью обездвижена.
Осложнения и последствия дегенеративно-дистрофических заболеваний позвоночника
Без лечения межпозвонковые диски постепенно изнашиваются, а позвонки стираются. Именно с этими процессами связаны основные осложнения.
Распространённые осложнения дегенеративно-дистрофических заболеваний позвоночника:
- некупируемый болевой синдром в области спины, поясницы, головы, шеи или груди;
- судороги, нарушение координации движений, онемение рук и ног;
- частые головокружения, мелкой и крупной моторики;
- нарушения дыхания, если из-за деформации позвонков позвоночник искривляется и уменьшается объём грудной клетки;
- деформация фигуры: смещение талии, туловища в сторону, разная высота плеч и бёдер.
Дегенеративно-дистрофические заболевания позвоночника могут стать причиной психологических проблем, потому что человек испытывает постоянную боль.
Отдельно выделяют осложнения, которые связаны с грыжей межпозвонкового диска.
Осложнения, связанные с грыжей межпозвонкового диска:
- дискогенная миелопатия — передавливание структур спинного мозга, характеризующееся онемением, мышечной слабостью, изменением сухожильных рефлексов, нарушениями мочеиспускания и дефекации;
- инфаркт спинного мозга — острое нарушение локального кровообращения, из-за которого гибнут нервные клетки: нарушаются движения и чувствительность.
Диагностика дегенеративно-дистрофических изменений позвоночника
Чтобы поставить диагноз «дегенеративно-дистрофические изменения позвоночника» и отличить патологию от других заболеваний со схожими проявлениями, врачу необходимо изучить анамнез, провести осмотр, а также оценить результаты лабораторных и инструментальных исследований.
Когда следует обратиться к врачу
Если боль в спине или шее не утихает в течение 2 недель, следует обратиться за консультацией к врачу-терапевту или неврологу.
Записаться к врачу как можно скорее или вызвать бригаду скорой помощи следует в следующих случаях:
- нестерпимая боль, которая часто усиливается в покое;
- резкая боль, которая возникла после травмы;
- ограничение движений;
- у человека есть воспалительные заболевания суставов, диагностировано злокачественное новообразование или острая инфекция (остеомиелит, туберкулёз).
Какой врач лечит дегенеративно-дистрофические заболевания позвоночника
Обычно человек в первую очередь обращается к врачу-терапевту, который при подозрении на дегенеративно-дистрофические изменения позвоночника может направить его дальше к профильному специалисту — врачу-хирургу, ревматологу или неврологу.
Правила подготовки к приёму врача
Специальной подготовки к приёму врача-невролога не требуется, но следует придерживаться основных правил: в день консультации не использовать местные обезболивающие мази, кремы и пластыри или лекарственные средства.
Нередко перед приёмом врача люди сами назначают себе дорогостоящие исследования, вроде МРТ всего тела. Однако обычно это не помогает в диагностике, а только приводит к повышению тревоги.
Осмотр
Во время первой консультации специалист уточнит анамнез пациента и его жалобы, проведёт осмотр: проверит чувствительность тканей, рефлексы, силу мышц и состояние вестибулярного аппарата.
Как правило, при «остеохондрозе» человек жалуется на болезненность, которая усиливается при пальпации, а также на боль, возникающую при наклоне и отдающую в голову или руки. Кроме того, нередко возникают головокружения и головные боли, слабость в руках и ногах, проблемы со зрением и слухом.
Чтобы оценить координацию движений и выявить проблемы с крупной и мелкой моторикой, врач может попросить пациента пройти по воображаемой линии, удержать равновесие на одной ноге с закрытыми глазами, поочерёдно дотронуться руками до носа.
Дифференциальная диагностика
Иногда симптомы дегенеративно-дистрофических заболеваний позвоночника (боль, мышечная слабость) могут напоминать проявления других патологий. Отличить их от других заболеваний помогают лабораторные и инструментальные обследования.
Патологии, которые могут быть схожи с «остеохондрозом» позвоночника:
- травма позвоночника;
- злокачественные опухоли или их метастазы;
- спондилоартрит — хроническое воспалительное заболевание с преимущественным поражением позвоночника и крестцово-подвздошных суставов;
- остеопороз — патология, при которой кости становятся более хрупкими, повышается риск переломов;
- инфекционный спондилит, ассоциированный с туберкулёзом или бруцеллёзом;
- ревматоидный артрит — аутоиммунное воспалительное заболевание, связанное с ошибкой иммунной системы, из-за которой она атакует здоровые суставы и внутренние органы;
- анкилозирующий спондилит — аутоиммунная форма артрита, которая преимущественное затрагивает позвоночный столб;
- отражённые боли при заболеваниях внутренних органов.
Лабораторная диагностика
При прогрессирующей дегенерации суставы разрушаются. Чтобы оценить общее состояние костей и выявить их разрушение, людям с подозрением на остеохондроз назначают анализы крови на общий и ионизированный кальций, а также маркеры здоровья костной ткани — остеокальцин, остеопротегерин, щелочную фосфатазу.
У пациентов с «остеохондрозом» содержание кальция в крови, как правило, ниже нормы, а остеокальцина и остеопротегерина — выше.
Если мышечная ткань разрушается из-за миозита, то в крови будет повышено содержание фермента общей креатинкиназы.
Кроме того, врачу может потребоваться оценить содержание в крови микроэлементов, участвующих в регуляции тонуса мышц: магния, калия, натрия.
Инструментальная диагностика
Визуализирующие исследования вроде рентгенографии поражённого отдела позвоночника, компьютерной и магнитно-резонансной томографии, а также электронейромиографии незаменимы для установления точной причины боли в спине и шее и выявления сопутствующих нарушений.
Рентгенография помогает выявить деформацию костей, злокачественные новообразования и дегенеративно-дистрофические изменения в суставах.
Основные рентгенологические признаки дегенеративно-дистрофических заболеваний позвоночника:
- патологическая подвижность позвонков,
- смещение тел позвонков,
- отложение солей в области межпозвонковых дисков,
- сужение межпозвонковой щели в поясничном и шейном отделе.
Компьютерная и магнитно-резонансная томография — исследования, которые позволяют дифференцировать патологии позвоночного столба, спинного и головного мозга. С помощью компьютерной томографии можно увидеть гемангиомы тел позвонков и грубые деформации шейного отдела.
Электронейромиография — метод, который использует электрический ток слабой интенсивности. Воздействуя им на мышцы и нервные волокна, врач может оценить эффективность проведения нервных импульсов.
Исследование помогает понять, как импульсы проходят по корешкам, нервам и мышцам, выявить нарушения проводимости, уточнить их характер и оценить уровень поражения.
Лечение дегенеративно-дистрофических заболеваний позвоночника
Терапия таких патологий симптоматическая и направлена на облегчение болевых ощущений, профилактику сдавления нервов и восстановление утраченной подвижности.
Врач подбирает метод лечения в зависимости от тяжести состояния. Используют лекарственные препараты, физиотерапию, массаж. В тяжёлых случаях может потребоваться операция.
Можно ли вылечить «остеохондроз» позвоночника
Если структуры позвоночного столба стёрлись или деформировались, восстановить их самостоятельно уже не получится. Однако медикаментозное лечение в комплексе с физической активностью и ЛФК позволяет облегчить симптомы остеохондроза, замедлить развитие патологии и избежать осложнений.
Лечение дегенеративно-дистрофических заболеваний позвоночника у детей
Выбор тактики лечения дегенеративных изменений позвоночника у детей зависит от тяжести патологии и риска её прогрессирования.
Методы лечения детей с «остеохондрозом»:
- фиксация гипсовой повязкой, которую меняют каждые несколько месяцев по мере роста ребёнка;
- ношение специализированных корсетов.
Детям до 10 лет врач может рекомендовать хирургическое лечение — им могут вставить стержни, которые не дадут позвоночному столбу деформироваться. Решение об операции принимает врач с учётом индивидуальных особенностей болезни и сопутствующих проблем.
Препараты для лечения дегенеративно-дистрофических заболеваний позвоночника
Как правило, врач назначает обезболивающие противовоспалительные препараты. Кроме того, используют миорелаксанты — лекарства, которые расслабляют спазмированные мышцы.
Лекарственные препараты для облегчения боли в спине и шее:
- нестероидные противовоспалительные средства;
- миорелаксанты для облегчения мышечных спазмов;
- антидепрессанты для избавления от хронической боли;
- гормональные препараты для ослабления воспаления.
Уколы при «остеохондрозе»
Если на фоне приёма таблетированных лекарств боль не утихает, врач может назначить курс инъекций. Обычно это те же противовоспалительные или гормональные средства, которые теперь вводят внутримышечно или в область поражённого сустава.
Уколы помогают облегчить боль сразу
Наружные средства
Для большинства людей приём нестероидных противовоспалительных и гормональных средств безопасен, однако иногда эти препараты могут вызывать тошноту, боль в желудке, желудочное кровотечение и даже язву.
Длительный приём высоких доз таких лекарств может также привести к проблемам с почками, задержке жидкости и высокому артериальному давлению.
В этих случаях помогают мази, кремы и пластыри с теми же действующими веществами. Они действуют локально и не проникают в желудочно-кишечный тракт, поэтому имеют меньше побочных эффектов.
Физиотерапия
Физиотерапия, к которой относят ЛФК, массаж, мануальное воздействие, в первую очередь помогает восстановить ограниченную подвижность и ослабить боль в спине и шее.
Физиотерапевты используют комплексный подход — сочетание физиотерапевтических процедур и мануальную терапию.
Мануальная терапия
Как правило, мануальные техники применяются вместе с медикаментозным лечением и помогают пациентам ускорить восстановление.

Мануальные терапевты могут снять боль в поясничном и шейном отделе позвоночника
Во время сеанса мануальной терапии специалист воздействует на суставы и мягкие ткани, используя разные техники: постизометрическую релаксацию, миофасциальный релиз и другие.
С осторожностью мануальную терапию применяют в период обострения.
Иглоукалывание
Достоверных данных о том, что иглоукалывание, или иглорефлексотерапия, помогает вылечить боль в спине и шее, нет. Однако некоторые люди отмечают, что на фоне такого лечения болезненные симптомы утихают.
Во время сеанса иглотерапевт устанавливает иглы в определённые точки на спине и шее. Считается, что это помогает активизировать участки мозга, ответственные за «отключение» боли. Иногда установка игл сопровождается лёгким массажем.
Сеанс иглоукалывания занимает в среднем около часа
Тракция, или вытяжение, позвоночника
Тракция (вытяжение) позвоночника — процедура, в ходе которой специалист как бы вытягивает некоторые отделы позвоночника (обычно шейный и пояснично-крестцовый).
Как и в случае с иглоукалыванием, у современной медицины нет достоверных данных об эффективности методики. Однако у такого метода лечения есть серьёзные побочные эффекты: возможно усиление боли или обострение неврологической симптоматики.
Хирургическое лечение
Как правило, операция требуется пациентам с выраженной деформацией позвоночного столба, у которых выявлено защемление нерва.
Операция может понадобиться, если:
- консервативные методы лечения не приносят эффекта;
- боль усиливается;
- появляется слабость в мышцах;
- нарушаются мочеиспускание и дефекация.
Хирурги проводят два основных типа операций на позвоночнике — декомпрессию и стабилизацию. При декомпрессии врач снимает давление на нервную структуру, а при стабилизации укрепляет её.
Способы декомпрессии позвоночника:
- ламинэктомия — удаление части позвонка, чтобы снизить давление на позвоночный канал (например, при грыже межпозвонкового диска);
- фораминотомия — расширение отверстия в позвоночнике;
- дискэктомия — удаление повреждённой части межпозвонкового диска или грыжи.
Для стабилизации позвоночника используют спондилодез. Он помогает исправить деформацию и уменьшить боль. При этом соединяют два или более позвонков, устраняют их подвижность или смещение относительно друг друга. Для этого используют металлические пластины, винты и стержни, чтобы соединить позвонки вместе для сращения.
Лечение осложнений
Как правило, для лечения осложнений дегенеративно-дистрофических заболеваний позвоночника используют хирургические методы. Хронический болевой синдром устраняют с помощью медикаментозных средств в форме таблеток, инъекций и мазей, которые назначают длительно.
Массаж, лечебная гимнастика, мануальная терапия и физиотерапия обычно применяются для поддержания подвижности позвоночника и проводятся курсами несколько раз в год.
Как облегчить боль в спине и шее
Пациентам с дегенеративно-дистрофическими заболеваниями позвоночника важно делать упражнения, поддерживающие подвижность позвонков спины и шеи. Обучить тому, как правильно растягивать и укреплять мышцы, может врач-физиотерапевт.
Если из-за боли в спине и шее сложно выполнять повседневные дела, специалист может также посоветовать специальные бандажи, фиксирующие позвонки, ортопедические стельки или другие устройства.
Кроме того, для облегчения боли потребуется добавить 2,5 часа аэробных упражнений в неделю (скандинавская ходьба, эллипс, езда на велосипеде, плавание).
Самомассаж
Достоверных научных исследований о вреде или пользе самомассажа при боли в спине и шее нет. Однако считается, что он всё же обладает полезным действием: стимулирует лимфатическую систему и улучшает циркуляцию крови. В результате боль может немного утихнуть.
Коврик с иголками
Аппликатор в виде коврика с металлическими или пластмассовыми иглами — ещё одно приспособление для облегчения боли.

На коврике с иголками рекомендуется лежать 15–30 минут перед сном
Они работают по принципу акупунктуры — иглоукалывания. Вреда от них не будет, но и выраженного лечебного эффекта, скорее всего, тоже. По некоторым данным, использование коврика с иголками может облегчить боль в спине (при использовании совместно с основным лечением).
Использовать коврик с иглами не следует:
- людям с низкой свёртываемостью крови,
- пациентам с установленными кардиостимуляторами,
- беременным женщинам.
Массажный валик
Исправить деформацию позвоночника просто полежав на массажном валике не получится. Однако он поможет справиться с напряжением в мышцах.
Кроме того, с ним можно выполнять некоторые упражнения йоги и пилатеса для облегчения боли.
Позы для сна при дегенеративно-дистрофических заболеваниях позвоночника
Чтобы минимизировать давление на область шеи и избежать усиления боли при «остеохондрозе», следует располагать голову и позвоночник примерно на одном уровне во время сна.
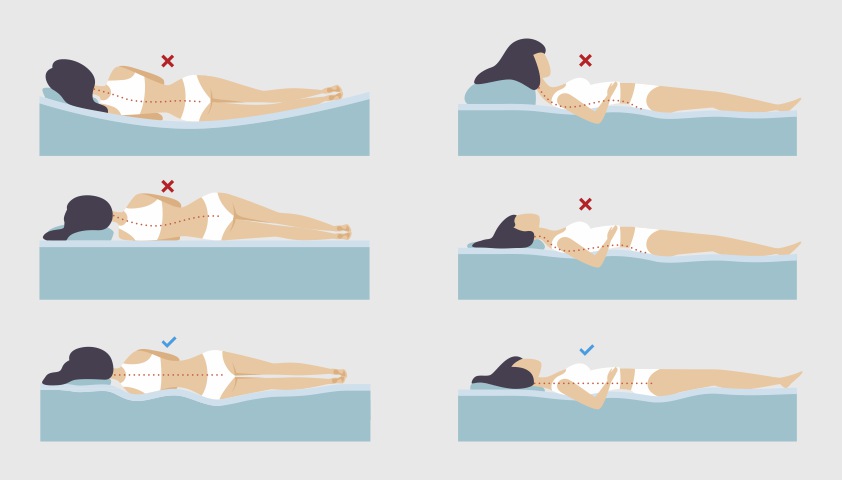
Из-за неправильной высоты подушки или её отсутствия позвоночник неестественно изгибается
Считается, что, если человек спит преимущественно на спине, высота его подушки должна быть в среднем 6–11 см, если во время сна он лежит в основном на боку — 9–13 см. Так поддерживается физиологическое положение позвоночника — между плечами и головой сохраняется нужный угол, шейный отдел позвоночника не прогибается, а мышцы не напрягаются, чтобы компенсировать неудобства.
Профилактика дегенеративно-дистрофических заболеваний позвоночника
Чтобы избежать появления неспецифической боли в спине и шее, которую ошибочно связывают с остеохондрозом, важно обеспечить себе правильную осанку и быть физически активным: чем больше человек двигается, тем лучше состояние мышц, костей, связок и суставов.
Чтобы поддерживать физическую активность, взрослым достаточно 150 минут аэробной нагрузки умеренной интенсивности в неделю. Подойдут быстрая ходьба, плавание, велосипед, теннис, танцы или ролики. Укрепить мышцы помогут пилатес и йога.
Кроме того, следует избегать травм: не прыгать в воду вниз головой, пристёгиваться в машине (профилактика «хлыстовой» травмы при ДТП).
ЛФК
Избежать перенапряжения мышц шеи и появления боли помогает лечебная гимнастика: наклоны головы вперёд, назад, поочерёдно к каждому плечу и вращение ею, наклоны и вытяжение туловища.

Гимнастику рекомендуется делать несколько раз в день, особенно если у человека сидячая работа
Хондропротекторы
Считается, что хондропротекторы хондроитин и глюкозамин помогают поддерживать нормальную структуру костей и хрящевой ткани. Также предполагается, что эти вещества могут препятствовать дегенерации — постепенному разрушению межпозвонковых дисков.
Однако данных об их эффективности при дегенеративно-дистрофических заболеваниях позвоночника недостаточно, так же как и при боли в спине.
Ортопедическая подушка
Ортопедические подушки — это специальные подушки с изгибами и подъёмами, которые поддерживают голову и шею на одном уровне и обеспечивают естественное положение позвоночника.

Ортопедические подушки обеспечивают отдых без дополнительной нагрузки на позвоночные диски
Самостоятельно подобрать подушку нужной высоты сложно. В идеале нужно обратиться к ортопеду или неврологу. Кроме того, консультация специалиста потребуется, если после сна на ортопедической подушке боль усиливается.
Шейный воротник
Шейный бандаж, воротник, или шина Шанца, — особое приспособление для пассивной лечебной физкультуры и проработки глубоких мышц шейного отдела позвоночника.
В таком бандаже мышцы шеи расслабляются, а когда человек снимает его — вновь напрягаются. Такая пассивная тренировка помогает укрепить мышцы и избежать появления боли.
Носить шину Шанца следует по 15–20 минут несколько раз в день. При серьёзных травмах врач может рекомендовать использовать её дольше, вплоть до 3 часов.
Источники
- Дегенеративные заболевания позвоночника : клинические рекомендации / Минздрав РФ. 2022.
- Остеохондроз позвоночника : клинические рекомендации / Общероссийская общественная организация «Ассоциация травматологов-ортопедов». 2016.
- Сурская Е. В. Современные аспекты лечения дорсопатии // РМЖ, 2009. № 20. С. 1311–1314.
Частые вопросы
врач-эксперт







