Гипертрофия миокарда
Гипертрофия миокарда: общие сведения и причины болезни
Гипертрофия миокарда — утолщение сердечной мышцы, которое возникает, если сердцу приходится долгое время работать под большой нагрузкой.
Миокард — это сердечная мышца, основная ткань, из которой состоит сердце. Его главная задача — сокращаться и расслабляться с определённым ритмом, чтобы орган мог эффективно выполнять насосную функцию, то есть перекачивать кровь и направлять её дальше по кровеносным сосудам.
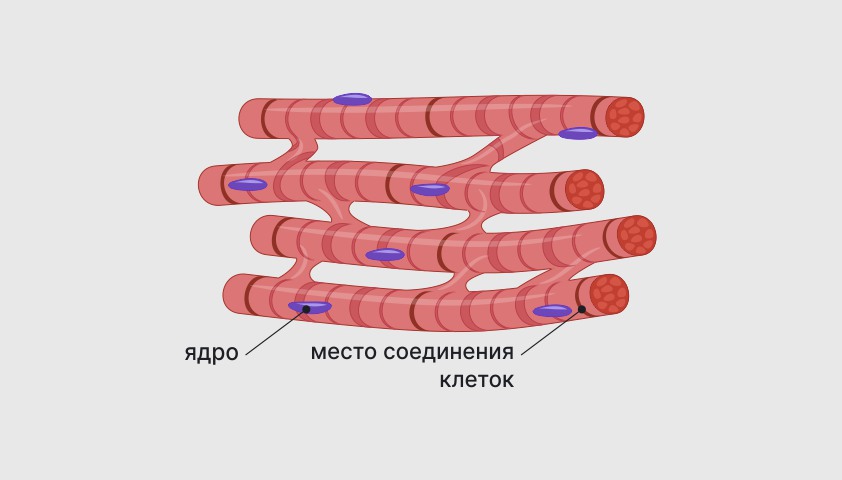
Миокард состоит из особых мышечных клеток — кардиомиоцитов. Соединяясь, они образуют мышечные волокна
Если сердцу приходится работать с перегрузками (из-за повышенного артериального давления, интенсивных нагрузок, анатомических особенностей, хронических заболеваний), мышечные клетки миокарда увеличиваются в размере, а стенки сердца становятся толще.
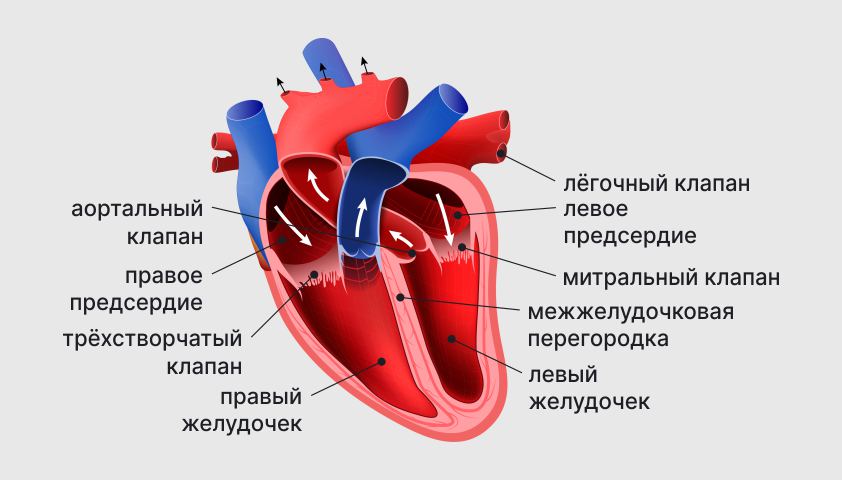
Анатомия человеческого сердца
Возможные причины гипертрофии миокарда:
- артериальная гипертензия (повышенное кровяное давление): левому желудочку приходится работать с большей интенсивностью, чтобы преодолевать сопротивление в сосудах;
- пороки сердца, например сужение аортального клапана: усиливается нагрузка на сердце;
- ишемическая болезнь сердца: из-за нарушения кровоснабжения сердечной мышце приходится работать более интенсивно;
- метаболические нарушения (ожирение, сахарный диабет): способствуют патологическим изменениям миокарда;
- хронические заболевания лёгких: повышают давление в лёгочной артерии и перегружают правый желудочек сердца;
- наследственные заболевания: утолщение стенок сердца обусловлено генетическими изменениями;
- длительные физические нагрузки, например в профессиональном спорте.
Как самостоятельную форму выделяют гипертрофическую кардиомиопатию (ГКМП). Это генетическое заболевание, при котором утолщение миокарда связано не с внешней нагрузкой, а с мутациями в генах, которые отвечают за сокращение сердечной мышцы.
При ГКМП высок риск осложнений — тяжёлых аритмий, внезапной сердечной смерти, причём даже у молодых и на первый взгляд здоровых людей.
и делаем скидки до 30%
Начните экономить прямо сейчас!
Симптомы гипертрофии миокарда
На ранних стадиях гипертрофия миокарда может протекать бессимптомно. Многие люди узнают о ней случайно — при прохождении ЭКГ (электрокардиографии) или УЗИ (ультразвукового исследования) сердца с целью профилактики или по поводу других заболеваний. Однако по мере прогрессирования гипертрофии миокард утрачивает способность полноценно расслабляться и сокращаться — тогда появляются первые признаки сердечной недостаточности.
Возможные симптомы гипертрофии миокарда:
- одышка — сначала при физической нагрузке, затем и в покое;
- боли в области сердца (колющие, сжимающие, давящие) — появляются из-за недостатка кислорода;
- учащённое сердцебиение, перебои в работе сердца — из-за того, что миокард при гипертрофии хуже проводит электрические импульсы, которые заставляют отделы сердца сокращаться;
- снижение выносливости, слабость, головокружение — из-за того, что сердце работает менее эффективно;
- отёки ног, тяжесть в правом подреберье — из-за застоя крови в руках, ногах, внутренних органах, которую сердцу становится сложнее перекачивать;
- ночная одышка, кашель в положении лёжа — из-за застоя крови в лёгких при гипертрофии левого желудочка.
Симптомы гипертрофии миокарда нарастают постепенно, поэтому люди нередко списывают их на усталость или возраст. Однако при малейшем подозрении на проблемы с сердцем не стоит откладывать визит к врачу: чем раньше начать лечение, тем больше шансов предотвратить тяжёлые осложнения.
Гипертрофия может появляться в разных отделах сердца. Для каждой локализации есть свои характерные симптомы. Например, для гипертрофии правого желудочка характерны синюшный оттенок кожи, отёки ног, набухание шейных вен. Для гипертрофии левого желудочка — ощущение сдавления груди, приступы резкой сердечной боли. При гипертрофической кардиомиопатии возможны обмороки, внезапные эпизоды учащённого сердцебиения и даже остановка сердца.
Развитие гипертрофии миокарда
Когда сердце вынуждено работать с перегрузкой, кардиомиоциты (мышечные клетки миокарда) начинают увеличиваться в размере, чтобы орган мог перекачивать больший объём крови или справляться с повышенным давлением на его стенки.
На ранней стадии гипертрофия миокарда возникает как компенсаторный механизм — сердце увеличивает мышечную массу, чтобы сохранять нормальный выброс крови.
При этом, чтобы обеспечить кислородом увеличенный миокард, должна расти сеть кровеносных сосудов. Однако сосуды не успевают развиваться с той же скоростью, что и мышечная ткань, и поэтому миокард оказывается плохо снабжён кислородом. Это приводит к кислородному голоданию (гипоксии) и фиброзу — замещению клеток миокарда соединительной тканью, неспособной участвовать в сокращении сердечной мышцы.
Из-за этих процессов миокард теряет эластичность, хуже расслабляется, что приводит к повышению давления в камерах сердца. В результате ослабляется насосная функция сердца, повышается риск аритмии и сердечной недостаточности.
Виды гипертрофии миокарда
Гипертрофию миокарда классифицируют по локализации, причине и характеру утолщения сердечной мышцы.
Виды гипертрофии миокарда по локализации:
- гипертрофия левого желудочка (ГЛЖ) — самая частая разновидность, она встречается при артериальной гипертензии, аортальном стенозе (сужении аортального клапана);
- гипертрофия правого желудочка (ГПЖ) — развивается при заболеваниях лёгких (например, хронической обструктивной болезни лёгких, лёгочной гипертензии), врождённых пороках сердца (например, дефекте межпредсердной или межжелудочковой перегородки);
- гипертрофия предсердий — формируется при нарушении оттока крови через клапаны, мерцательной аритмии (нерегулярном и частом сокращении предсердий), а также при пороках сердца, приводящих к повышенной нагрузке на предсердия;
- глобальная гипертрофия миокарда — утолщение всех камер сердца, обычно развивается на фоне тяжёлых системных заболеваний или при сочетании сразу нескольких пороков сердца.
По характеру утолщения:
- концентрическая гипертрофия — стенка утолщается внутрь, полость желудочка уменьшается. Такой тип характерен для артериальной гипертензии, аортального стеноза;
- эксцентрическая гипертрофия — стенка одновременно и утолщается, и растягивается, объём камеры сердца увеличивается. Характерна для недостаточности сердечных клапанов;
- асимметричная гипертрофия — утолщение появляется только в части миокарда, например в межжелудочковой перегородке. Может возникать при наследственных формах гипертрофической кардиомиопатии.
Диагностика гипертрофии миокарда
При подозрении на гипертрофию миокарда следует обратиться к кардиологу. Врач проведёт осмотр, спросит о симптомах, других хронических заболеваниях, наследственной предрасположенности и образе жизни.
Чтобы уточнить диагноз, узнать степень гипертрофии и выявить возможные сопутствующие нарушения, врач назначит инструментальные и лабораторные исследования.
Инструментальные методы диагностики:
- электрокардиограмма (ЭКГ) — информативный и доступный метод. При гипертрофии на ЭКГ заметны изменения в работе сердца, которые указывают на то, что левая его часть работает с повышенной нагрузкой. Исследование помогает выявить болезнь, даже если нет явных симптомов;
- эхокардиография (ЭхоКГ, или УЗИ сердца) — позволяет точно измерить толщину стенок сердца, объём его отделов, оценить сократимость и степень утолщения миокарда. Диагноз гипертрофии левого желудочка ставится при толщине стенки более 11 мм у женщин и 12 мм у мужчин;
- магнитно-резонансная томография (МРТ) сердца — помогает подробнее изучить структуру миокарда, отличить гипертрофию от фиброза (разрастания соединительной ткани), кардиомиопатии (заболевания сердечной мышцы, при котором она изменяет свою структуру или функцию);
- суточное мониторирование ЭКГ и артериального давления — помогает выявить аритмию, артериальную гипертензию;
- нагрузочные тесты (велоэргометрия, стресс-ЭхоКГ) — определяют, как сердце справляется с физической нагрузкой.
Оценить общее состояние здоровья и выявить заболевания, способные повлиять на работу сердца, помогают лабораторные исследования — оценка уровня холестерина и глюкозы, гормонов щитовидной железы, электролитов, а также маркеров повреждения сердечной мышцы.
Гипертрофия может годами протекать бессимптомно, не вызывая дискомфорта, но при этом нарушая работу сердца. Поэтому важно не откладывать обследование.
Лечение гипертрофии миокарда
В первую очередь терапия направлена на лечение основного заболевания, которое привело к гипертрофии. Главная задача — снизить нагрузку на миокард, улучшить его кровоснабжение, предотвратить прогрессирование болезни и снизить риск осложнений.
Медикаментозное лечение
Врач может назначить препараты, которые нормализуют артериальное давление, защищают сердце от перегрузки, способствуют расслаблению сердечной мышцы, улучшают её питание.
Например, если гипертрофия сопровождается нарушением сердечного ритма, рекомендуют антиаритмические препараты. Чтобы уменьшить объём циркулирующей крови и снизить нагрузку на сердце, назначают диуретики.
Медикаментозное лечение не поможет уменьшить толщину перегородки, но оно улучшает работу сердечной мышцы и снижает риск осложнений.
Хирургическое лечение
Если гипертрофия выраженная, а лекарственная терапия не приносит улучшений, может потребоваться операция.
Варианты оперативного лечения:
- септальная миэктомия — удаление части утолщённой перегородки;
- пластика или замена сердечного клапана;
- имплантация кардиостимуляторов для контроля сердечного ритма.
Как правило, операция помогает скорректировать гипертрофию и восстановить работу сердца. Но она не гарантирует, что проблема не возникнет снова. Чтобы снизить риски, важно продолжить лечение основного заболевания и скорректировать образ жизни — сбалансировано питаться, поддерживать физическую активность, следить за режимом сна.

Людям с гипертрофией миокарда следует избегать обезвоживания и тяжёлых физических нагрузок
Прогноз и осложнения гипертрофии миокарда
Прогноз зависит от причины и стадии болезни, а также от того, когда человек начал получать лечение и насколько оно эффективно.
Если гипертрофия возникла на фоне артериальной гипертензии и пациент контролирует давление (принимает препараты, соблюдает рекомендации врача), прогрессирование гипертрофии с большой вероятностью можно остановить. Прогноз в таком случае будет благоприятным.
При запущенной гипертонии, тяжёлых клапанных пороках или наследственной гипертрофической кардиомиопатии ситуация сложнее: без лечения утолщённый миокард постепенно теряет эластичность, развивается фиброз и сердце перестаёт справляться с нагрузкой.
Возможные осложнения гипертрофии миокарда:
- ишемия миокарда — недостаточное поступление кислорода к сердечной мышце из-за сужения питающих орган сосудов и повышенной нагрузки. Такое состояние, может привести к инфаркту;
- хроническая сердечная недостаточность — состояние, при котором утолщённая сердечная мышца теряет способность полноценно расслабляться и сокращаться. Из-за этого сердце не может эффективно перекачивать кровь и обеспечивать органы кислородом и питательными веществами;
- нарушения кровообращения из-за образования тромбов в сердце — могут блокировать сосуды головного мозга или других органов, вызывая инсульт и другие опасные осложнения;
- повышенный риск внезапной сердечной смерти. Она может наступить из-за тяжёлой аритмии (нарушения сердечного ритма) или прогрессирования сердечной недостаточности.
Особенно опасна гипертрофия с выраженным утолщением межжелудочковой перегородки — более 30 мм: в этом случае риск внезапной смерти резко возрастает.
Профилактика гипертрофии миокарда
Гипертрофия миокарда не возникает внезапно. Она развивается в результате длительной, часто незаметной для человека перегрузки сердца: хронически повышенного давления, лишнего веса, постоянного стресса.
Поэтому в основе профилактики лежит система простых привычек: контролировать давление, не переедать, больше двигаться, отдыхать и проверять сердце хотя бы раз в год. Это поможет снизить риск болезни или выявить её на ранней стадии и начать лечение.
Меры профилактики гипертрофии миокарда:
- регулярный контроль артериального давления даже при хорошем самочувствии;
- коррекция артериального давления при гипертонии, даже если «давление не беспокоит»;
- ограничение потребления поваренной соли — не более 5 г в день;
- поддержание нормального веса;
- снижение количества простых углеводов и насыщенных жиров в рационе: сладостей, полуфабрикатов, фастфуда;
- регулярные умеренные физические нагрузки: ходьба в быстром темпе, плавание, йога;
- уменьшение эмоциональных нагрузок, достаточный сон, отдых;
- здоровое питание — в рационе обязательно должны быть овощи, фрукты, рыба, крупы, орехи;
- отказ от вредных привычек;
- регулярные обследования: ежегодно — ЭКГ, при необходимости — УЗИ сердца, контроль уровня холестерина, глюкозы в крови и функции щитовидной железы.
Даже умеренное употребление спиртного может усугубить уже существующую гипертрофию.
Источники
- Кобалава Ж. Д., Конради А. О., Недогода С. В. и др. Артериальная гипертензия у взрослых. Клинические рекомендации 2020 // Российский кардиологический журнал. 2020. №25(3). С. 3786. doi:10.15829/1560-4071-2020-3-3786
- Бокерия Л. А., Шляхто Е. В., Габрусенко С. А. и др. Гипертрофическая кардиомиопатия. Клинические рекомендации 2025 // Российский кардиологический журнал. 2025. №30(5). С. 6387. doi:10.15829/1560-4071-2025-6387
- Галявич А. С., Терещенко С. Н., Ускач Т. М. и др. Хроническая сердечная недостаточность. Клинические рекомендации 2024 // Российский кардиологический журнал. 2024. №29(11). С. 6162. doi:10.15829/1560-4071-2024-6162
Частые вопросы
врач-эксперт







