Комедоны (чёрные точки)

Комедоны: общие сведения
Комедоны — это разновидность подкожных высыпаний, они выглядят как белые бугорки или чёрные точки на коже. По сути комедоны — это лёгкая форма акне (прыщей), при которой нет воспаления.
Комедоны не так заметны визуально, как прыщи, но они делают кожу грубой и шершавой на ощупь.
Появление комедонов характерно для подросткового периода, однако они могут обнаруживаться на коже и у взрослых людей. Обычно они бывают на лице, лбу, груди, верхней части спины и плечах — там, где больше всего сальных желёз.
При этом комедоны не всегда становятся прыщами. Такое происходит, только если содержимое не может выйти наружу и развивается воспаление.
и делаем скидки до 30%
Начните экономить прямо сейчас!
Почему появляются комедоны
Чтобы понять причину появления комедонов, нужно знать, как устроена кожа.
Как устроена кожа
Вблизи поверхности кожи располагаются крошечные сальные железы. Они расположены по всему телу и большинство из них соединяются с волосяным фолликулом — небольшим отверстием в коже, из которого вырастает волос.
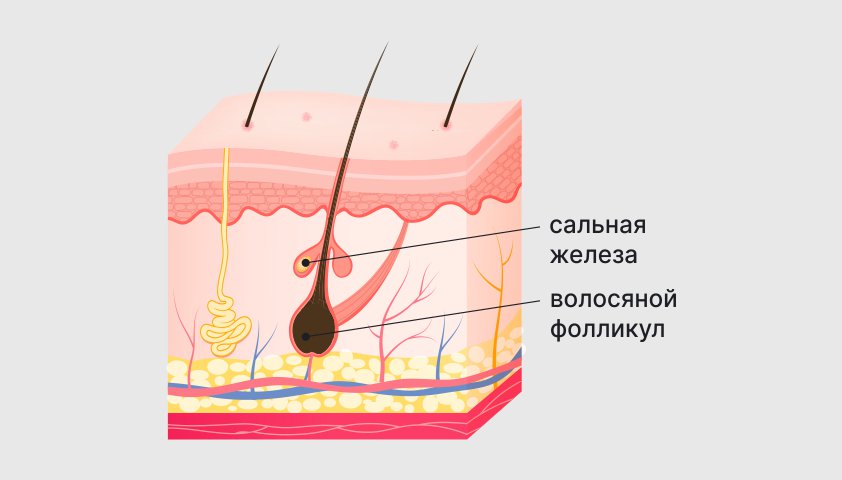
Вещество, которое вырабатывает сальная железа, называется кожным салом, или себумом
Сальные железы вырабатывают вещество — кожное сало, или себум, — которое смазывает волос и кожу, обеспечивая их увлажнение. Кроме того, оно помогает выводить наружу отмершие кератиноциты — клетки верхнего слоя кожи (эпителий), которые в том числе выстилают стенки фолликула.
Механизм появления комедонов
Образование комедонов связано с двумя процессами: чрезмерной выработкой кожного сала и избыточным отшелушиванием кератиноцитов.
Известно, что эти два процесса, как правило, сопутствуют друг другу. Это связано с тем, что у людей с кожей, склонной к образованию прыщей, в кожном сале содержится меньше линолевой кислоты и других кожных жиров, которые регулируют процесс шелушения эпителиальных клеток фолликула. Из-за её нехватки этот процесс усиливается, что приводит к утолщению слоя отмерших клеток — гиперкератозу.
Таким образом, если по какой-то причине секреция себума становится избыточной, он не успевает своевременно выходить наружу. Смешиваясь с кератиноцитами, кожное сало становится вязким и закупоривает фолликул (пору). Такая пробка называется комедоном.
Если поры закрыты и не контактируют с воздухом — получаются небольшие бугорки телесного цвета под верхним слоем кожи. Если пора открыта, сало окисляется при контакте с воздухом и приобретает чёрный цвет.
Причины комедонов
Считается, что основные причины, которые приводят к образованию комедонов, — гормональные нарушения и наследственная предрасположенность.
Гормональные нарушения
Синтез кожного сала железами регулируется мужскими половыми гормонами. Если их уровень повышен или железа обладает чрезмерной чувствительностью к ним, начинает вырабатываться излишнее количество себума.
Как правило, гормональный дисбаланс появляется в подростковом возрасте — это физиологическая норма, которая проходит со временем. Кроме того, колебаниям уровня гормонов подвержены женщины из-за особенностей работы репродуктивной системы, а также во время беременности. Когда под влиянием таких процессов концентрация гормонов в крови увеличивается, сальные железы на них реагируют и усиливают секрецию кожного сала.
Однако у некоторых людей комедоны появляются даже при нормальном уровне гормонов. Это связано с гиперчувствительностью сальной железы к ним.
Наследственная предрасположенность
Исследования показывают, что люди, чьи родители имели комедоны и прыщи, скорее всего, тоже унаследуют склонность к их образованию.
Если комедоны и прыщи были у обоих родителей — вероятность образования их у ребёнка выше. Кроме того, если у родителей во взрослом возрасте сохранялись проблемы с акне, высока вероятность, что проблема будет и у следующего поколения.
Факторы, увеличивающие риск образования комедонов:
- комедогенная косметика, то есть способствующая образованию комедонов;
- некоторые лекарства: стероидные препараты, литий (используется для лечения депрессии и биполярного расстройства) и средства, применяемые для лечения эпилепсии;
- курение;
- диеты с высоким гликемическим индексом — рацион, который содержит молочные продукты и пищу, богатую углеводами;
- избыточный вес;
- стресс;
- воздействие солнечного излучения.
Виды комедонов
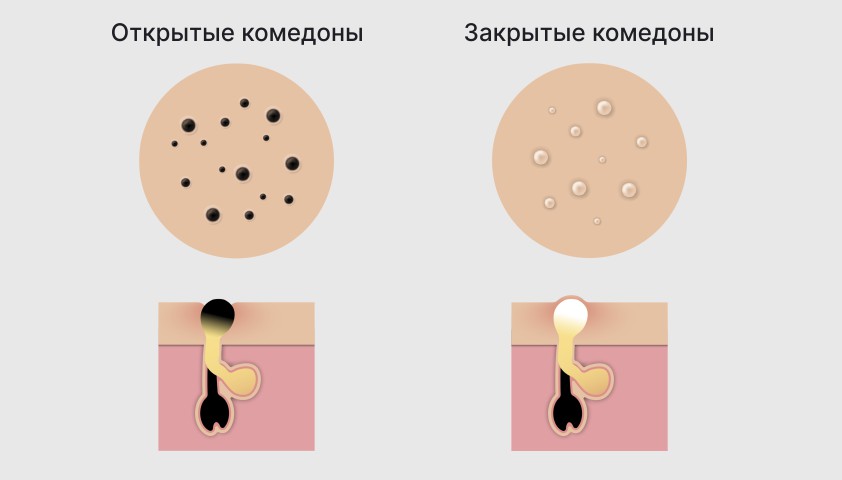
Комедоны различают по особенностям строения и внешнему виду. Бывает всего три вида: открытые, закрытые и микрокомедоны.
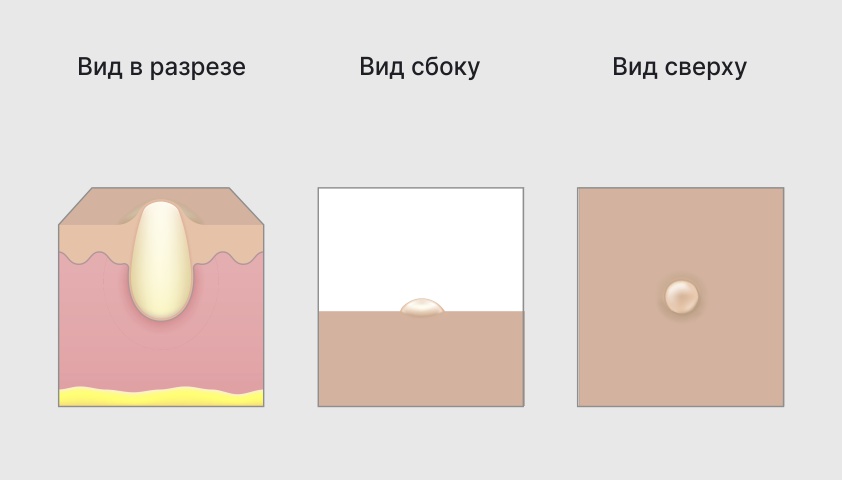
Закрытые комедоны, они же белые точки или белые угри, имеют вид белых бугорков размером не более 1 мм. По сути это закупоренные волосяные фолликулы, внутри которых скопилось небольшое количество кожного жира — именно он и придаёт белый цвет комедону.
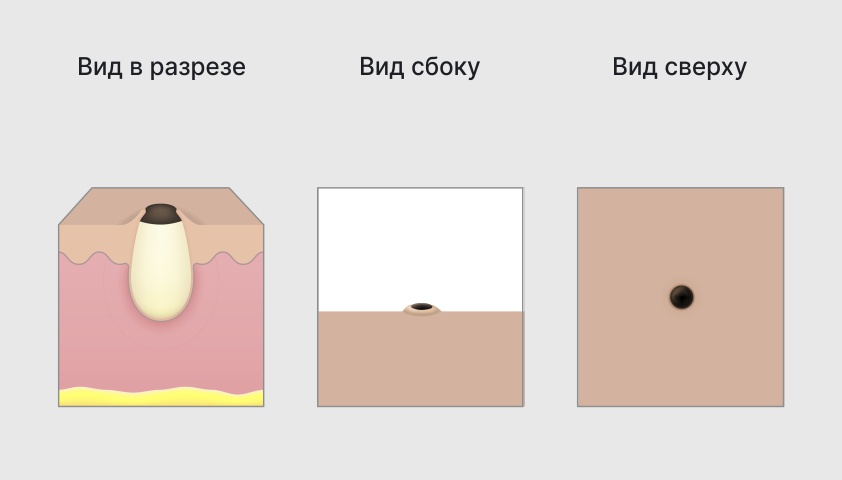
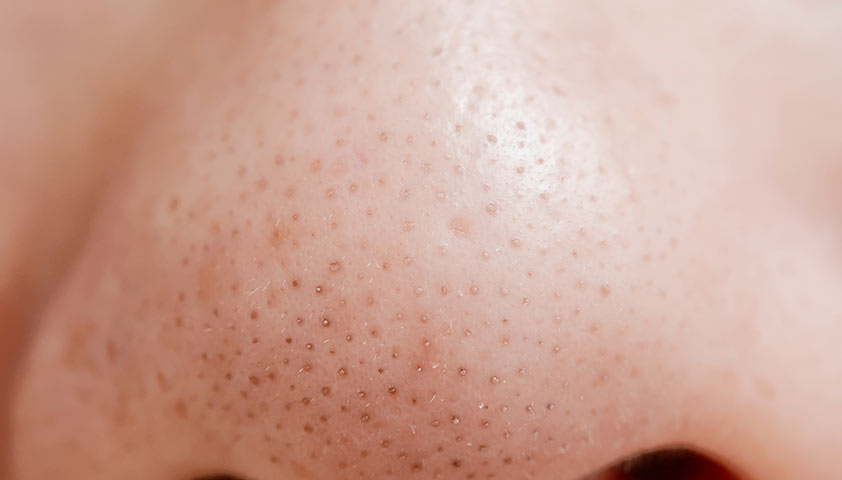
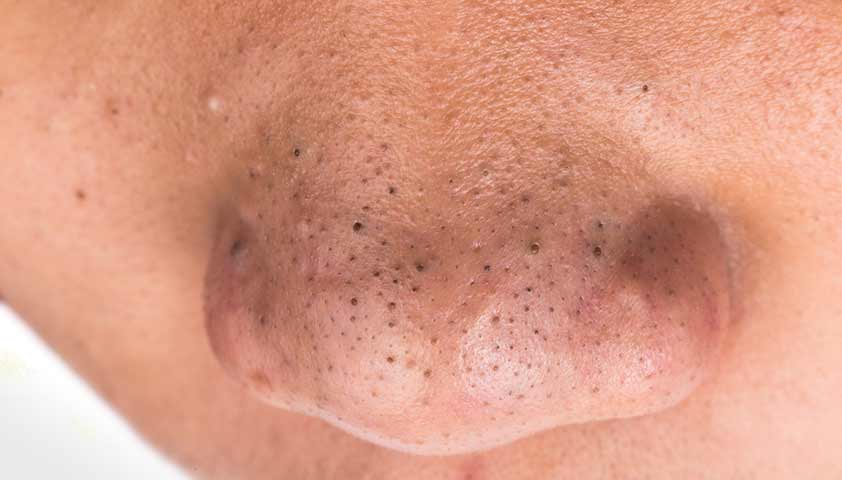
Открытые комедоны, они же чёрные точки, выглядят как небольшие тёмные пятна размером от 0,5 до 1 мм. Это волосяные фолликулы, в которых скопились жир и кератиноциты, а отверстие оказалось достаточно широким и открытым. Из-за этого хорошо видно окислившееся под действием кислорода содержимое.
Микрокомедоны невозможно увидеть из-за слишком малого размера.
Симптомы комедонов
Микрокомедоны не имеют никаких внешних симптомов — они невидимы невооружённым глазом.
Закрытые комедоны выглядят как небольшие бугорки белого или желтоватого цвета на коже. Они придают ей неровный, шероховатый вид.
Обычно закрытые комедоны не сопровождаются болью, однако иногда они могут быть немного чувствительны при прикосновении.
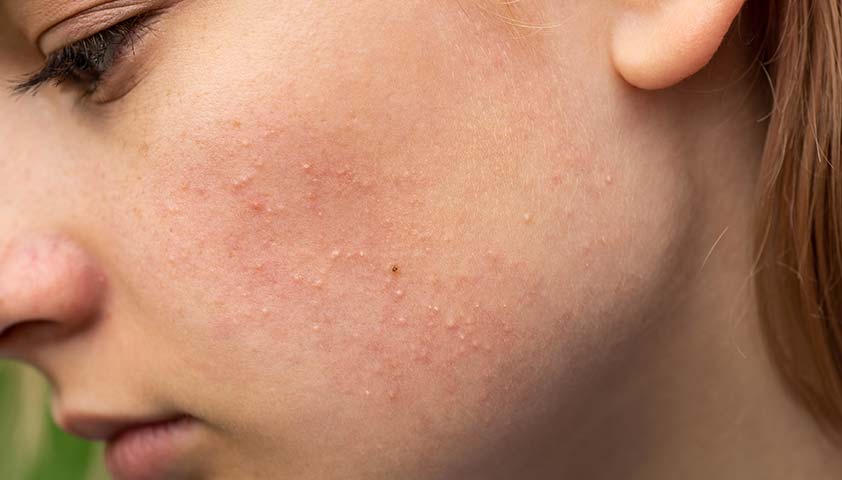
Закрытые комедоны выглядят как белые точки и часто располагаются в области скул
Открытые комедоны имеют вид чёрных или сероватых точек на коже. Чаще всего они встречаются на носу, но могут появиться и в других местах.
Чёрные точки не причиняют боли или физического дискомфорта.
Осложнения комедонов
Комедоны не всегда приводят к осложнениям. Тем не менее есть ряд последствий, которые могут развиться под влиянием различных факторов.
Чаще всего комедоны могут воспаляться и переходить в более тяжёлую форму акне:
- папулы — поверхностные воспалительные узелки (прыщи) красного цвета, не имеющие белой головки;
- пустулы — похожи на папулы, но у них есть гнойная головка;
- узлы, или кисты, — объединение нескольких папул в одно большое воспалённое уплотнение, содержащее гной. Обычно киста образуется в местах скопления воспалений. После кист всегда остаются рубцы.
Диагностика комедонов
Диагностикой и терапией комедонов занимается дерматолог — врач, который лечит заболевания кожи. При обращении к специалисту достаточно обычного визуального осмотра, чтобы обнаружить комедоны.
Для того чтобы выяснить причину их появления, специалист может спросить о жалобах, времени появления симптомов, хронических заболеваниях у пациента и в семье, а также о приёме лекарственных препаратов на постоянной основе.
Также дерматолог поинтересуется, как именно пациент ухаживает за кожей: как часто умывается или моется, какие средства использует для очищения и увлажнения.
Если есть подозрение, что комедоны связаны с избытком андрогенов, врач может предложить исследование на уровень гормонов в крови.
Дифференциальная диагностика
Закрытые комедоны могут быть внешне похожи на некоторые другие кожные заболевания, от которых их нужно отличать.
Кожные заболевания, схожие с комедонами:
- гиперплазия сальных желёз — заболевание сальных желёз, при котором они увеличиваются, образуя блестящие бугорки телесного или желтоватого цвета. При надавливании на них кожное сало не выделяется;
- бородавки — неровные светло-телесные доброкачественные новообразования. По сути это просто разросшийся верхний слой кожи — эпидермис;
- милиумы — небольшие поверхностные кисты сальной железы, содержащие густое кожное сало и кератиноциты. В отличие от закрытых комедонов, они более плотные и покрыты толстым слоем кожи. Их можно вскрыть только лезвием или иглой.
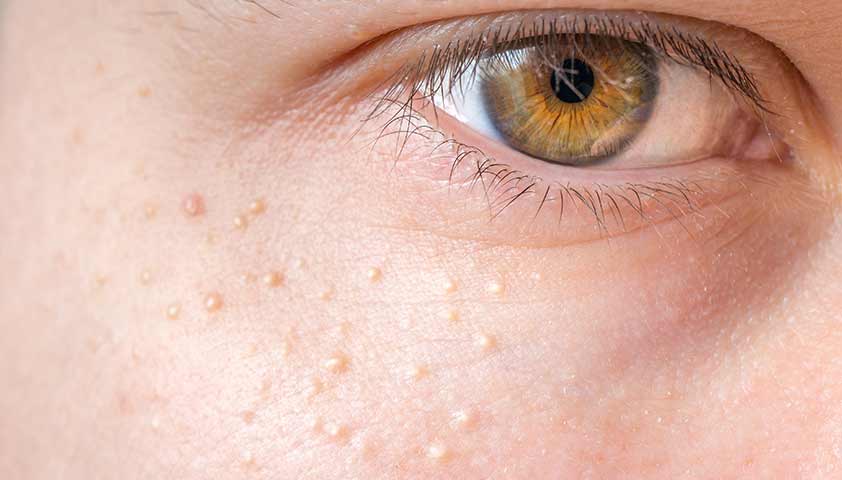
Милиумы очень похожи на комедоны, но отличаются более плотным слоем кожи, который их покрывает
Лечение комедонов
Основу терапии составляет использование медикаментов, дополненное механическим удалением комедонов.
Медикаментозное лечение комедонов
Лечение комедонов, как правило, профилактическое и включает применение наружных средств, которые уменьшают их образование.
Лекарственные средства, которые назначают при комедонах:
- ретиноиды (третиноин, адапален, тазаротен);
- азелаиновая кислота;
- бензоилпероксид.
Эти препараты уменьшают образование комедонов, снижая секрецию сальных желёз и замедляя процесс отшелушивания кератиноцитов. Кроме того, они подавляют развитие патогенной микрофлоры, что снижает риск появления прыщей.
Важно учитывать, что улучшения появятся не сразу, положительный результат будет заметен только через 4–8 недель после начала лечения. При этом раздражение кожи и проявления комедонов могут усилиться в первые недели, особенно при лечении ретиноидами.
Также при комедонах проводят химический пилинг. Процедуру выполняет специалист. После подготовки кожи он наносит на неё препарат, содержащий салициловую кислоту. Через 3–5 минут вещество смывают. Чтобы достичь лучшего результата, рекомендуется проводить лечение курсом из нескольких повторений. При химическом пилинге важно учитывать возможную индивидуальную непереносимость компонентов, а также некоторые побочные эффекты (сухость кожи, шелушение). Кроме того, процедуру нельзя совмещать с применением ретиноидов. Их использование следует прекратить за несколько дней до пилинга и продолжить после того, как его последствия и раздражение кожи пройдут.
Механическое удаление комедонов
Чтобы улучшить текущее состояние и избежать осложнений, дерматолог может рекомендовать ультразвуковой пилинг или механическое удаление комедонов.
Наиболее безопасна и нетравматична для кожи процедура ультразвукового пилинга. Кожу пациента подготавливают к процедуре так, чтобы она стала более эластичной, а поры расширились. Затем с помощью специального аппарата специалист воздействует ультразвуковыми волнами, которые создают микровибрацию: она «вытряхивает» из пор сальные пробки. Процедура безболезненная — пациент ощущает тепло и лёгкую вибрацию от прикосновений.
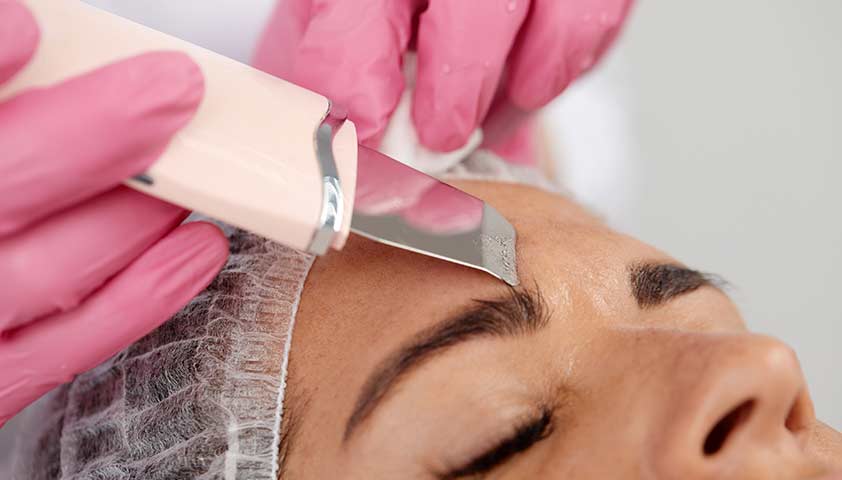
Ультразвуковой пилинг
Механическое удаление комедонов проводится с использованием стерильных инструментов. Предпочтительно, чтобы это делал квалифицированный специалист. После такой же подготовки кожи, как при ультразвуковом пилинге, врач (или косметолог) берёт инструмент с петлёй на конце (петля Видаля) и аккуратными надавливаниями заставляет сальные пробки выйти наружу. При правильном подходе кожа не травмируется, что очень важно, чтобы избежать осложнений.
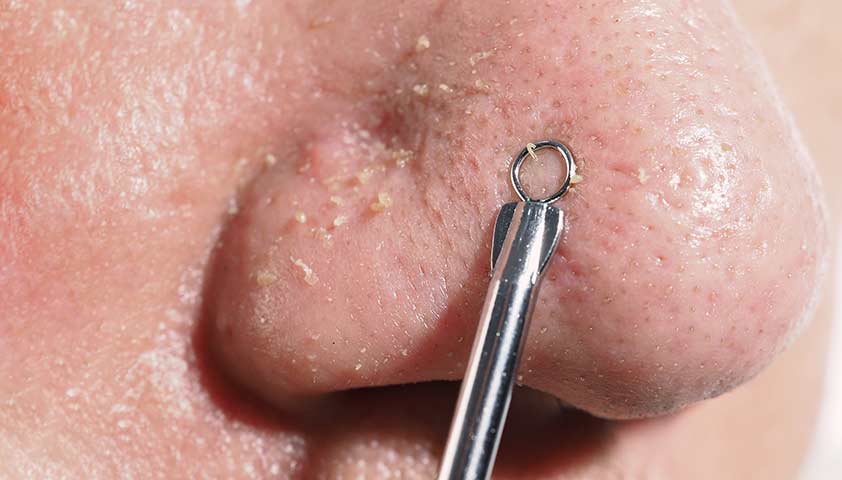
Специальная петля для удаления комедонов не вызывает воспаления и не травмирует
Такой метод следует обязательно дополнять медикаментозной терапией, так как без лечения комедоны со временем появятся снова. Чтобы избавиться от белых и чёрных точек, нужно устранить первопричину их появления.
Осложнения самолечения комедонов
Наибольшую опасность представляет попытка самостоятельно выдавить содержимое комедона, не обращаясь к специалисту. Такое самолечение может вызвать ряд осложнений.
Распространённые осложнения при выдавливании комедонов:
- развитие бактериальной инфекции, которая может попасть внутрь фолликула;
- поствоспалительное покраснение, вызванное надавливанием ногтями на кожу (чувствительность кожи довольно высокая, кожа бурно реагирует на чрезмерные механические воздействия).
Мифы и заблуждения о комедонах и прыщах
Часто людям трудно избавиться от комедонов и прыщей из-за неправильных представлений о том, что к ним приводит. Рассмотрим самые распространённые заблуждения: какие факторы на самом деле мало влияют на появление комедонов.
Миф 1. «Если правильно питаться, прыщей не будет»
Это не совсем так. Дело в том, что появление комедонов и прыщей не связано напрямую с работой желудочно-кишечного тракта.
По сути, еда может быть триггером, который повлияет на те или иные процессы в организме и усилит проблемы с кожей. Но избавиться от них только с помощью диеты не получится.
Миф 2. «Комедоны и прыщи — следствие грязной кожи»
На самом деле грязь никак не влияет на образование комедонов и прыщей. Кроме того, появление чёрных точек не вызвано скоплением грязи.
Цвет чёрных точек обусловлен пигментом меланином и окислением жиров, которые входят в состав сальной пробки.
Миф 3. «Чтобы избавиться от комедонов, нужно обезжирить кожу»
Кажется, что, раз комедоны связаны с избытком кожного сала, значит, избавиться поможет регулярное очищение кожи.
Увы, результат будет противоположный. Пересушенная кожа подаст сигнал о необходимости дополнительного увлажнения, что приведёт к ещё большей выработке себума.
Поэтому очищать кожу желательно только утром и вечером, с использованием неагрессивных средств.
Миф 4. «Косметика вызывает комедоны»
Не вся косметика приводит к образованию комедонов. Есть средства, которые проходят специальный дерматологический контроль и не вызывают формирования сальных пробок. Такую косметику называют некомедогенной.
Однако стоит учитывать, что использование неподходящих средств, просроченной косметики, а также злоупотребление декоративной может влиять на состояние кожи. Неправильное использование даже безопасных средств может иметь неприятные последствия.
Комедогенная косметика
Комедогенной косметикой называют средства по уходу за кожей, которые провоцируют образование комедонов.
Множество сайтов в интернете предлагают списки ингредиентов, которые могут приводить к закупорке пор. Однако такая информация зачастую не совсем корректна.
Дело в том, что определить только по составу комедогенность средства невозможно. Ведь разные вещества могут провоцировать комедоны или быть абсолютно безвредными в зависимости от различных факторов. Чтобы установить некомедогенность косметики, проводят специальные тестирования уже готовых косметических средств. Только так можно узнать их итоговое влияние на кожу.
Кроме самого состава косметики, на её комедогенность также влияют некоторые другие факторы. К ним относятся:
- тип кожи по Бауману — система классификации типов кожи, используемая дерматологами, включает 16 типов;
- порядок используемых косметических средств в ежедневном уходе за кожей;
- воздействие солнца — некоторые компоненты становятся комедогенными под влиянием ультрафиолета;
- сочетание с другими средствами по уходу за кожей (помним, что иногда некомедогенные ингредиенты могут становиться комедогенными при одновременном использовании);
- процентное содержание вещества в составе косметического средства.
Таким образом, надёжнее всего выбирать некомедогенную косметику, обратившись за консультацией к дерматологу. Самостоятельно подобрать подходящее средство можно только опытным путём.
Прогноз
Как правило, комедоны появляются в период гормональных перестроек и постепенно проходят самостоятельно.
В остальных случаях правильно подобранное и своевременное лечение также приводит к благоприятному исходу — комедоны проходят. Однако, если не лечить их, кожа станет неровной и в дальнейшем комедоны могут перейти в более тяжёлую форму акне.
Профилактика комедонов
Гарантированно предотвратить появление комедонов невозможно, так как их формирование зависит от гормонального баланса и наследственной предрасположенности.
Однако некоторые меры профилактики могут способствовать снижению образования комедонов либо помогут избежать их появления на коже, не склонной к образованию комедонов.
Основные меры профилактики:
- ежедневно использовать для мытья и умывания мягкие средства и тёплую воду;
- не злоупотреблять скрабами, чтобы не травмировать кожу;
- не трогать лицо руками;
- использовать некомедогенную косметику.
Источники
- Данилова А. А., Шеклакова М. Н. Акне // РМЖ. 2001. № 11. С. 452–456.
- Носачева О. А. Эффективность современных технологий лечения акне у детей : диссер. на соискание учёной степени кандид. мед. наук. // ФГАУ «Национальный научно-практический центр здоровья детей» Министерства здравоохранения Российской Федерации. М., 2017.
- Acne / NHS. 2023.
- Draelos Z. D., DiNardo J. C. A re-evaluation of the comedogenicity concept // J Am Acad Dermatol. 2006. № 54(3). P. 507–512. doi:10.1016/j.jaad.2005.11.1058
Частые вопросы
Чтобы быстро очистить кожу от комедонов, можно механически их удалить или провести курс химических пилингов, обратившись к дерматологу или косметологу. Однако без лечения они могут появиться снова.
врач-эксперт