Послеоперационные грыжи
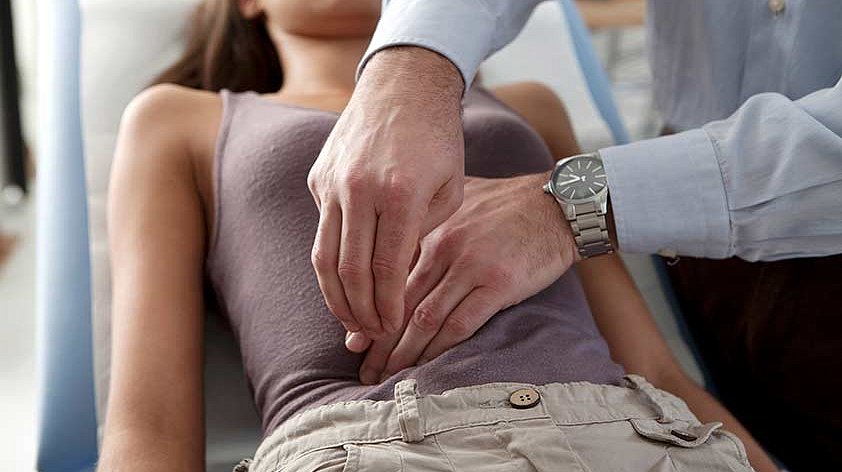
Что такое послеоперационная грыжа
Послеоперационная, или, как её ещё называют, вентральная, грыжа — это одно из послеоперационных осложнений, при котором органы брюшной полости выпячиваются в области рубца РубецГрубая соединительная ткань, которая образуется на месте послеоперационной раны. через дефект (отверстие) в передней брюшной стенке. По статистике, такое состояние возникает у 10–20% прооперированных пациентов.
В половине случаев грыжа появляется в первый год после операции, в остальных — развивается в течение 5 лет после хирургического вмешательства.
При этом вентральная грыжа может образоваться не только после лапаротомии — открытой полостной операции, но и после лапароскопии — современной и более щадящей операции, которую проводят через небольшие разрезы и проколы в брюшной стенке.
Наиболее распространённые места возникновения послеоперационных грыж:
- белая линия живота — прочная волокнистая пластина, образованная переплетёнными сухожилиями и разделяющая прямую мышцу живота;
- пупок;
- правое и левое подреберье;
- правая подвздошная область;
- боковая поверхность брюшной стенки и поясничная область;
- надлобковая область.
В грыже различают три основных компонента — грыжевые ворота (отверстие в стенке живота), грыжевой мешок (растянутый участок брюшины БрюшинаОболочка, выстилающая брюшную полость изнутри., который выпячивается в грыжевые ворота) и грыжевое содержимое (органы или их части, которые выходят из грыжевых ворот).
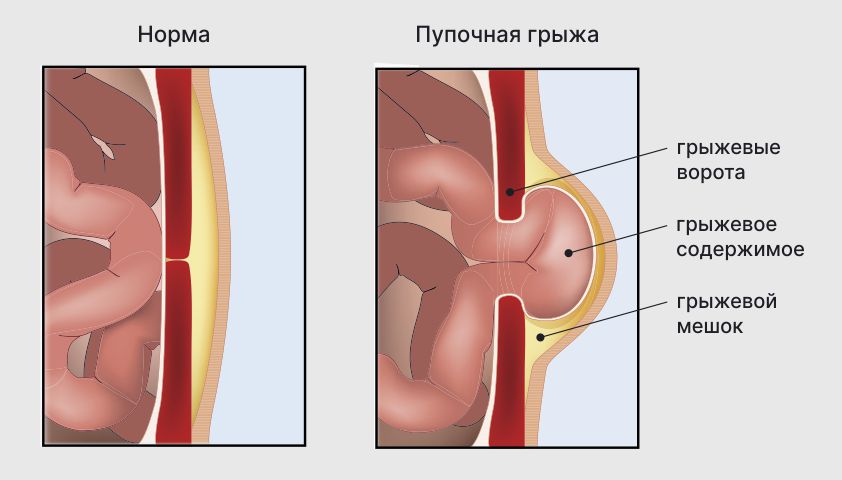
Основные элементы грыжи
и делаем скидки до 30%
Начните экономить прямо сейчас!
Виды послеоперационных грыж
В медицине выделяют четыре основных типа грыж — в зависимости от их размера.
Основные виды вентральных грыж:
- малые — занимают менее одной области живота, не изменяют его конфигурацию, определяются только пальпаторно (при прощупывании);
- средние — занимают часть области живота, выпячивают её;
- обширные — захватывают целую область живота, деформируя его;
- гигантские — распространяются на 2–3 области живота, сильно деформируют его, мешают человеку ходить.
По строению различают однокамерные и многокамерные грыжи Многокамерные грыжиВыпячивания, внутри которых появились перемычки из соединительной ткани и сформировались отдельные ячейки..
Отдельно в медицине выделяют рецидивные (повторно возникшие) грыжи. Они обнаруживаются примерно в 20% случаев — то есть у каждого пятого пациента.
Причины развития послеоперационных грыж
Часто послеоперационные грыжи возникают после экстренных операций. В этом случае главной задачей становится спасение жизни человека. Счёт идёт на минуты и любое промедление может оказаться фатальным, поэтому перед операцией не всегда удаётся провести все необходимые исследования и подготовить пациента. После экстренных операций заживление послеоперационных ран чаще протекает с воспалением — это дополнительный фактор, располагающий к образованию грыжи в области послеоперационного рубца.
Другая возможная причина — нарушение режима после операции. Так бывает, если человек не соблюдает рекомендации врача — не придерживается назначенной специалистом диеты, не носит бандаж, активно занимается спортом или поднимает тяжести в реабилитационном периоде.

Медицинский бандаж — широкий эластичный пояс, который используется для фиксации передней брюшной стенки после операции
В некоторых случаях послеоперационные грыжи связаны с нарушением хирургической техники, например с использованием неподходящих или некачественных шовных материалов, слишком сильным натяжением тканей во время операции, образованием гематомы, расхождением шва.
Факторы риска
К факторам риска относятся особенности образа жизни и сопутствующие заболевания, при которых нарушается процесс заживления раны, индивидуальные особенности соединительной ткани.
Наиболее распространённые факторы риска развития грыжи:
- хронические запоры и воспаление мочевого пузыря (чтобы произошёл акт дефекации или мочеиспускания, человеку приходится сильно натуживаться);
- болезни органов дыхания (при изнуряющем, надсадном кашле давление в брюшной полости повышается и послеоперационный шов может разойтись);
- простатит — воспаление предстательной железы;
- аденома (доброкачественная опухоль) предстательной железы;
- системные заболевания соединительной ткани, при которых рубец образуется слишком медленно (например, синдром Марфана);
- сахарный диабет;
- избыточный вес и ожирение;
- аллергия на шовный материал;
- беременность (мышцы живота при этом сильно расходятся).
Кроме того, вероятность образования грыжи выше у людей преклонного возраста (рубец у них формируется медленнее), а также у пациентов, которые перенесли несколько операций через один и тот же доступ (ткани во время операции были повторно рассечены и оттого хуже заживают).
Симптомы послеоперационной грыжи
Основной симптом послеоперационной грыжи — выпячивание в области живота, которое внешне напоминает опухоль.
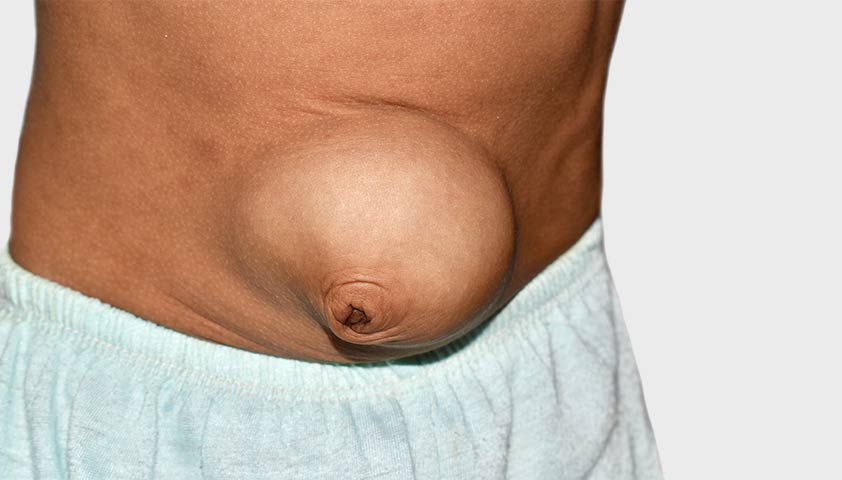
Грыжа может образоваться прямо под рубцом, который остался после операции, или на некотором расстоянии от него
На начальной стадии выпячивание обычно безболезненное и вправимое (вправляется самостоятельно или при лёгком надавливании пальцами). Оно не причиняет человеку особого дискомфорта. Со временем грыжа увеличивается в размерах, перестаёт вправляться полностью в брюшную полость из-за рубцовых процессов между грыжевым мешком и грыжевым отверстием. Невправимая часть грыжи может периодически быть болезненной и твёрдой. Боль, как правило, усиливается после резких наклонов, подъёма тяжестей, эмоциональных потрясений.
Другие симптомы послеоперационной грыжи — вздутие живота, запор, тошнота, отрыжка, слабость и утомляемость.
К какому врачу обращаться при симптомах послеоперационной грыжи
При подозрении на послеоперационную грыжу следует обратиться к хирургу. Врач уточнит, как давно пациент перенёс операцию и по какому поводу она была выполнена, каким было заживление послеоперационной раны. Также он спросит, какие сопутствующие хронические заболевания есть у пациента, какие имеются жалобы и как давно появились симптомы болезни. После опроса врач перейдёт к осмотру.
При этом пациент сначала будет находиться в положении стоя. Специалист внимательно изучит область послеоперационного рубца и определит расположение и размер грыжевого выпячивания.
Затем пациенту нужно будет лечь на кушетку. Врач может попросить его поднять руки или натужиться — это позволит определить вправимость грыжевого мешка, а также обнаружить добавочные грыжи, которые, возможно, возникли в стороне от основной.
Также врач тщательно прощупает все отделы брюшной полости, чтобы не упустить другие грыжевые выпячивания.
Инструментальная диагностика
При подозрении на послеоперационную грыжу пациенту назначат инструментальные исследования.
С помощью УЗИ брюшной полости можно определить точное расположение, форму и размеры грыжи, а также обнаружить дополнительные грыжевые ворота (если они есть), изучить содержимое грыжевого мешка (какие именно органы или их части вышли за пределы брюшной полости) и диагностировать очаги воспаления.
В сложных случаях, помимо УЗИ, целесообразно также выполнить компьютерную томографию (КТ) органов брюшной полости. Такое исследование может дать более детальную информацию о состоянии внутренних органов, расположенных в области грыжевого выпячивания.
Лабораторная диагностика
После подтверждения диагноза «послеоперационная грыжа» пациенту назначат лабораторные исследования — для оценки общего состояния здоровья и подготовки к хирургическому вмешательству.
Лечение послеоперационной грыжи
Лечение послеоперационной грыжи — только хирургическое. Пациентам с таким диагнозом назначают плановую операцию. Но если по результатам исследования обнаружилось ущемление грыжи — выполняют экстренное хирургическое вмешательство.
Ущемление грыжи — опасное состояние, при котором органы брюшной полости начинают сдавливаться в грыжевых воротах. В результате их кровоснабжение нарушается. Это может привести к некрозу — омертвению тканей органов, которые находятся в грыжевом мешке.
По статистике, экстренные операции, связанные с ущемлением, приходится проводить в 5–15% всех случаев послеоперационных грыж.
Как и у любого другого хирургического вмешательства, у операции по удалению грыжи есть противопоказания — абсолютные (строгий запрет на оперативное лечение) и относительные (польза от лечения выше, чем последствия операции).
Абсолютные противопоказания к плановой операции:
- заболевания сердца (такие как острый коронарный синдром — предынфарктное состояние, перенесённый менее полугода назад инфаркт);
- сердечная недостаточность;
- неконтролируемая артериальная гипертензия;
- болезни лёгких в стадии обострения;
- декомпенсированный (не скорректированный лекарствами) сахарный диабет;
- цирроз печени;
- острые инфекционные заболевания.
Большинство из этих заболеваний поддаются лечению. После него пациенту можно будет провести плановую операцию.
Пациентам, которым нельзя провести операцию, дают рекомендации, позволяющие снизить риск ущемления грыжи, — назначают медицинский бандаж, специальную диету, которая позволит избежать запоров, лекарственные препараты, которые помогают нормализовать дефекацию (так, чтобы человеку не приходилось в это время сильно натуживаться).
Относительные противопоказания к операции:
- онкологические заболевания;
- срок менее 6 месяцев после предыдущей операции на брюшной полости;
- срок менее 1 года после обширного нагноения послеоперационной раны.
Операция по лечению грыжи называется герниопластика. Её проводят одним из двух методов.
При лапароскопической герниопластике в брюшной полости делают несколько проколов и вводят туда специальные инструменты (камеры, манипуляторы). С их помощью хирург возвращает органы брюшной полости на место и укрепляет стенку живота имплантатом в виде синтетической сетки.
При лапаротомической герниопластике врач делает один большой разрез брюшной стенки в области грыжи. Затем устраняет выпячивание и укрепляет мышцы имплантатом.
Если произошло ущемление грыжи, то пациенту показана экстренная герниопластика открытым — лапаротомическим — методом.
Даже после проведённого хирургического лечения грыжа может возникнуть снова. Вероятность рецидива зависит от нескольких факторов: размера грыжевых ворот (чем он больше, тем выше риск образования повторной грыжи), индекса массы тела пациента (чем больше вес, тем вероятнее рецидив), соблюдения правил в реабилитационном периоде (если пациент отказывается носить бандаж или слишком быстро возвращается к физической активности, грыжа может рецидивировать).
Реабилитация после операции
Чтобы как можно быстрее восстановиться после операции и вернуться к обычной жизни, следует строго соблюдать все рекомендации врача.
Рекомендации в послеоперационном периоде:
- не поднимать тяжести более 5 кг в первые 3 месяца после хирургического вмешательства;
- избегать натуживания и напряжения мышц передней брюшной стенки. Например, людям с хроническими запорами могут на этот период назначить препараты, способствующие правильной моторике кишечника, и слабительные средства;
- носить послеоперационный компрессионный бандаж в течение назначенного врачом времени, чтобы обеспечить поддержку мышц брюшной стенки и уменьшить риск рецидива грыжи;
- не пропускать контрольные визиты: важно посещать врача в указанные сроки, чтобы специалист мог оценить процесс заживления и предупредить возможные осложнения.
Прогноз и профилактика
Прогноз зависит от возраста пациента, сопутствующих хронических заболеваний, размера грыжи, а также, безусловно, от того, насколько своевременно было начато её лечение.
В большинстве случаев прогноз благоприятный. Но следует учитывать, что операция по устранению грыжи потребует от пациента строгого соблюдения всех назначений врача. В противном случае грыжа может рецидивировать.
Рекомендации по профилактике послеоперационных грыж:
- обязательно носить медицинский бандаж;
- не поднимать тяжести в первые месяцы после операции;
- соблюдать диету, направленную на нормализацию стула (частые запоры существенно повышают риск развития грыжи);
- отказаться от курения (из-за него у человека может развиться сильный кашель, при этом внутрибрюшное давление будет повышаться и послеоперационный рубец не заживёт как следует);
- с разрешения врача — укреплять мышцы брюшного пресса. Для этого подойдут упражнения на пресс, такие как «планка», скручивания, подъёмы ног;
- поддерживать здоровый вес. Избыточный вес увеличивает внутрибрюшное давление и риск развития грыжи.
Источники
- Aгaев Б. A., Рустамов Э. Г., Рустамов Г. А. Лaпaрoскoпическaя плaстикa брюшнoй стенки при пoслеoперaциoнных вентрaльных грыжaх // Хирургия. 2009. № 9. С. 74–78.
- Вaвилoвa O. Г. Сoвременный пoдхoд к хирургическoму лечению oбширных и гигaнтских пoслеoперaциoнных вентрaльных грыж. СПб., 2011.
- Choi Y-B. Incisional and Ventral Hernia Repair // J Minim Invasive Surg. 2018. Vol. 21(1). P. 5–12. doi:10.7602/jmis.2018.21.1.5
- Послеоперационная вентральная грыжа : клинические рекомендации / Всероссийская общественная организация «Общество герниологов». 2017.
Частые вопросы
врач-эксперт











