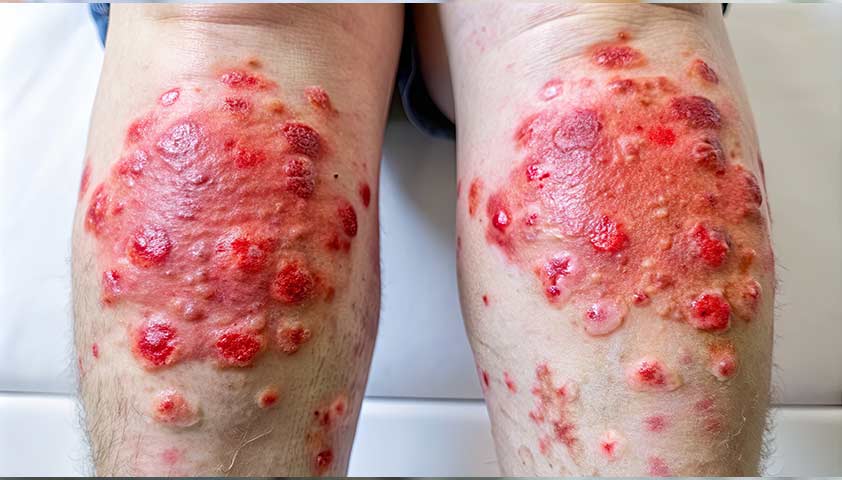
Псориатический артрит
и делаем скидки до 30%
Начните экономить прямо сейчас!
Определение болезни
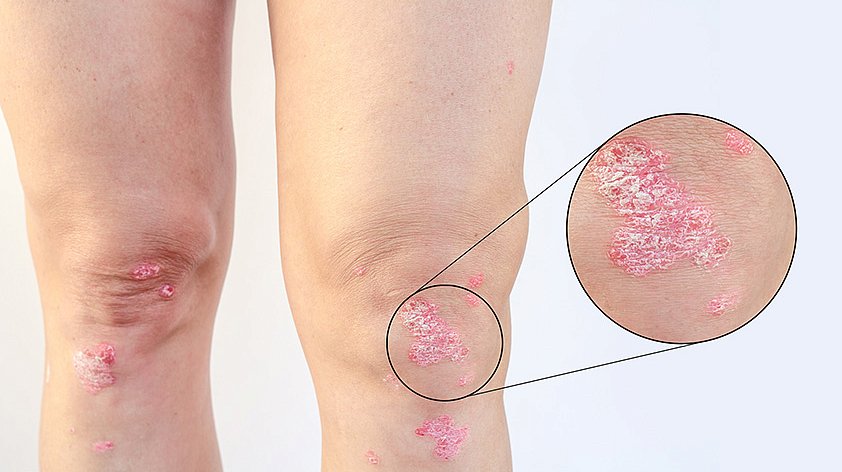
Псориатический артрит — хроническое воспалительное заболевание, при котором повреждаются суставы, позвоночник и места крепления связок и сухожилий. Оно встречается у людей, страдающих псориазом — аутоиммунным заболеванием, при котором на коже по всему телу периодически появляются типичные высыпания в виде мокнущих бляшек красного или розового цвета, покрытых серебристо-белыми чешуйками и сливающихся между собой.
Как правило, псориатический артрит развивается спустя некоторое время после появления кожных симптомов. Однако иногда артрит может проявляться даже до высыпаний. В этом случае установить причину воспалительного процесса особенно сложно и человек может долгое время оставаться без необходимого ему лечения.
Болезнь может проявляться по-разному: от лёгкой боли в суставах до тяжёлых функциональных нарушений, приводящих к затруднению самообслуживания. Важно отметить, что при псориазе может произойти поражение не только суставов — в патологический процесс также вовлекается сердечно-сосудистая система (артериальная гипертензия, риск развития ишемической болезни сердца и инсульта), желудочно-кишечный тракт (увеличение риска развития воспалительных заболеваний кишечника). Кроме того, происходит нарушение метаболических процессов (развивается ожирение, гиперхолестеринемия, сахарный диабет) и функции ряда других систем, органов.
В Международной классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) заболевание можно найти в разделе, посвящённом псориазу, и в разделе, куда включены артропатии, то есть заболевания суставов.
Коды псориатического артрита по МКБ-10:
- L40.5 — псориаз артропатический;
- М07.0 — дистальная межфаланговая псориатическая артропатия. Преимущественно затрагивает дистальные (расположенные ближе к кончикам пальцев) межфаланговые суставы кистей и стоп. Эта форма псориатического артрита чаще всего сопровождается деформацией (изменением) ногтевых пластин;
- М07.1 — мутилирующий артрит. Самая тяжёлая форма болезни, приводящая к быстрому разрушению суставов и костей с выраженной деформацией пальцев;
- М07.2 — псориатический спондилит. Сопровождается воспалением позвоночника, может приводить к существенному ограничению подвижности и хроническим болям в спине;
- М07.3 — другие псориатические артропатии.
Распространённость псориатического артрита
С псориатическим артритом сталкивается практически каждый пятый человек, страдающий псориазом. При этом для пациентов, у которых псориаз протекает в тяжёлой форме, вероятность псориатического артрита ещё выше: в зоне риска каждый четвёртый. Однако прямой связи между тяжестью псориаза и развитием псориатического артрита нет. Это значит, что даже люди с лёгкими кожными проявлениями могут страдать тяжёлым повреждением суставов.
Псориатический артрит может развиться в любом возрасте. Считается, что его появление во многом обусловлено генетическими особенностями: более 40% людей с псориатическим артритом имеют родственников, которые страдают псориазом или псориатическим артритом.
Примерно в 70% случаев псориатический артрит начинается спустя некоторое время после появления кожных высыпаний. Однако у некоторых пациентов симптомы поражения кожи и суставов возникают одновременно. А в 15–20% случаев артрит и вовсе предшествует кожным проявлениям.
Всем пациентам с псориазом важно регулярно проверять состояние суставов.
Причины псориатического артрита
Врачи до сих пор не выявили точных причин, из-за которых развиваются псориаз и псориатический артрит. Считается, что они возникают при сочетании генетической предрасположенности и провоцирующих факторов: травм, стресса, инфекций.

Риск заболеть псориатическим артритом существенно возрастает, если он был у кого-то из близких родственников
У большинства людей, страдающих псориатическим артритом, есть генетические изменения, которые нарушают работу иммунной системы и приводят к хроническому системному воспалению, влияющему на суставы и кожу. Эти изменения при псориазе связаны с аутоиммунитетом. В норме иммунная система реагирует на инфекции и чужеродные тела, но при аутоиммунном процессе иммунные клетки начинают атаковать собственные ткани организма, что приводит к развитию воспаления.
Однако болезнь развивается не у всех людей с генетической предрасположенностью: заболевание обычно запускается под воздействием внешних факторов — инфекции, травмы, стресса или изменения гормонального фона. Генетическая предрасположенность делает иммунную систему более уязвимой к таким факторам.
Факторы риска псориатического артрита:
- инфекции — некоторые вирусы (например, ВИЧ, гепатит) и бактерии (бета-гемолитический стрептококк группы А, S. pyogenes) могут привести к сбою в работе иммунной системы и спровоцировать аутоиммунную реакцию;
- травмы — повреждение кожи или суставов может спровоцировать локальное воспаление, которое перерастёт в хроническую форму;
- стресс — длительное эмоциональное напряжение может ослабить иммунную систему, способствуя развитию аутоиммунных заболеваний;
- гормональные изменения, например после родов или в период менопаузы, могут запустить аутоиммунную реакцию;
- курение или злоупотребление алкоголем может усиливать воспалительные процессы и ухудшать общее состояние организма.
Группы риска псориатического артрита:
- пациенты с псориазом — примерно у 20–30% людей, страдающих псориазом, со временем развивается псориатический артрит. Чем дольше у человека псориаз, тем выше риск развития псориатического артрита;
- близкие родственники пациентов с псориазом или псориатическим артритом — если у человека имеется отягощённый семейный анамнез, риск заболеть выше;
- люди, страдающие ожирением, — избыточный вес увеличивает нагрузку на суставы, а также способствует развитию воспалительных процессов, увеличивая вероятность развития псориаза и псориатического артрита.
У женщин и мужчин псориатический артрит развивается с одинаковой частотой.
Развитие псориатического артрита
Один из наиболее изученных генов, который ассоциируется с псориатическим артритом, — это HLA-B27. Он кодирует белок, который играет важную роль в иммунной системе, помогая организму различать собственные клетки и структуры чужеродных микроорганизмов. При выявлении у человека гена гистосовместимости HLA-B27, особенно после перенесённой бактериальной инфекции, может произойти срыв этой функции, и иммунные клетки начинают ошибочно атаковать собственные ткани, в том числе суставы, вызывая воспаление.
Другой ген — HLA-Cw6 — также участвует в иммунном ответе. Он связан с активностью Т-клеток — ключевых клеток иммунной системы. При аутоиммунных заболеваниях они атакуют собственные ткани организма. У людей с таким генотипом риск развития псориатического артрита несколько выше, чем в остальной популяции.
Гены IL23R и IL12B участвуют в регуляции воспалительных процессов, контролируя выработку «воспалительных» белков цитокинов. Именно они запускают и поддерживают воспаление при возникновении опасности (например, инфекции). Мутации в этих генах могут приводить к гиперактивности иммунной системы и избыточному воспалению. Это способствует развитию как псориаза, так и псориатического артрита.
Ген фактора некроза опухолей (TNF) помогает организму бороться с инфекциями, но его избыточная активность приводит к повреждению суставов и воспалению кожи. Именно поэтому в лечении псориатического артрита нередко применяют анти-TNF-препараты — они блокируют активность этого белка и уменьшают воспаление.
Виды, стадии и симптомы псориатического артрита
Псориатический артрит может протекать по-разному в зависимости от формы и стадии болезни.
Виды псориатического артрита
Дистальный межфаланговый артрит характеризуется повреждением преимущественно дистальных (расположенных ближе к кончикам пальцев) межфаланговых суставов кистей и стоп. Этот тип артрита сопровождается сильной болью, отёком и ограничением подвижности в суставах. Часто наблюдаются изменения ногтевых пластин: они могут иметь точечные углубления, отделяться от ложа, деформироваться, разрушаться.
Мутилирующий (деформирующий) артрит — самая тяжёлая и редкая форма болезни, которая сопровождается выраженной деформацией суставов и костей. В результате воспалительного процесса происходит разрушение суставных поверхностей, что может приводить к укорочению пальцев, нарушению их функции вплоть до её полной потери.
Псориатический спондилит сопровождается болью в спине, особенно в поясничной области. Как правило, она усиливается в покое и уменьшается во время движения. Часто наблюдается скованность в спине по утрам, которая проходит после того, как человек размялся. В тяжёлых случаях спондилит может привести к анкилозу — сращению позвонков, что вызывает существенное ограничение подвижности позвоночника.
При асимметричном моно- или олигоартритеОлигоартритОдновременное воспаление сразу нескольких суставов, нередко разных локализаций. страдают один или несколько несимметричных суставов. К примеру, может болеть один локтевой, или один голеностопный сустав, или несколько пальцев одной руки. Как правило, эта форма развивается постепенно, часто сопровождается отёком и болезненностью в повреждённых суставах. Около 70% пациентов сталкиваются именно с асимметричным олигоартритом — воспалением одного или нескольких (до четырёх) суставов в разных частях тела.
Симметричный полиартрит, напротив, затрагивает несколько (пять и более) симметричных суставов, то есть расположенных с обеих сторон туловища. Чаще всего повреждаются мелкие суставы кистей и стоп, однако могут быть вовлечены и крупные суставы.
Классификация псориатического артрита по локализации:
- повреждение дистальных межфаланговых суставов кистей и стоп;
- повреждение позвоночника и крестцово-подвздошных суставов;
- повреждение крупных и мелких суставов по всему телу (например, коленных, локтевых, голеностопных; суставов пальцев рук).
Стадии псориатического артрита
Симптомы псориатического артрита зависят также и от стадии болезни.
На ранней стадии воспаление в суставах минимальное и болезнь может проявляться не постоянно, а лишь время от времени. Человек может испытывать лёгкую скованность и незначительную боль в суставах, особенно по утрам. Может появиться небольшой отёк, покраснение в области больного сустава.
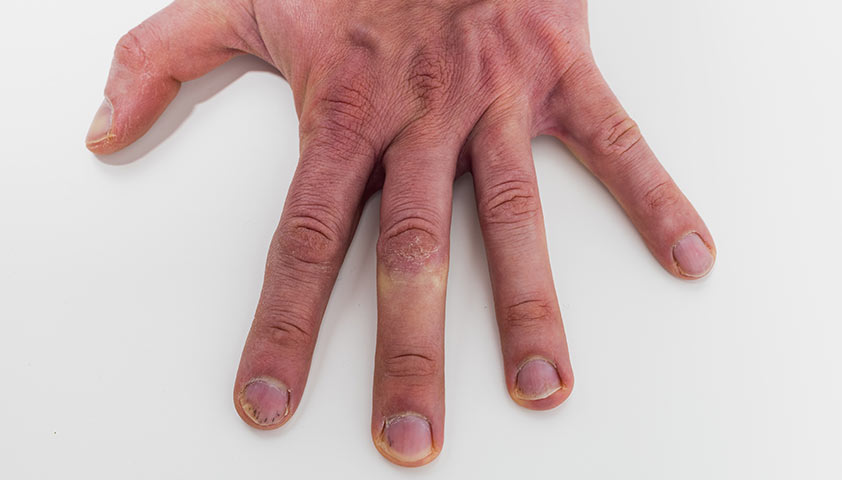
Появление мелких ямок, отслоение или изменение цвета ногтей — возможные признаки псориаза ногтей, который зачастую связан с псориатическим артритом
На следующей стадии болезнь проявляется более выраженно. Усиливается боль в суставах: она начинает беспокоить пациента постоянно, ограничивая привычную повседневную активность. Становятся более выраженными отёки, особенно в области крупных суставов (коленных, локтевых). Могут обнаруживаться характерные рентгенологические признаки: неравномерное сужение суставной щели, краевая деструкция суставов и другие.
На поздней стадии псориатического артрита происходят необратимые изменения в суставах. Разрушаются суставные поверхности, что приводит к деформации суставов и ограничению их подвижности. Боль не проходит даже в состоянии покоя. Развивается анкилоз — сращение суставных поверхностей, что может полностью ограничить движения в поражённых суставах.
Клинические проявления псориатического артрита:
- боль в суставах;
- отёк, покраснение и повышение температуры в области воспалённых суставов;
- «сосискообразные» пальцы (дактилит) — характерный вид пальцев при воспалительных процессах в сухожилиях и суставах;
- скованность движений по утрам;
- псориатические высыпания и характерные изменения ногтевых пластин — так как псориатический артрит почти всегда сопутствует псориазу, у пациентов обычно наблюдаются характерные кожные проявления болезни. Примерно у 80% пациентов с псориатическим артритом имеется картина ониходистрофии — появляются точечные углубления, утолщения ногтевой пластины, её отслоение от ногтевого ложа;
- боль в позвоночнике, крестце, шее — если воспаление затрагивает суставы позвоночника;
- воспаление мест креплений сухожилий и связок к костям, часто наблюдается в районе пятки или на подошвах стоп.
Диагностика. К какому врачу обращаться
При подозрении на псориатический артрит важно обратиться к врачу-ревматологу, который специализируется на заболеваниях суставов. На первичном приёме врач соберёт подробный анамнез, расспросит пациента о симптомах и общем состоянии здоровья и проведёт обследование. Специалист обратит внимание на состояние кожи и ногтей, визуальные признаки воспаления суставов, узнает, нет ли болей в спине. Если есть высыпания, также потребуется консультация врача-дерматовенеролога.
Чтобы подтвердить или опровергнуть диагноз «псориатический артрит», назначают лабораторные и инструментальные исследования.
Инструментальная диагностика псориатического артрита
Для диагностики псориатического артрита применяют различные методы визуализации: рентгенографию, КТ, МРТ, УЗИ. Они помогают оценить степень повреждения суставов и исключить другие заболевания.
Рентгенография показывает изменения в суставах, характерные для псориатического артрита: разрушение хряща и костной ткани суставов, сужение суставных щелей, появление костных выступов.
Магнитно-резонансная томография (МРТ) — более чувствительный метод диагностики. Она позволяет выявить синовит — воспаление внутренней оболочки околосуставной сумки, а также признаки поражения суставов на ранних стадиях болезни.
Ультразвуковое исследование (УЗИ) помогает определить воспаление в суставах и околосуставных тканях, а также оценить степень повреждения тканей.
Компьютерная томография (КТ) полезна в сложных случаях, когда нужно детально изучить структуру костей и суставов, особенно позвоночника.
Лабораторная диагностика псориатического артрита
Специальных анализов для диагностики псориатического артрита нет. Однако лабораторная диагностика позволяет оценить общее состояние организма и исключить другие возможные состояния с похожими проявлениями.
Чтобы оценить активность воспаления, врач может назначить общий анализ крови и исследование С-реактивного белка.
Также может быть показано генетическое тестирование.
Дифференцировать псориатический артрит с другими воспалительными заболеваниями суставов, в том числе ревматоидным артритом, позволяют специфические маркеры.
Псориатический артрит может напоминать подагру. Чтобы исключить это заболевание, назначают анализ для определения мочевой кислоты в крови — при подагре её уровень, как правило, повышен.
Дифференциальная диагностика
Псориатический артрит часто имеет симптомы, сходные с другими заболеваниями суставов. Однако, чтобы подобрать эффективное лечение, важно понимать причину воспаления и разрушения тканей. Для этого проводят дифференциальную диагностику.
Заболевания с похожими симптомами:
- ревматоидный артрит — обе болезни вызывают воспаление суставов, но при ревматоидном артрите процесс обычно развивается симметрично (например, одновременно в двух коленных суставах);
- подагра — псориатический артрит может напоминать подагру из-за эпизодов острой боли, скованности и отёчности суставов;
- остеоартрит — напоминает псориатический, но вызван не аутоиммунным воспалением, а дегенеративными изменениями.
Чтобы дифференцировать псориатический артрит с этими и другими заболеваниями суставов, применяют инструментальные и лабораторные методы диагностики.
Лечение псориатического артрита
Лечение псориатического артрита направлено на то, чтобы облегчить симптомы, уменьшить воспаление, замедлить прогрессирование заболевания. Для этого используются медикаментозные и немедикаментозные методы.
Медикаментозная терапия:
- нестероидные противовоспалительные средства — используются для уменьшения боли и воспаления;
- глюкокортикостероиды — назначают при тяжёлых обострениях, в том числе и для местного введения в область воспалённого сустава;
- базисные противоревматические препараты — применяют для длительного лечения воспалительного процесса, чтобы замедлить разрушение суставов;
- генно-инженерные биологические препараты — назначают пациентам, которым не приносят облегчения базисные противоревматические препараты.
Немедикаментозная терапия обычно назначается как вспомогательная мера — она позволяет усилить эффект препаратов и улучшить состояние пациента в целом.
Физиотерапия и лечебная физкультура поддерживают подвижность суставов и укрепляют мышцы, а также уменьшают боль в суставах. Сбалансированная диета помогает контролировать вес, чтобы нагрузка на суставы была умеренной.
Осложнения псориатического артрита
Если псориатический артрит не лечить, болезнь может привести к ряду тяжёлых осложнений. Без правильно подобранного лечения прогрессирующее воспаление приводит к необратимым изменениям в суставах, вызывая их деформацию. Со временем суставы теряют подвижность, а затем и вовсе перестают выполнять свою функцию. У пациентов с хроническим воспалением, особенно при длительном применении глюкокортикостероидов, со временем снижается плотность костной ткани. Это увеличивает риск переломов.

Без лечения псориатический артрит может привести к инвалидности
Заболевание часто сопровождается развитием нарушений со стороны сердечно-сосудистой системы и обменных процессов. Пациенты с псориатическим артритом имеют повышенный риск инфаркта миокарда, инсульта, артериальной гипертензии и атеросклероза. Выше вероятность развития ожирения, инсулинорезистентности, сахарного диабета 2-го типа.
Хроническое воспаление способствует повреждению сосудов и увеличивает риск сердечно-сосудистых осложнений.
Без лечения у пациентов с псориатическим артритом могут развиваться воспалительные заболевания глаз. Со временем они могут привести к ухудшению зрения или слепоте.
Прогноз и профилактика псориатического артрита
Прогноз при псориатическом артрите во многом зависит от того, на какой стадии выявлена болезнь и насколько корректно проводится терапия. Если пациент начал проходить лечение до того, как болезнь привела к необратимым изменениям в суставах, в большинстве случаев удаётся сохранить качество жизни и не допустить инвалидизации.
Специфических мер профилактики псориатического артрита не существует. Однако болезнь на ранней стадии легко пропустить. Пациентам с псориазом или наследственной предрасположенностью к нему важно внимательно следить за состоянием суставов и обращаться за медицинской помощью даже при незначительном дискомфорте (боли, уменьшении подвижности).
Помимо этого, важно избегать факторов, способных провоцировать болезнь или её обострение. Это может быть сильный стресс, недолеченные инфекции, травмы.
Источники
- Федеральные клинические рекомендации по ведению больных псориатическим артритом / Российское общество дерматовенерологов и косметологов, Общероссийская общественная организация «Ассоциация ревматологов России». 2015.
- Псориаз артропатический. Псориатический артрит : клинические рекомендации / Минздрав РФ. 2021.
Частые вопросы
врач-эксперт