Синдром Рейно
Что такое синдром Рейно
Синдром Рейно (СР), или феномен Рейно, — это временное нарушение кровообращения в пальцах рук и ног, возникающее в ответ на воздействие различных факторов: стресса, переохлаждения, сильной вибрации. Люди с синдромом Рейно периодически испытывают спазм артерий в пальцах рук и ног, из-за чего к пальцам перестаёт поступать кровь и они становятся бледными и холодными на ощупь.

Из-за спазма кровеносных сосудов кровоснабжение пальцев нарушается, они белеют, немеют и начинают болеть
Приступ болезни обычно продолжается от 15–20 минут до нескольких часов. После этого кровоток в пальцах восстанавливается. Пальцы краснеют и отекают, в них появляются ломота, покалывание, ощущение жара.
У некоторых людей синдром Рейно затрагивает не только пальцы рук и ног, но также губы, кончик носа, язык, уши, щёки, ягодицы.

Синдром Рейно назван по имени французского врача Мориса Рейно, который впервые описал это заболевание в 1862 году
В Международной классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ-10) синдрому Рейно присвоен код I73.0 («Другие болезни периферических сосудов»). Вместе с другими заболеваниями из этой группы синдром Рейно входит в класс «Болезни системы кровообращения».
В обиходе синдром Рейно известен под такими названиями, как «болезнь белых пальцев» или «трупный палец».
и делаем скидки до 30%
Начните экономить прямо сейчас!
Причины синдрома Рейно
В медицине выделяют две формы синдрома Рейно — первичную и вторичную. Причины у них разные.
В основе развития первичного СР — аномальный спазм сосудов в ответ на внешние обстоятельства (холод, психоэмоциональное потрясение). Причины такой реакции сосудов пока до конца не изучены. Однако некоторые исследователи предполагают, что она может быть связана с генетическими поломками.
Вторичный СР возникает на фоне другого заболевания.
Синдром Рейно возникает у 95% людей, страдающих системной склеродермией.
Основные причины вторичного СР:
- аутоиммунные заболевания соединительной ткани: системная склеродермия, системная красная волчанка, полимиозит, дерматомиозит, синдром Шёгрена, ревматоидный артрит;
- васкулиты (воспалительные заболевания кровеносных сосудов): гранулёматоз Вегенера, узелковый полиартериит, гигантоклеточный артериит, синдром Чёрджа — Стросс;
- атеросклероз — заболевание, при котором в просвете сосудов образуются холестериновые бляшки;
- вибрационная болезнь — профессиональное заболевание, возникающее после нескольких лет работы в условиях вибрации, превышающей предельно допустимый уровень (при управлении экскаваторами, подъёмными кранами, деревообрабатывающими станками, бурильным и литейным оборудованием, а также работе с отбойными молотками, перфораторами, виброножницами и другими подобными инструментами);
- болезни крови: лимфома, лейкоз, множественная миелома, макроглобулинемия Вальденстрема, антифосфолипидный синдром, полицитемия, криоглобулинемия;
- онкологические заболевания: рак кишечника, лёгких, предстательной железы, опухоли женской репродуктивной системы;
- заболевания нервной системы: синдром запястного канала, идиопатическая периферическая невропатия;
- эндокринные заболевания: сахарный диабет, гипотиреоз, акромегалия, феохромоцитома, микседема;
- инфекционные заболевания: гепатиты B и C, микоплазмоз, хеликобактериоз, парвовирусная инфекция;
- заболевания эндокринной системы, такие как гипотиреоз — нехватка гормонов щитовидной железы;
- обморожение.

Риск развития синдрома Рейно выше у строителей, шахтёров, работников химических производств
Факторы риска синдрома Рейно
Одним из ключевых триггеров первичного синдрома Рейно считается генетическая предрасположенность. Есть и другие спусковые крючки, которые могут спровоцировать развитие болезни.
Факторы риска развития СР:
- длительное переохлаждение;
- частые травмы пальцев рук и ног;
- курение;
- сильные эмоциональные потрясения;
- контакт с тяжёлыми металлами, такими как свинец, мышьяк;
- контакт с винилхлоридом (из этого вещества изготавливают сайдинг, окна и двери, упаковочные материалы, кабели и провода, медицинские принадлежности);
- приём некоторых видов лекарственных препаратов (оральных контрацептивов, бета-блокаторов, бромокриптина, циклоспорина, интерферона альфа, метисегида).

Синдром Рейно может развиться из-за частых переохлаждений
Распространённость синдрома Рейно
В среднем СР встречается у 3–5% людей в мире. Пик заболеваемости приходится на подростковый и молодой возраст.
У женщин болезнь обнаруживается в 2–8 раз чаще, чем у мужчин, и дебютирует, как правило, в более молодом возрасте. У пожилых людей (60 лет и старше) синдром Рейно диагностируют лишь в 0,1–1% случаев.
Приблизительно у 25% пациентов с СР обнаруживаются родственники первой линии (родители, дети), страдающие этим же заболеванием.
Виды и стадии синдрома Рейно
Примерно у 90% людей с синдромом Рейно обнаруживается первичная форма этой болезни — не ассоциированная с каким-либо другим заболеванием.
В остальных случаях диагностируется вторичная форма.
Такой диагноз ставят 90–95% пациентов с системной склеродермией, 30% — с системной красной волчанкой, синдромом Шёгрена и дерматомиозитом, 20% — с ревматоидным артритом.
В зависимости от выраженности симптомов выделяют несколько стадий синдрома Рейно.
Стадии СР:
- 1-я стадия — ангиоспастическая: эпизоды болезни случаются редко, продолжительность приступа — всего несколько минут;
- 2-я стадия — ангиопаралитическая: спазм сосудов случается всё чаще и длится дольше (до 30–60 минут), при этом человек испытывает мучительную распирающую боль в пальцах;
- 3-я стадия — трофопаралитическая: на пальцах появляются незаживающие раны, язвы, кончики пальцев деформируются, разрушаются кости кончиков пальцев. Боль в пальцах сильная и практически не проходит.
Также в некоторых источниках описана 4-я стадия синдрома Рейно, при которой человек испытывает постоянную интенсивную боль в пальцах, а в поражённых тканях определяются участки некроза.
Симптомы синдрома Рейно
При переохлаждении, эмоциональном потрясении или сильной вибрации (например, при работе со строительным оборудованием или тяжёлой техникой) у человека происходит спазм сосудов в пальцах на руках или ногах (реже — на губах, кончике носа, ушах, языке, щеках).
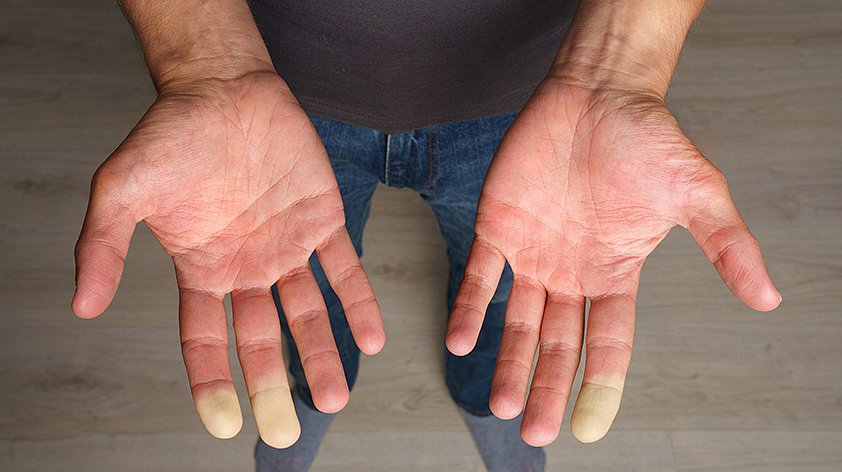
Кожа на пальцах становится бледной, прохладной. Возникает онемение, острая боль. Спазм обычно затрагивает три средних пальца. Большой палец и мизинец, как правило, остаются без изменений.

Граница изменения цвета на пальцах при синдроме Рейно чётко видна
Такой приступ может длиться от 15–20 минут до нескольких часов. После этого кровоток в пальцах восстанавливается. Сосуды расширяются, пальцы краснеют и опухают, в них появляется чувство пульсации.
Как правило, зимой приступы синдрома Рейно более длительные и выраженные.
Три фазы приступа при СР:
- побеление кожи пальцев рук и ног, вызванное спазмом кровеносных сосудов;
- посинение пальцев, связанное с нарушением кровоснабжения;
- краснота, отёк, ощущение жара, обусловленные приливом крови после восстановления кровотока.
Классические трёхфазные атаки встречаются только у 15% пациентов. В остальных случаях приступ проходит две фазы (например, побеление и краснота) или только одну (бледность, синюшность кожных покровов).

Приступ синдрома Рейно может пройти самостоятельно или после согревающих процедур
Осложнения синдрома Рейно
Длительное нарушение кровоснабжения в пальцах может привести к осложнениям — незаживающим язвам на коже, её уплотнению и утолщению и даже к разрушению костной ткани, расположенной на кончиках пальцев.
Если болезнь не лечить, то со временем на пальцах может образоваться сухая гангрена — отмирание тканей, не связанное с инфекционными процессами.
Из-за постоянных спазмов стенки сосудов становятся толще, кости пальцев разрушаются, может нарушиться подвижность суставов.
К какому врачу обращаться при синдроме Рейно
При симптомах синдрома Рейно следует обратиться за помощью к терапевту или ревматологу.
На приёме врач спросит, в какие моменты появляется побеление и онемение пальцев, уточнит, какие лекарственные препараты принимает пациент, какие хронические заболевания у него имеются. Также специалист может задать вопрос о специфике работы — приходится ли пациенту часто работать на холоде, контактировать с токсичными химическими веществами или использовать строительные инструменты или тяжёлую технику, связанную с вибрацией (деревообрабатывающие станки, отбойные молотки, перфораторы, виброножницы и тому подобное).
Диагноз «синдром Рейно» считается достоверным, если пациент положительно ответил на три вопроса:
- Есть ли у вас повышенная чувствительность пальцев к холоду?
- Меняется ли цвет пальцев под воздействием холода?
- Становятся ли пальцы при этом белыми или синеватыми?
При этом следует учитывать, что повышенная чувствительность рук к холоду встречается даже среди абсолютно здоровых людей. Поэтому для СР высокоспецифичным становится именно побеление пальцев.
Для подтверждения диагноза врач может провести холодовую пробу.
Пациенту измеряют кожную температуру на кончиках пальцев рук или ног. Затем кисть или стопу погружают в холодную воду на 5 минут. У здоровых людей пальцы самостоятельно согреваются через 10–12 минут. А у пациентов с синдромом Рейно они прогреваются лишь наполовину.
Лабораторная диагностика
Если синдром Рейно появился у пациента после 40 лет и характер поражения пальцев асимметричный (симптомы проявляются только на одной кисти или стопе), то, вероятнее всего, болезнь носит вторичный характер.
В этом случае очень важно выявить основное заболевание, на фоне которого и развился синдром.
Оценить общее состояние здоровья и подтвердить или исключить нарушения в работе свёртывающей системы крови позволяют общий анализ крови и коагулограмма.
Обнаружить аутоиммунные заболевания соединительной ткани (в том числе системную склеродермию, системную красную волчанку, ревматоидный артрит и полимиозит) помогает анализ на антинуклеарные антитела (АНА) и ревматоидный фактор.
При системных васкулитах в крови, вероятнее всего, будет повышен уровень C-реактивного белка — маркера воспалительного процесса.
Также установить диагноз «системный васкулит» и определить его разновидность помогают анализы на антитела — маркеры воспалительных процессов, которые происходят в сосудах.
При подозрении на атеросклероз полезно сдать прицельные анализы, которые позволяют проверить концентрацию отдельных фракций холестерина в крови, оценить уровень триглицеридов и C-реактивного белка — раннего и наиболее чувствительного маркера системного воспаления.
Обнаружить вирусные гепатиты и сахарный диабет — возможные причины вторичного синдрома Рейно — помогают комплексные исследования.
Инструментальная диагностика
Наиболее информативный метод диагностики синдрома Рейно — капилляроскопия ногтевого ложа. Эта процедура позволяет изучить структуру капилляров и выявить нарушения кровотока.
Также пациентам могут назначить периферическую ангиографию — рентгенологическое исследование, которое помогает выявить сужения и закупорку кровеносных сосудов рук и ног.
В некоторых случаях врачи прибегают к лазерной допплеровской флоуметрии. Такое исследование даёт информацию о скорости кровотока и нарушениях микроциркуляции в верхних и нижних конечностях.
Рентгенография позволяет определить, насколько сильно в патологический процесс вовлечены кости и окружающие мягкие ткани. На начальной стадии синдрома Рейно подкожная клетчатка на пальцах будет отёкшей, а её границы — смазанными. На последующих стадиях рентгенограмма покажет перестройку структуры клетчатки — она станет ячеисто-тяжистой, с нечёткими контурами.
Кроме того, на рентгене можно увидеть остеопороз, остеолиз (разрушение костей) и даже остеонекроз (омертвение участков кости).
Иногда пациентам проводят плетизмографию — измерение давления крови в пальцевой артерии. Если после локального охлаждения руки давление в артерии снизилось на 70% и больше, то, вероятнее всего, у человека есть синдром Рейно.
Лечение синдрома Рейно
Пациентам с СР — первичным и вторичным — следует избегать переохлаждения и эмоциональных потрясений, отказаться от курения, по возможности исключить контакт с токсичными химическими веществами. В некоторых случаях нужно сменить род деятельности так, чтобы не работать с инструментами и тяжёлой техникой, которые передают слишком высокие вибрации на руки.

Людям с синдромом Рейно важно защищать руки и ноги от переохлаждения — в холода носить тёплую обувь, варежки, термобельё
При вторичной форме также важно вылечить основное заболевание, которое спровоцировало синдром Рейно.
Медикаментозное лечение
Эффективными лекарственными средствами при СР считаются блокаторы кальциевых каналов (нифедипин, амлодипин, исрадипин, фелодипин). Они улучшают кровообращение и снижают риск развития спазма сосудов. Их назначают отдельными курсами или длительно.
Если синдром Рейно неуклонно прогрессирует, пациенту могут назначить простагландины — лекарства, которые нормализуют микроциркуляцию крови, оказывают сосудорасширяющее действие и снижают тромбообразование.
Как правило, благодаря простагландинам приступы синдрома Рейно происходят всё реже, а их симптомы становятся всё более мягкими. Такой эффект может сохраниться на 4–6 месяцев. После этого, возможно, курс лечения придётся повторить.
Если эффект от использования простагландинов недостаточно выражен, пациенту назначат инфузионные простаноиды (например, илопрост) — такие препараты оказывают выраженное сосудорасширяющее действие.
В комплексном лечении синдрома Рейно иногда применяют ангиопротекторы (средства, которые укрепляют стенки сосудов) и экстракт листьев гинкго билоба — растительный препарат, который может уменьшить число приступов синдрома Рейно.
Помимо этого, пациентам с синдромом Рейно могут быть показаны лекарственные средства, снижающие вязкость крови, и антикоагулянты.
Хирургическое лечение
К хирургическому лечению при синдроме Рейно прибегают крайне редко — примерно в 1% случаев. Если из-за нарушения кровообращения у пациента развилась сухая гангрена, может потребоваться ампутация пальцев.
Прогноз и профилактика
Прогноз первичной формы СР в большинстве случаев благоприятный. Благодаря современным лекарственным препаратам и способам профилактики болезнь удаётся вылечить.
Прогноз вторичной формы СР зависит от основного заболевания. Пациентам с таким диагнозом может потребоваться более длительное лечение и регулярные визиты к врачу — все эти меры помогут предупредить развитие рецидивов.
Правила профилактики синдрома Рейно:
- избегать переохлаждений, эмоциональных стрессов;
- не контактировать с токсичными химическими веществами;
- избегать работы на вибрационном оборудовании и инструментах;
- отказаться от курения (никотин вызывает сужение сосудов);
- если появляются симптомы СР — обратиться за помощью к терапевту или ревматологу.
Источники
- Алекперов Р. Т. Синдром Рейно в практике ревматолога // Современная ревматология. 2014. № 2. С.—37—46
- Панасенко А. А. Современные подходы к лечению болезни Рейно // Смоленский медицинский альманах. 2018. № 2. С. 66–69.
- Конунова Д. М., Султанов Д. Д., Гаибов А. Д. и др. Комплексная диагностика и современные принципы лечения болезни Рейно // Вестник Педагогического университета. 2015. № 2-2(63). С. 111–115.
Частые вопросы
врач-эксперт







