Частое мочеиспускание

и делаем скидки до 30%
Начните экономить прямо сейчас!
Как отличить нормальное мочеиспускание от частого
В среднем у взрослого человека в течение суток выделяется от 1,5 до 2 л мочи, за одно мочеиспускание отходит не более 300 мл.
Частота мочеиспусканий каждого человека индивидуальна и зависит от количества выпитой жидкости и потребляемой соли, физиологических особенностей и даже региона проживания. Так, в жарком климате силы организма брошены на поддержание нормальной температуры тела, из-за этого люди в жару активно потеют. Ещё одна задача — сохранение водного баланса, чтобы не допустить критического обезвоживания. Поэтому в жаркую погоду сокращается количество выделяемой мочи, а жидкость преимущественно выводится с потом.
Усреднённая нормальная частота мочеиспускания составляет от 6 до 10 раз за сутки. У детей мочеиспускания более частые: у новорождённых — от 12 до 16 раз за сутки, у детей в возрасте от 1,5 до 3 лет — около 10 раз.
Но если желание помочиться возникает более 10 раз за день и при этом человек выпивает не больше 2 л жидкости, это можно расценивать как частое мочеиспускание, или поллакиурию.
Иногда учащённое мочеиспускание проявляется только ночью.Такое состояние называют ночной поллакиурией, или никтурией.
Симптомы учащённого мочеиспускания
Характерный симптом поллакиурии — резкое желание помочиться, при этом опорожнение мочевого пузыря не приносит облегчения и позывы возникают вновь и вновь, спустя короткий промежуток времени. Но есть и другие признаки.
Необходимость ходить в туалет «по-маленькому» более 10 раз за сутки — главный признак поллакиурии.
Распространённые симптомы поллакиурии:
- болезненное мочеиспускание;
- зуд и жжение при мочеиспускании;
- дискомфорт и боль живота, в пояснице, паховой области;
- изменение цвета и запаха мочи;
- примесь крови в моче;
- необычные выделения;
- повышение температуры;
- постоянная жажда;
- беспричинная потеря веса.
Виды частого мочеиспускания
Учащённое мочеиспускание может быть физиологическим и патологическим.
Физиологическая поллакиурия, как правило, вызвана неопасными факторами (например, беременностью), проходит бесследно и не требует специального лечения.
Распространённые причины физиологической поллакиурии:
- обильное питьё или особенности диеты,
- беременность,
- приём мочегонных препаратов,
- лучевая терапия,
- кратковременный стресс,
- переохлаждение.
Патологическая поллакиурия — следствие проблем со здоровьем, например с почками или сосудами. Без лечения патологическая поллакиурия только прогрессирует и может приводить к серьёзным проблемам со здоровьем, поэтому такое состояние требует обязательного выяснения причин и лечения.
Распространённые причины патологической поллакиурии:
- мочекаменная болезнь;
- заболевания почек (пиелонефрит, гломерулонефрит);
- сахарный диабет;
- интерстициальный цистит;
- неврологические нарушения;
- гиперактивный мочевой пузырь;
- патологии простаты;
- мочеполовые инфекции;
- воспаление в мочевыводящих путях;
- рак мочевого пузыря.
Физиологические причины частого мочеиспускания
Обильное употребление жидкости и особенности диеты
В большинстве случаев учащённое мочеиспускание — следствие употребления большого количества жидкости (более 3 л в день) или продуктов, содержащих её (арбузов, дынь, огурцов).
Но не только объём выпитого имеет значение, важен и сам напиток. Так, чай, кофе, некоторые виды газированных напитков и спиртное обладают выраженным мочегонным действием.
Частое мочеиспускание, вызванное употреблением большого количества жидкости и продуктов, содержащих её, считается нормой.
Поллакиурия у женщин при беременности
Мочевой пузырь располагается между маткой и лобковой костью. Увеличенная во время вынашивания ребёнка матка сдавливает мочевой пузырь, в результате его объём становится меньше, а женщина чаще ощущает позывы к мочеиспусканию (даже при незначительном наполнении мочевого пузыря).
Также при беременности расширяются сосуды малого таза, приток крови к матке и мочевому пузырю увеличивается. В результате его стенки немного отекают и он становится более чувствительным к раздражению, в том числе остро реагирует на поступление даже небольшого количества мочи.
Кроме того, учащение мочеиспускания вызывают и гормональные изменения.
В крови повышается уровень ХГЧ (хорионического гонадотропина человека), который отвечает за сохранение беременности на раннем сроке.
ХГЧ стимулирует выделение прогестерона — ещё одного гормона беременности, который расслабляет матку, а также мочевой пузырь с его сфинктером. Снижение тонуса сфинктера приводит к частой потребности помочиться, потому что при его расслаблении моча не может долго задерживаться в пузыре.
Снижается выработка антидиуретического гормона, который отвечает за сохранение жидкости в организме.
Чтобы обеспечить нормальные условия для развития плода, околоплодные воды должны обновляться каждые 2–3 часа, а для этого требуется активная работа почек и частое опорожнение мочевого пузыря.
Приём мочегонных препаратов
Мочегонные средства, или диуретики, — это препараты, которые способствуют увеличению выработки мочи почками. Как правило, диуретики используются при лечении артериальной гипертензии, сердечной недостаточности и других заболеваний, при которых жидкость задерживается в тканях.
Диуретики усиливают мочеотделение, специфически воздействуя на почки: тормозят всасывание натрия в почечных канальцах и усиливают фильтрацию мочи в клубочках почек.
Кроме диуретиков, мочегонным эффектом обладают и другие группы лекарственных препаратов, например седативные средства и миорелаксанты.
Лучевая терапия
Лучевая терапия, или радиотерапия, — это метод лечения онкологических заболеваний, при котором клетки опухолей разрушают при помощи высокоэнергетических частиц и волн, таких как рентгеновские лучи, гамма-лучи, электроны и протоны.
Излучение повреждает ДНК клеток, после чего они теряют способность делиться и погибают.
Лучевую терапию применяют для лечения разных видов рака.
Учащение мочеиспускания — один из распространённых побочных эффектов такого лечения, особенно если излучение направлено в область таза. Так бывает при опухолях мочевого пузыря, прямой кишки, органов репродуктивной системы. Дело в том, что радиотерапия воздействует не только на опухолевые, но и на здоровые клетки, которые расположены рядом с опухолью.
Радиация раздражает органы мочеполовой системы и может приводить к спазмам мочевого пузыря, в результате которых человек ощущает резкое желание помочиться.
Частое мочеиспускание, связанное с лучевой терапией, считается нормой. Как правило, такая поллакиурия заканчивается вместе с окончанием курса лечения.
Патологические причины частого мочеиспускания
Мочекаменная болезнь
Мочекаменная болезнь, или уролитиаз, — это хроническое заболевание, при котором в почках и мочевых путях образуются камни (конкременты).
Уролитиаз развивается из-за врождённых или приобретённых нарушений обмена веществ, в результате моча становится более концентрированной и выпадает в осадок. Постепенно из него формируются камни.
Факторы риска развития мочекаменной болезни:
- преимущественно белковая диета;
- недостаточное употребление клетчатки (овощей, фруктов, цельнозерновых продуктов);
- недостаточное употребление жидкости;
- жёсткая вода;
- малоподвижный образ жизни.
Обычно мочекаменная болезнь протекает без ярких симптомов, но только пока камень небольшой. Человек может заметить учащение мочеиспускания, потому что стенки мочевого пузыря постепенно всё сильнее раздражаются.
Когда камень начинает перемещаться по мочеточнику, возникают выраженные симптомы: резкая боль (её ещё называют почечной коликой) в боку, пояснице, нижней части живота. Она возникает в результате затруднённого оттока мочи от почки до мочевого пузыря. В результате чашечно-лоханочная система почки переполняется мочой и расширяется, в почечных лоханках повышается давление, нарушается кровообращение внутри органа.

В большинстве случаев камни состоят из соединений кальция, реже — солей мочевой кислоты и других веществ. Размер камней варьирует от 1 мм до 2 см
При появлении подобных симптомов следует как можно скорее вызвать бригаду скорой медицинской помощи. Без лечения мочекаменная болезнь может привести к серьёзным осложнениям: непроходимости мочевых путей, острой почечной недостаточности и присоединению бактериальной инфекции.
Заболевания почек
Поллакиурия — характерный симптом нарушения в работе почек: пиелонефрита, гломерулонефрита, почечной недостаточности.
Пиелонефрит
Пиелонефрит — это бактериальная инфекция почек.
Чаще всего заболевание вызывает кишечная палочка — бактерия, которая в норме живёт в кишечнике, но в некоторых случаях может попасть в мочеиспускательный канал, мочевой пузырь и почки, вызывая пиелонефрит.
Пиелонефрит может протекать в острой и хронической форме. Обычно симптомы острого пиелонефрита появляются в течение нескольких часов или дней.
Симптомы острого пиелонефрита:
- ноющая боль в боку или пояснице,
- лихорадка,
- частое и болезненное мочеиспускание,
- мутная моча с резким запахом,
- озноб,
- слабость.
У детей младше 2 лет острый пиелонефрит может протекать только с повышением температуры.
Для хронического пиелонефрита характерна беспричинная слабость, потеря аппетита, учащение мочеиспускания.
Гломерулонефрит
Гломерулонефрит — это заболевание почек, при котором повреждаются почечные клубочки. В норме они фильтруют кровь от лишней воды, солей и других веществ, которые после выводятся с мочой.
Когда почечные клубочки повреждены, в моче накапливаются токсины, а вода задерживается в организме. Это проявляется отёками (преимущественно на лице, нижних и верхних конечностях, а также в области живота) и повышением артериального давления.
У пациентов с острым гломерулонефритом количество мочи сначала увеличивается, а после — резко уменьшается.
Как правило, гломерулонефрит — не самостоятельная патология, а следствие других болезней.
Возможные причины гломерулонефрита:
- аутоиммунные заболевания (развиваются, когда иммунная система по ошибке атакует здоровые клетки собственного организма) — системная красная волчанка и васкулиты;
- вирусные инфекции — ВИЧ, гепатиты В и С;
- наличие хронической бактериальной инфекции (например, тонзиллит, инфекционный эндокардит — воспаление внутренней оболочки сердца).
Хроническая болезнь почек и почечная недостаточность
Хроническая болезнь почек — это состояние, при котором происходит прогрессивное снижение почечной функции, почки плохо фильтруют кровь, из-за чего вещества, которые в норме должны удаляться из организма, попадают обратно в кровоток.
В основном заболевание выявляют у взрослых, у которых уже есть другие проблемы с почками.
Хроническая болезнь почек развивается медленно и проходит несколько стадий. На последней почки могут полностью перестать работать — в таком случае требуется донорский орган или диализ. Последняя стадия заболевания — это терминальная почечная недостаточность.
Симптомы хронической болезни почек:
- отёк лица, лодыжек;
- высокое артериальное давление;
- повышенная утомляемость;
- беспричинная потеря веса;
- примесь крови в моче;
- сухость и зуд кожи;
- ночные спазмы в мышцах;
- учащённое мочеиспускание, особенно ночью.
В группу риска по развитию болезни почек и почечной недостаточности входят пациенты с сахарным диабетом, артериальной гипертензией, хроническими заболеваниями сердца, ожирением. Им рекомендуется заранее обсудить индивидуальный план обследований с врачом, чтобы как можно раньше заметить нарушения в работе органа и не допустить развития осложнений.
Повышенное артериальное давление
Артериальное давление (АД) — сила, с которой кровь давит на стенки сосудов. На АД влияет объём крови, перекачиваемой сердцем, и сила сопротивления сосудистой стенки её движению.
Чем больше крови и чем уже сосуды, тем выше артериальное давление.
Интервалы нормального артериального давления индивидуальны. В среднем нормальное артериальное давление должно быть между 110/70 и 135/85 мм рт. ст. Давление считается высоким, если оно равно или превышает 140/90 мм рт. ст.
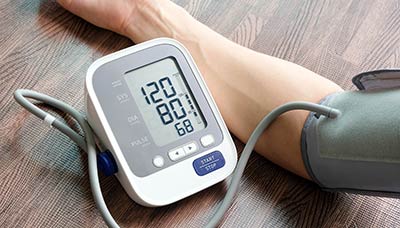
В норме давление должно быть между 110/70 и 135/85 мм рт. ст. Систолическое (на иллюстрации это 120) показывает давление на сосуды в тот момент, когда бьётся сердце, а диастолическое (80) — между ударами
При артериальной гипертензии (повышенном артериальном давлении) в почки поступает больше крови, соответственно, растёт и объём выделяемой мочи.
Без лечения артериальная гипертензия приводит к постепенному изнашиванию стенок сосудов и повышает риск развития инсульта, хронической почечной недостаточности, болезней сердца.
Сахарный диабет
Частое мочеиспускание может быть одним из признаков сахарного диабета. Дело в том, что при диабете организм пытается избавиться от неиспользованной глюкозы, увеличивая её выведение с мочой. Причины переизбытка глюкозы в крови различны и зависят от типа болезни.
Известно более 40 типов диабета, но обычно выделяют два основных: 1-й и 2-й.
Сахарный диабет 1-го типа — это хроническое аутоиммунное заболевание, при котором иммунная система ошибочно атакует здоровые клетки поджелудочной железы и она не вырабатывает достаточно инсулина.

Диабет 1-го типа — инсулинозависимый, потому что заболевшему нужно колоть инсулин несколько раз в день на протяжении всей жизни
Сахарный диабет 1-го типа чаще развивается у детей и подростков, хотя заболеть можно в любом возрасте.
Сахарный диабет 2-го типа — это хроническое заболевание, при котором поджелудочная железа вырабатывает достаточно инсулина, но клетки не могут правильно его использовать. Из-за этого глюкоза не перерабатывается и накапливается в кровотоке, оказывая токсическое действие.
Для сахарного диабета 1-го и 2-го типа характерно учащение мочеиспускания ночью. Ещё один характерный симптом болезни — постоянная жажда. Большое количество выпиваемой жидкости также приводит к поллакиурии. Симптом ярче выражен при сахарном диабете 1-го типа. У больных сахарным диабетом 2-го типа на первый план выходят сонливость, кожный зуд, ухудшение зрения.
Кроме того, есть и так называемый гестационный сахарный диабет. Состояние развивается во время беременности и заканчивается после родов.
Скрининг на гестационный сахарный диабет проводят всем женщинам при первом обращении к врачу и на сроке беременности с 6 до 24 недель при помощи определения уровня глюкозы в крови натощак и уровня гликированного гемоглобина. Между 24-й и 28-й неделями беременности также может быть проведён глюкозотолерантный тест.
Гестационный сахарный диабет повышает риск акушерских осложнений, а также увеличивает вероятность развития 2-го типа сахарного диабета у женщины после беременности.
Воспалительные заболевания органов мочеполовой системы
Воспалительные заболевания органов мочеполовой системы делят по месту локализации воспаления.
Виды воспалительных заболеваний мочеполовой системы:
- цистит — воспаление мочевого пузыря;
- уретрит — мочеиспускательного канала;
- вагинит (кольпит) — слизистой оболочки влагалища;
- баланопостит — головки пениса и крайней плоти у мужчин;
- эпидидимит — придатка яичка у мужчин;
- орхит — яичка.
Симптомы воспалительных заболеваний мочеполовой системы
Часто такие заболевания протекают хронически с эпизодами обострений, во время которых проявляются яркие симптомы: дискомфорт и боль в области половых органов, зуд и жжение при мочеиспускании, частые позывы к мочеиспусканию, повышение температуры тела.
Неврологические нарушения
Инсульт, рассеянный склероз или болезнь Паркинсона нередко повреждают нервы, контролирующие наполнение и опорожнение мочевого пузыря. В результате это приводит к проблемам с мочеиспусканием, включая поллакиурию. Также такие осложнения могут развиться при спинномозговой травме и энцефалите.
Учащённое мочеиспускание, спровоцированное неврологическими нарушениями, называют синдромом гиперактивного мочевого пузыря.
Как правило, у пациентов с таким синдромом наблюдается никтурия в сочетании с недержанием мочи.
Рак мочевого пузыря
Рак мочевого пузыря — это злокачественная опухоль слизистой оболочки или стенки органа.
Характерный признак болезни — выделение крови с мочой, или гематурия. По мере разрастания опухоли больных начинают беспокоить симптомы нарушения мочеиспускания, в том числе учащение, и боли во время него.
Поллакиурия у женщин: гинекологические патологии
Иногда учащённое мочеиспускание — признак заболеваний женской репродуктивной системы. Среди возможных причин:
- дисменорея — это болезненные менструации, которые возникают при аномалиях развития матки, на фоне гормональных и неврологических нарушений, из-за инфекционных - заболеваний, абортов и осложнённых родов;
- серозометра — накопление серозной жидкости в полости матки;
- опущение матки — происходит при ослаблении мышц тазового дна. Часто при этом наблюдается смещение мочевого пузыря вниз или его сдавливание;
- кисты — патологические полости в тканях или органах, которые могут сдавливать мочевой пузырь;
- миома матки — доброкачественная опухоль, возникающая в мышечном слое матки — миометрии;
- рак шейки матки или яичников.
Заболевания органов женской репродуктивной системы могут приводить к хроническому раздражению мочевыводящих путей, из-за которого желание помочиться возникает часто, при этом выделяется совсем небольшое количество мочи.
Поллакиурия у мужчин: патологии простаты
Предстательная железа (простата) расположена под мочевым пузырём у мужчин. Её основная задача — производить особую жидкость (секрет простаты), которая способствует разжижению спермы и влияет на мужскую фертильность.
Заболевания предстательной железы могут препятствовать оттоку мочи через мочевыводящие пути. Это может привести к неполному опорожнению мочевого пузыря и учащённому мочеиспусканию на начальных этапах болезни и к острой задержке мочи по мере прогрессирования патологии.
Патологии предстательной железы, связанные с учащённым мочеиспусканием:
- простатит — воспаление железы;
- доброкачественная гиперплазия простаты (аденома простаты) — разрастание тканей железы и увеличение её в размерах;
- рак простаты.
Когда и к какому врачу обращаться при учащённом мочеиспускании
Если частое мочеиспускание мешает жить обычной жизнью, следует как можно скорее обратиться к врачу-терапевту.
За 2–3 дня до консультации рекомендуется вести дневник, в который надо записывать количество выпиваемой за день жидкости (включая чай, кофе, алкоголь и другие напитки), количество мочеиспусканий за сутки, их характер, а также другие симптомы (если есть). Это поможет специалисту более детально разобраться в проблеме.
На консультации врач проведёт осмотр и назначит основные исследования, чтобы определить вероятную причину поллакиурии, или сразу направит к узкому специалисту — урологу, гинекологу, неврологу или эндокринологу.
Диагностика
Опрос пациента
Чтобы понять причину учащённого мочеиспускания и определить необходимые исследования, врач проводит тщательный опрос пациента и узнаёт:
- сколько раз человек мочится в течение дня;
- какое количество мочи выделяется за один раз, за сутки;
- сколько раз за ночь встаёт в туалет;
- беспокоит ли его недержание или подтекание мочи;
- какие лекарства принимает пациент;
- есть ли боль, резь или жжение при мочеиспускании;
- есть ли дискомфорт в низу живота или другие неприятные ощущения между мочеиспусканиями;
- как выглядит моча, есть ли у неё резкий или неприятный запах;
- есть ли у человека хронические заболевания.
Чтобы уточнить диагноз, врач назначает лабораторные и инструментальные исследования.
Лабораторные методы диагностики
Для определения причин учащённого мочеиспускания врачу потребуются результаты анализа мочи.
Патогенные бактерии, лейкоциты и белок в моче могут указывать на инфекцию.
В зависимости от сопутствующих симптомов, врач может назначить анализ мочи по Нечипоренко — для оценки выраженности воспалительного процесса в мочеполовой системе, а также посев мочи.
Посев мочи позволяет выявить патогенные бактерии и определить их чувствительность к антибиотикам, чтобы подобрать эффективное лечение.
Для исключения инфекций, передающихся половым путём, используют скрининговые исследования с последующим контролем эффективности лечения.
При подозрении на патологии предстательной железы мужчинам могут назначить анализ крови на определение уровня общего и свободного простатспецифического гормона (ПСА).
Для подтверждения или опровержения сахарного диабета назначают анализ крови на глюкозу, гликированный гемоглобин, инсулин, С-пептид, проводят глюкозотолерантный тест.
Чтобы отличить диабет 1-го типа от диабета 2-го типа, врач может дополнительно назначить тест на антитела к инсулину и анализ мочи на уровень кетонов. Их обнаружение указывает на диабет 1-го типа.
Инструментальные методы диагностики
Основные методы инструментальной диагностики заболеваний, вызывающих частое мочеиспускание:
- ультразвуковое исследование органов малого таза и почек;
- компьютерная или магнитно-резонансная томография малого таза;
- гистеросальпингография — метод рентгенодиагностики органов малого таза женщин при помощи введения контрастного вещества в полость матки и фаллопиевых труб;
- урография — рентгенодиагностика с применением контрастных препаратов для исследования функции почек и мочевыводящих путей;
- цистоскопия — осмотр внутренней поверхности мочевого пузыря с помощью эндоскопа — гибкой трубки с камерой, передающей изображение на экран;
- уретроскопия — осмотр мочеиспускательного канала при помощи эндоскопа.
Лечение учащённого мочеиспускания
Тактика лечения будет зависеть от причины поллакиурии. Так, при сахарном диабете потребуется контролировать уровень сахара в крови, а при инфекции мочевыводящих путей — пройти курс антибактериальной терапии.
Лечение мочекаменной болезни
В зависимости от размера камней и общего состояния пациента используют консервативную терапию, дистанционное дробление или оперативные методы лечения.
В рамках консервативной терапии применяют спазмолитические препараты и анальгетики.
Дистанционное дробление камней проводят с помощью прицельных ультразвуковых волн. После дробления песок и фрагменты камней выводятся с мочой самостоятельно.
Хирургическое удаление применяют в крайних случаях: при выраженном болевом синдроме, появлении крови в моче и прогрессирующей слабости. Суть хирургической операции — измельчение камней и удаление их из полости органа.
Ни один вид лечения не исключает рецидив мочекаменной болезни. Для предотвращения рецидивов пациентам рекомендуют придерживаться разнообразной диеты с достаточным количеством овощей, фруктов и зелени, исключить алкоголь и другие вредные привычки, вести активный образ жизни.
Лечение заболеваний почек
Пиелонефрит
В большинстве случаев достаточно курса антибактериальной терапии. Кроме того, врач может назначить симптоматические средства: жаропонижающие и обезболивающие.
При пиелонефрите не рекомендуется принимать ибупрофен, потому что он может ухудшить состояние почек. Ибупрофен используется с крайней осторожностью и только после консультации с врачом.
Гломерулонефрит
В лёгкой форме гломерулонефрит может пройти самостоятельно.
При тяжёлых случаях назначают лекарственные препараты:
- лекарства, которые подавляют иммунную систему;
- кортикостероидные препараты;
- противовирусные средства;
- препараты, понижающие артериальное давление;
- лекарства, снижающие холестерин в крови.
В редких случаях пациентам нужен плазмаферез.
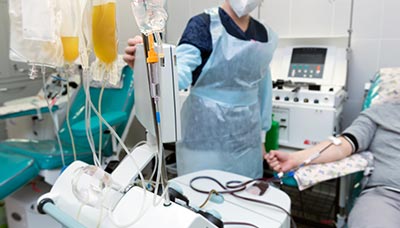
Аппарат для плазмафереза отфильтровывает жидкую часть крови (плазму), заменяет её на искусственную и возвращает в кровоток
Хроническая болезнь почек и почечная недостаточность
При выраженном нарушении функции почек требуется трансплантация донорской почки или периодическое проведение гемодиализа — внепочечного очищения крови.
Лечение сахарного диабета
Сахарный диабет 1-го типа
Цель лечения — поддерживать нормальный уровень сахара в крови на протяжении всей жизни. Для этого нужно:
- регулярно измерять уровень глюкозы в крови,
- вводить инсулин,
- придерживаться здоровой диеты,
- заниматься спортом.
Сахарный диабет 2-го типа
Необходимо также поддерживать нормальный уровень сахара в крови. Для этого пациентам рекомендуется придерживаться правильного образа жизни:
- правильное питание,
- регулярная физическая активность,
- поддержание здорового веса.
Кроме того, врач может назначить лекарства, которые помогают улучшить углеводный обмен и снизить инсулинорезистентность.
Гестационный сахарный диабет
Лечение гестационного диабета такое же, как и сахарного диабета 2-го типа: правильное питание, регулярная физическая активность, поддержание здорового веса.
В некоторых случаях врач может назначить препараты или инъекции инсулина.
Лечение воспалительных заболеваний органов мочеполовой системы
Для лечения воспалительных заболеваний органов мочеполовой системы инфекционной природы врач, как правило, назначает курс антибиотиков. Обычно симптомы ослабевают в первые дни после начала терапии.
Кроме того, могут потребоваться противогрибковые средства, иногда эффективно сочетание нескольких препаратов или комбинация антибиотиков и гормонов.
Лечение синдрома гиперактивного мочевого пузыря при неврологических нарушениях
Лечение синдрома гиперактивного мочевого пузыря заключается в назначении специальной медикаментозной терапии.
Способы облегчения симптомов:
- упражнения для укрепления мышц тазового дна,
- ограничение потребления жидкости,
- когнитивно-поведенческая терапия.
В тяжёлых случаях проводят оперативное лечение.
Лечение патологий простаты
Простатит
Для лечения острого приступа простатита назначают курс антибиотиков. Терапия хронического простатита включает обезболивающие препараты, альфа-адреноблокаторы и слабительные средства.
Доброкачественная гиперплазия простаты
При лёгких симптомах лечение не назначают — используют выжидательную тактику с ежегодными проверками. При более серьёзных проявлениях врач может назначить лекарственные препараты. При значительном увеличении простаты в размере требуется хирургическая операция.
Рак простаты
Выбор подходящего лечения рака простаты зависит от характера опухоли, а также возраста и состояния здоровья пациента.
Пациенты с локализованным раком простаты и очень низким риском прогрессирования болезни находятся под активным наблюдением.
В некоторых случаях врач может рекомендовать операцию — радикальную простатэктомию, то есть удаление предстательной железы. Для лечения также применяют лучевую и лекарственную терапию.
Лечение гинекологических патологий
При гинекологических заболеваниях врач может назначить лекарственную терапию с применением антибиотиков, гормональных и противовоспалительных препаратов. Может быть рекомендовано оперативное лечение.
Лечение рака мочевого пузыря
Главным методом лечения рака мочевого пузыря считается оперативное вмешательство. Кроме того, используют и другие методы: химиотерапию и лучевую терапию.
Частые вопросы
врач-эксперт







