Идиопатический лёгочный фиброз (альвеолит лёгких)
Что такое идиопатический лёгочный фиброз
Идиопатический лёгочный фиброз (ИЛФ, идиопатический фиброзирующий альвеолит) — это хроническое заболевание, при котором альвеолы лёгких разрушаются, а на их месте появляется соединительная ткань.
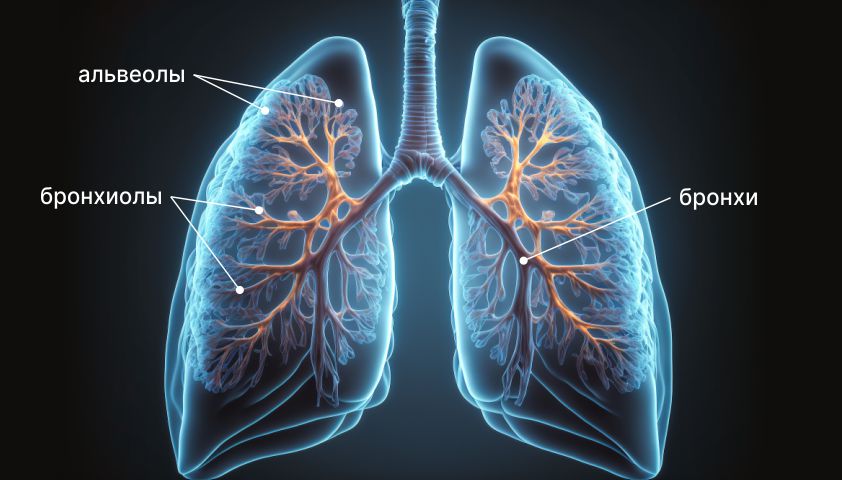
Альвеолы — крошечные пузырьки, расположенные на концах бронхиол и оплетённые густой сетью капилляров, через которые происходит газообмен
В норме альвеолы поддерживают газообмен в организме — насыщают кровь кислородом и выводят из неё углекислый газ. Однако при идиопатическом лёгочном фиброзе альвеолы по ряду причин начинают разрушаться.
Иммунная система пытается спасти ситуацию и направляет к альвеолам своего рода «пластыри» — фибробласты. Это клетки, которые синтезируют волокна соединительной ткани.
Постепенно фибробластов в лёгких становится всё больше и больше. Они вырабатывают достаточно много соединительной ткани и со временем та начинает вытеснять здоровую ткань альвеол.
В результате альвеолы больше не могут выполнять свою задачу и обеспечивать организм кислородом. От этого страдают все органы и системы без исключения.
и делаем скидки до 30%
Начните экономить прямо сейчас!
Причины идиопатического лёгочного фиброза
Идиопатический лёгочный фиброз, как правило, встречается у людей старше 50 лет — у мужчин в несколько раз чаще, чем у женщин.
В России распространённость заболевания составляет около 8–12 случаев на 100 000 человек, и эта цифра постоянно растёт. Многие исследователи связывают факт улучшения диагностики ИЛФ, в частности, с тем, что всё большее количество людей получает доступ к МСКТ — мультиспиральной компьютерной томографии. Это исследование позволяет визуализировать структуру лёгких и обнаружить очаги фиброза (разрастания соединительной ткани) в них.
Точные причины заболевания пока не установлены. Учёные выдвигают теории о наследственной природе, негативном воздействии вредных факторов (загрязнённый воздух, табачный дым, промышленная пыль), об аутоиммунном или вирусном происхождении ИЛФ. Среди возможных возбудителей болезни — герпес-вирусы, аденовирусы, вирус гепатита C.
Известны факторы, которые могут привести к развитию болезни.
Возможные факторы риска развития идиопатического лёгочного фиброза:
- курение. Значимость этого фактора возрастает у людей, курящих более 20 лет;
- регулярное вдыхание органической и неорганической пыли (металлической, древесной, каменной, растительной, животной);
- гастроэзофагеальный рефлюкс (ГЭРБ) — хроническое заболевание, при котором в пищевод забрасывается содержимое желудка и происходит его аспирация (вдыхание);
- сахарный диабет — хроническое заболевание, при котором в крови повышается уровень глюкозы;
- гипотиреоз — заболевание, при котором щитовидная железа вырабатывает недостаточно гормонов;
- генетические предпосылки.

Люди, работающие в промышленности и сельском хозяйстве, входят в группу риска по развитию идиопатического лёгочного фиброза
Симптомы идиопатического лёгочного фиброза
Как правило, первыми признаками болезни становятся одышка и сухой непродуктивный кашель. Люди жалуются на невозможность сделать глубокий вдох. Заболевание неуклонно прогрессирует, протекает с обострениями. После каждого обострения функция внешнего дыхания ухудшается. По мере прогрессирования ИЛФ одышка нарастает и в течение нескольких месяцев приковывает человека к постели, лишая его возможности выполнять любые, даже самые простые бытовые действия.
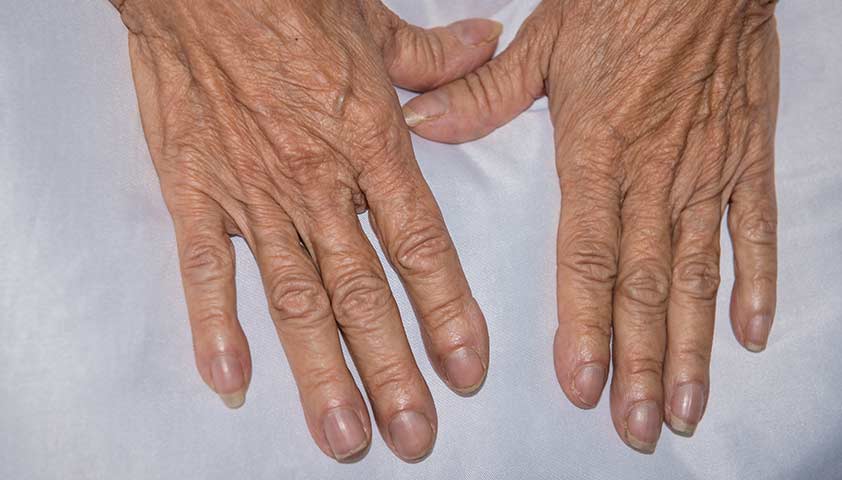
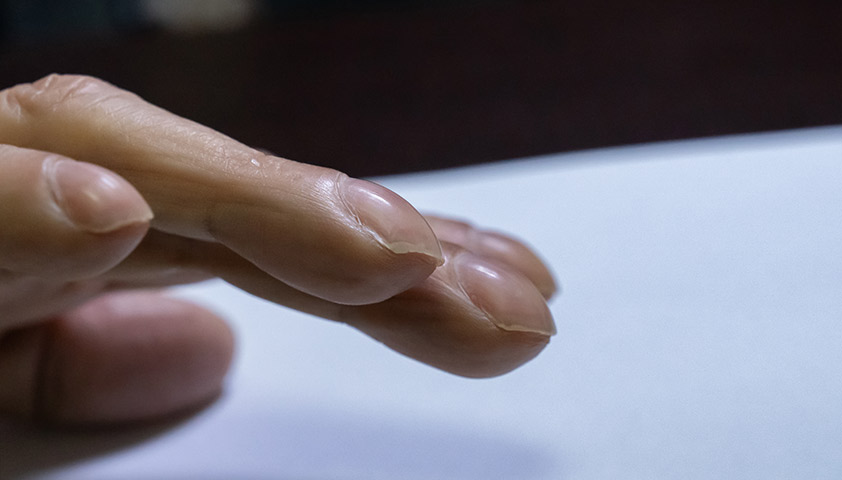
Другими симптомами идиопатического лёгочного фиброза могут быть слабость, снижение массы тела, изменение ногтевых фаланг по типу барабанных палочек, деформация ногтей в виде часовых стёкол. Всё это — проявления хронической гипоксии, то есть длительного дефицита кислорода в крови.
Примерно у трети пациентов может повышаться температура тела до 37–39 °C. Пик повышения обычно приходится на обеденное время.
Ещё один симптом ИЛФ — характерный хрустящий «целлофановый» звук, который возникает на вдохе.
По мере прогрессирования болезни у пациента появляются признаки дыхательной недостаточности и лёгочной гипертензии Лёгочная гипертензия Повышенное давление в лёгочной артерии, которое проявляется одышкой, болью в груди, непродуктивным кашлем, кровохарканьем и отёками.: одышка в покое, непереносимость физических нагрузок, отёки, тахикардия (учащённый пульс), серо-пепельный оттенок кожи, набухание шейных вен.
Виды идиопатического лёгочного фиброза
Единой классификации ИЛФ не существует. Однако по сочетанию специфических признаков можно выделить несколько разновидностей болезни.
Основные типы идиопатического лёгочного фиброза:
- подтверждённый ИЛФ (признаки типичной острой пневмонии у пациента старше 60 лет);
- вероятный ИЛФ;
- комбинация ИЛФ и эмфиземы — хронического заболевания, при котором воздушные пространства лёгких необратимо расширяются.
Осложнения идиопатического лёгочного фиброза
Идиопатический лёгочный фиброз — опасное заболевание, которое примерно в 30% случаев заканчивается летальным исходом. В среднем с момента постановки диагноза до смерти пациента проходит 2–3 года.
Основные причины смерти пациентов с подтверждённым идиопатическим лёгочным фиброзом:
- дыхательная недостаточность;
- ишемическая болезнь сердца (ИБС) — острое или хроническое заболевание, вызванное нарушением кровоснабжения сердца;
- тромбоэмболия лёгочной артерии (ТЭЛА) — закупорка лёгочной артерии тромбом;
- рак лёгкого.
У 5–15% пациентов в течение года после подтверждения диагноза возникает обострение. Основные симптомы — постоянное нарастание одышки, усиление кашля, тяжёлое нарушение газообмена.
Прогноз обострения ИЛФ неблагоприятный: 60% пациентов умирают во время госпитализации, более 90% — в течение последующих 6 месяцев.
Диагностика идиопатического лёгочного фиброза
Диагностикой и лечением идиопатического лёгочного фиброза занимается пульмонолог — специалист по заболеваниям лёгких.
На приёме врач уточняет, когда у пациента появились одышка и кашель, курит ли человек (как долго, сколько сигарет в день выкуривает). Спрашивает, были ли в семье случаи болезней лёгких, приходится ли пациенту контактировать с вредными веществами.
После опроса врач осматривает пальцы рук пациента: не деформированы ли фаланги по типу барабанных палочек, не выглядят ли ногти как стёкла часов.
Также врач обязательно прослушивает лёгкие с помощью специального прибора — стетоскопа — и проверяет содержание кислорода в крови пульсоксиметром.
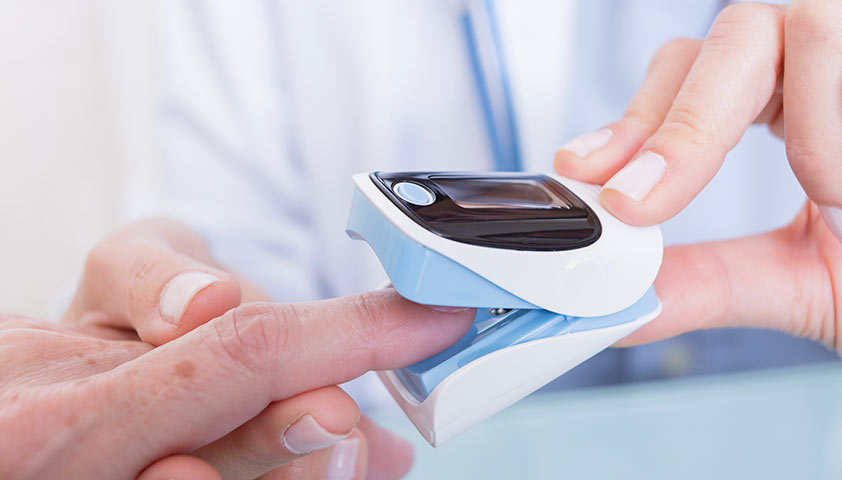
Пульсоксиметр — небольшой прибор, который надевается на палец руки и измеряет два показателя: частоту пульса и сатурацию (процент кислорода в крови)
Для оценки состояния здоровья врач может направить пациента на общий и биохимический анализы крови.
Инструментальная диагностика
Основной метод диагностики ИЛФ — мультиспиральная компьютерная томография грудной клетки высокого разрешения (МСКТ ВР).
Перед процедурой пациент ложится на кушетку, которая затем заезжает внутрь аппарата с излучателями рентгеновских лучей и принимающими датчиками. Во время исследования пациенту нужно лежать неподвижно.
Томограф для проведения МСКТ
В течение нескольких минут аппарат сканирует лёгкие, а затем строит чёткую визуальную картину.
Противопоказания к МСКТ грудной клетки:
- беременность на любом сроке;
- возраст пациента меньше 14 лет;
- психические расстройства, которые исключают способность мыслить адекватно и понимать происходящее;
- невозможность сохранять неподвижное положение (так бывает при сильных болях или гиперкинезах — непроизвольных движениях);
- вес пациента более 120 кг.
Характерный признак идиопатического лёгочного фиброза на МСКТ — «сотовое лёгкое», когда структура ткани напоминает пчелиные соты.
Ещё один метод диагностики ИЛФ — компьютерная томография (КТ) органов грудной клетки. Это исследование позволяет получить изображение лёгких, оценить их структуру, выявить изменения по типу «сотового лёгкого». Однако, в отличие от МСКТ ВР, в КТ не используют усовершенствованные системы сканирования, позволяющие не только с высокой точностью выявить изменения в лёгких, но и уточнить их характер.
В последние годы для диагностики ИЛФ рекомендована МСКТ ВР, а КТ грудной клетки с контрастированием назначается с целью выявления ТЭЛА.
Кроме того, для исключения или подтверждения диагноза пациенту могут назначить спирографию или исследование диффузионной способности лёгких.
Во время спирографии пациент садится и зажимает во рту специальный мундштук (загубник). Затем человеку необходимо дышать так, как говорит врач. Воздух проходит через мундштук и попадает на датчик, который фиксирует силу, скорость и объём воздушного потока. Затем компьютер обрабатывает полученные данные и чертит графики, дающие представление о дыхательной функции человека.
Исследование диффузионной способности лёгких по монооксиду углерода (diffusing capacity of the lungs for carbon monoxide, DLCO) показывает способность альвеол транспортировать кислород в кровь. В норме показатель DLCO должен быть не ниже 80%.
Во время процедуры на пациента надевают маску, затем просят его сделать глубокий вдох, задержать дыхание, а затем выдохнуть.
Во вдыхаемом через маску газе будет содержаться монооксид углерода. После теста врачи смогут определить разницу между вдыхаемым и выдыхаемым воздухом и таким образом рассчитают, сколько монооксида углерода проникло в кровь через альвеолы.
Если результаты инструментальных исследований не дали однозначного результата, врач может направить пациента на биопсию лёгких. Это наиболее достоверный метод диагностики ИЛФ, однако, как и у других хирургических вмешательств, у него есть противопоказания и осложнения, одно из которых — обострение болезни.
В последнее время стали появляться исследования, подтверждающие, что весьма информативным дополнением и даже альтернативой биопсии лёгочной ткани может быть бронхоальвеолярный лаваж (БАЛ).
БАЛ проводят под местной анестезией. Во время процедуры пациенту промывают лёгкие специальным нейтральным раствором, а затем специальным прибором (бронхоскопом) извлекают образцы смыва и исследуют под микроскопом.
Также вместо биопсии назначают трансбронхиальную криобиопсию лёгкого (ТБКБЛ). Это малоинвазивная процедура — образец тканей берут через небольшой прокол в грудной клетке. Все манипуляции проходят под контролем УЗИ.
Дифференциальная диагностика
При постановке диагноза следует исключить другие заболевания, которые по симптомам могут быть сходны с ИЛФ. К таким болезням относится пневмония, гранулёматоз (воспаление мелких сосудов, которое чаще всего поражает верхние дыхательные пути), саркоидоз (воспалительное заболевание, при котором в лёгких образуются плотные узелки), туберкулёз, рак лёгких.
Лечение идиопатического лёгочного фиброза
Полностью вылечить ИЛФ невозможно. Главная задача терапии — замедлить разрастание соединительной ткани в лёгких и улучшить дыхательную функцию.
Консервативная терапия
Как правило, пациентам с признаками фиброза и «сотовым лёгким» назначают препараты, которые замедляют разрастание соединительной ткани — антифибротические лекарственные средства (антифибротики).
Чаще всего с этой целью используют препараты на основе действующих веществ нинтеданиба и пирфенидона.
Нинтеданиб способствует снижению одышки, повышает переносимость физических нагрузок, замедляет прогрессирование болезни. Сходным эффектом обладает и пирфенидон.
Принимать эти лекарства пациентам с идиопатическим лёгочным фиброзом, скорее всего, придётся пожизненно.
Чтобы уменьшить риск развития воспаления лёгких, пациентам с ИЛФ также назначают глюкокортикостероиды. В некоторых случаях показана вакцинация от гриппа и пневмококковой инфекции.
Хирургическое лечение
В некоторых случаях единственной возможностью спасти жизнь пациента становится трансплантация лёгких.
Суть этой операции состоит в частичной или полной замене лёгких, поражённых болезнью, на здоровые, взятые у другого человека — донора.
Абсолютные противопоказания к трансплантации лёгких:
- злокачественные заболевания в анамнезе;
- тяжёлые заболевания других жизненно важных органов (сердца, печени, почки, центральной нервной системы);
- атеросклероз лёгких;
- нарушение свёртываемости крови;
- хроническая инфекция любой локализации;
- туберкулёз в активной фазе;
- выраженная деформация позвоночника или грудной клетки;
- ожирение 2-й или 3-й степени (индекс массы тела больше 35);
- психические расстройства;
- зависимость от алкоголя, никотина и других психоактивных веществ.
Относительные противопоказания к трансплантации лёгких:
- возраст старше 65 лет;
- ожирение 1-й степени (ИМТ 30–34,9);
- истощение (ИМТ менее 15);
- тяжёлый остеопороз;
- операции на лёгких в анамнезе;
- хронические вирусные гепатиты B или C;
- ВИЧ, СПИД.
Если противопоказаний у пациента нет, его включают в лист ожидания для донорства органов.
Прогноз идиопатического лёгочного фиброза
Прогноз заболевания неблагоприятный. В среднем с момента постановки диагноза до летального исхода проходит 2–3 года.
У части пациентов в течение года после подтверждения ИЛФ наступает обострение. Более половины госпитализированных с обострением умирают. И более 90% людей с идиопатическим лёгочным фиброзом погибают в течение примерно полугода после выписки из больницы.
После пересадки лёгких 50% пациентов живут ещё 5 лет, 25% — 10 лет.
Профилактика идиопатического лёгочного фиброза
Специфической профилактики идиопатического лёгочного фиброза не существует. Чтобы снизить риск развития заболевания, следует отказаться от курения и, если возможно, сменить профессию (относится к сотрудникам строительства, производств и ферм, на которых используются вредные химические вещества). Также важно контролировать хронические заболевания, такие как сахарный диабет и ГЭРБ (гастроэзофагеальный рефлюкс), регулярно сдавать анализы и посещать врача — терапевта, эндокринолога, гастроэнтеролога.
Источники
- Идиопатический лёгочный фиброз : клинические рекомендации / Российское респираторное общество. 2021.
- Илькович М. М. Диффузные паренхиматозные заболевания лёгких. М., 2021.
Частые вопросы
врач-эксперт