Инфекционный мононуклеоз
Что такое мононуклеоз
Мононуклеоз, он же болезнь Филатова или моноцитарная ангина, — инфекционное заболевание, которое в большинстве случаев возникает из-за заражения человека вирусом Эпштейна — Барр, относящимся к семейству герпес-вирусов (вирус герпеса 4-го типа).
В целом вирусом Эпштейна — Барр инфицированы 90–95% взрослых людей. Проникая в организм, вирус остаётся в нём на всю жизнь — избавиться от него невозможно.
Если заражение происходит в детстве, инфекция может не вызывать никаких симптомов либо они будут очень скудными, похожими на обычное ОРЗ («простуду»).
В большинстве случаев пик заболеваемости наблюдается у подростков и молодых людей от 15 до 24 лет (по другим данным — 10–18 лет). Из-за распространённости среди молодёжи и особенностей передачи возбудителя мононуклеоз даже получил название «болезнь поцелуев», хотя в целом для инфицирования совершенно не обязателен непосредственный контакт с заражённым человеком.
Взрослые люди болеют мононуклеозом значительно реже: как правило, они контактировали с инфекцией в детстве или юности и вирус в их организме уже есть.
Основные проявления инфекционного мононуклеоза — воспаление горла и миндалин (тонзиллофарингит), заложенность носа, повышение температуры тела, а также увеличение лимфоузлов, печени и селезёнки. При лабораторной диагностике отмечается изменение состава крови и повышение уровня иммунных клеток — лимфоцитов (лимфоцитоз), наряду с появлением атипичных мононуклеаров.
и делаем скидки до 30%
Начните экономить прямо сейчас!
Причины развития инфекционного мононуклеоза
Чаще всего причиной развития мононуклеоза становится вирус герпеса 4-го типа, или вирус Эпштейна — Барр (ВЭБ). Эта инфекция передаётся только от человека к человеку.
Наиболее частый возбудитель инфекционного мононуклеоза — вирус Эпштейна — Барр
Распространение патогена обычно происходит через слюну — это может быть как непосредственный контакт с заражённым, так и воздушно-капельный путь передачи. Вирус попадает в воздух при чихании, кашле, а также остаётся на вещах, например при использовании общих предметов гигиены (зубных щёток и т. п.) и посуды. Иногда для заражения достаточно попить с инфицированным из одной кружки или бутылки.
Инфекция может протекать бессимптомно, и в этом её опасность: человек может не знать, что недавно заболел и в данный момент является переносчиком вируса. Однако высокозаразным патоген не считается, потому без тесного контакта с болеющим человеком риск развития мононуклеоза остаётся невысоким.
Вирус Эпштейна — Барр не считается высокозаразным возбудителем. Без тесного контакта от людей с острой инфекцией заражаются только 5% пациентов.
Если в организм человека попадает вирус, то он становится носителем ВЭБ на всю жизнь. После инфицирования наступает инкубационный период болезни, который длится 4–6 недель: по истечении этого времени могут развиться симптомы мононуклеоза.
Примерно в этот же период человек наиболее заразен, хотя точный срок, в пределах которого инфицированный активно выделяет вирус, до сих пор неизвестен. Считается, что распространять инфекцию человек перестаёт в среднем через 6 месяцев.
Значительно реже инфекционный мононуклеоз развивается из-за другого возбудителя — вируса герпеса 5-го типа, или цитомегаловируса (ЦМВ). На него приходится, по разным данным, 5–7% случаев болезни.
Основные пути передачи ЦМВ — воздушно-капельный, контактно-бытовой и половой. Также инфицированная мать может заразить ребёнка при рождении или через грудное молоко. Часто цитомегаловирусный мононуклеоз протекает бессимптомно, но может вызывать симптомы ОРЗ (повышение температуры, недомогание, головная боль, боль в горле).
Как и ВЭБ, цитомегаловирус после заражения остаётся у человека на всю жизнь. Особенно опасно первичное инфицирование ЦМВ и его реактивация (повторная активация инфекции) для беременных — в ряде случаев она вызывает аномалии развития плода, а также может привести к различным осложнениям и даже прерыванию беременности.
Причины повторного мононуклеоза
В редких случаях, например при иммунодефицитных состояниях, мононуклеоз может перейти в хроническую форму — его симптомы будут периодически появляться, а затем снова исчезать. Поскольку заражение вирусом Эпштейна — Барр подразумевает сохранение патогена в организме, причиной хронического мононуклеоза считается не сам факт инфицирования, а состояния, связанные с нарушениями работы иммунной системы, — их и корректируют в первую очередь.
Виды инфекционного мононуклеоза
Мононуклеоз различают по течению, тяжести и присутствию осложнений (осложнённая и неосложнённая форма). По течению мононуклеоз бывает типичным, с классическими симптомами (тонзиллофарингит, увеличение лимфоузлов, печени и селезёнки, температура) и атипичным.
Атипичный мононуклеоз может протекать с преобладающими печёночными симптомами (желтухой), экзантемой (сыпью на коже), а также в стёртой или полностью бессимптомной форме.
По степени тяжести выделяют лёгкую, среднюю и тяжёлую форму мононуклеоза — их определяют по клиническим проявлениям и результатам анализов.
Симптомы инфекционного мононуклеоза
У детей заболевание может протекать бессимптомно или по типу гриппа с невыраженными симптомами. Они включают общее недомогание, головную боль, воспаление и боль в горле. Чем старше ребёнок, тем ярче становятся симптомы. У подростков инфекционный мононуклеоз обычно протекает с повышением температуры, сильной болью в горле и характерными красновато-фиолетовыми пятнами на нёбе. Также увеличиваются лимфатические узлы, преимущественно шейные, нередко наблюдается гепатоспленомегалия (одновременное увеличение печени и селезёнки). При поражении печени возможно появление временной желтухи — это связано с повышением уровня жёлчного пигмента билирубина в крови. Желтуху можно заметить по изменению цвета белков глаз и кожи — они приобретают характерный желтоватый оттенок.
Кроме того, заболевшие могут жаловаться на усталость, сильную утомляемость, боль в мышцах и суставах. Симптомы сохраняются длительно, самочувствие может нормализоваться только через 2–3 месяца после начала болезни.
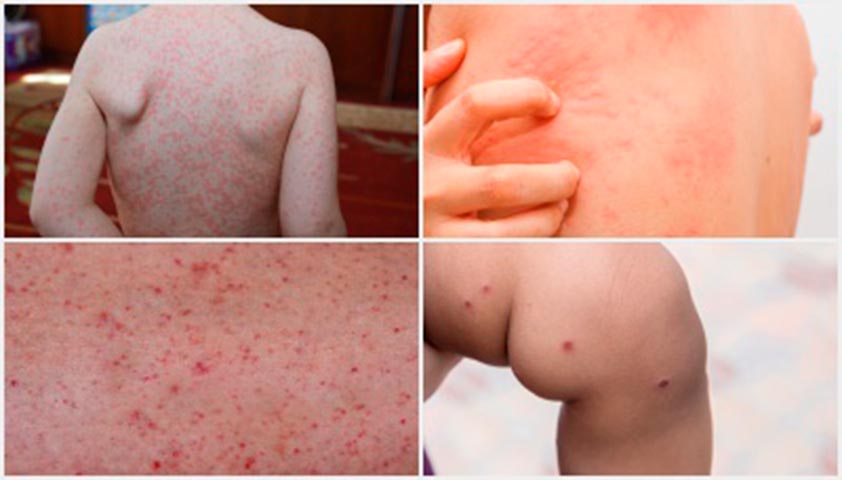
При инфекционном мононуклеозе на теле может появляться сыпь
Основные симптомы мононуклеоза:
- повышение температуры тела до 38–39 °C;
- усталость, утомляемость, общее недомогание;
- головная боль;
- боль в мышцах;
- кашель, насморк;
- воспаление слизистой оболочки горла (фарингит) и миндалин (тонзиллит);
- увеличение печени, селезёнки и лимфоузлов;
- редко — сыпь на теле и слизистых оболочках.
Осложнения инфекционного мононуклеоза
Главное осложнение, к которому может привести инфекционный мононуклеоз, — это разрыв селезёнки из-за её увеличения (спленомегалии). Дело в том, что увеличенный орган становится крайне уязвимым перед любыми травмами.
Разрыв селезёнки считается очень тяжёлым состоянием, так как приводит к массивному внутреннему кровоизлиянию.
Лечение разрыва селезёнки только хирургическое — повреждённый орган зашивают либо полностью удаляют. Без операции человек может погибнуть. Потому во время мононуклеоза, если выявлена спленомегалия, рекомендуется всячески ограничить физическую нагрузку и избегать любых возможных травм брюшной полости.
Неврологические осложнения при мононуклеозе встречаются редко, в основном при тяжёлом течении заболевания. К осложнениям относятся воспаление оболочек головного мозга (менингит) или мозгового вещества (энцефалит). Они сопровождаются сильной головной болью, нарушением сознания и координации движений, судорогами, в самых сложных случаях возможно развитие комы и смерть человека.
Кроме того, при мононуклеозе может начаться воспаление печени — гепатит. Он проявляется желтухой (кожа и белки глаз приобретают желтоватый оттенок) на фоне повышения концентрации жёлчного пигмента билирубина в крови, болью в правом подреберье, нарушением обмена веществ, общей вялостью и плохим самочувствием.
Респираторные осложнения, к которым может привести мононуклеоз, включают обструкцию (перекрытие) верхних дыхательных путей из-за отёка и увеличения шейных лимфоузлов и миндалин. Как следствие, человеку становится трудно дышать и принимать пищу.
К какому врачу обращаться при мононуклеозе
Диагностикой мононуклеоза у взрослых занимается терапевт или врач-инфекционист. У детей заболевание может диагностировать также педиатр.
Как правило, приём начинается с опроса пациента (или его родителей). Врач интересуется жалобами, симптомами и их длительностью. Также специалист может оценить состояние лимфоузлов, в том числе на шее и под нижней челюстью, осмотреть горло.
При подозрении на мононуклеоз врачи в некоторых случаях проводят пальпацию живота — она позволяет диагностировать увеличение печени и селезёнки. Подтвердить изменение их размера также позволяет ультразвуковое исследование (УЗИ) органов брюшной полости.
Лабораторная диагностика
Пациентам с подозрением на мононуклеоз назначают клинический анализ крови — он позволяет оценить количество иммунных клеток (лимфоцитов). Маркером болезни считается значительное (более 50%) увеличение их числа, а также появление аномальных (атипичных), очень больших лимфоцитов — мононуклеаров. Высокий процент мононуклеаров — один из главных маркеров инфекционного мононуклеоза. Если их более 10% от числа всех лимфоцитов, это диагностический критерий мононуклеоза.
Для оценки состояния печени врач также может назначить биохимию крови или прицельные анализы на АЛТ, АСТ, гамма-ГТ и щелочную фосфатазу — эти маркеры повышаются, например, при гепатите.
Кроме того, специалисты назначают анализы, которые позволяет выявить вирус Эпштейна — Барр в соскобе из зева, крови и моче.
Дополнительно рекомендуют сдать анализ на антитела к вирусу — по их уровню можно определить стадию болезни.
Лечение мононуклеоза
Мононуклеоз обычно проходит самостоятельно, потому терапия носит симптоматический и поддерживающий характер. Противовирусные препараты малоэффективны в отношении заболевания.
В острой фазе болезни врач может назначить жаропонижающие, противовоспалительные препараты. Для лечения фарингита могут применяться различные антисептические растворы, а также спреи для обработки слизистой оболочки ротоглотки.
Рекомендуется постельный режим, правильное питание, противопоказаны физические нагрузки — особенно при увеличении селезёнки, так как любое перенапряжение или травма брюшной полости может стать причиной разрыва органа.
При обструкции (перекрытии) верхних дыхательных путей могут быть назначены глюкокортикостероидные препараты — они быстро устраняют отёк, но применяются только в крайнем случае.
Кроме того, при присоединении вторичной бактериальной инфекции (например, при развитии лакунарной или некротической ангины, пневмонии) назначают антибиотики.
Профилактика и прогноз
Обычно заболевание проходит самостоятельно, поэтому прогноз, как правило, благоприятный. Однако в случае развития осложнений он меняется и зависит от тяжести состояния пациента.
Продолжительность симптомов мононуклеоза в той или иной степени варьируется от нескольких недель до 2–3 месяцев. В целом вести привычный образ жизни можно уже после нормализации температуры тела и при условии, что печень и селезёнка вернулись к своим естественным размерам.
Избежать заражения вирусом Эпштейна — Барр практически невозможно: рано или поздно с ним сталкивается большинство людей. Специфической вакцины, которая могла бы предотвратить развитие мононуклеоза, также не разработано.
Источники
- Соломай Т. В., Семененко Т. А., Филатов Н. Н. и др. Реактивация инфекции, вызванной вирусом Эпштейна — Барр (Herpesviridae: Lymphocryptovirus, HHV-4), на фоне COVID-19: эпидемиологические особенности // Вопросы вирусологии. 2021. № 66(2). С. 152–161.
- Kaye K. M. Инфекционный мононуклеоз (мононуклеоз) / Справочник MSD. 2021.
Частые вопросы
Поскольку заражение вирусом Эпштейна — Барр подразумевает сохранение патогена в организме, причиной хронического мононуклеоза считается не сам факт инфицирования, а состояния, связанные с нарушениями работы иммунной системы, — их и корректируют в первую очередь.
врач-эксперт







