Постгерпетическая невралгия
и делаем скидки до 30%
Начните экономить прямо сейчас!
Что такое постгерпетическая невралгия
Постгерпетическая невралгия (ПГН) — осложнение, которое развивается у 10–20% людей, перенёсших опоясывающий герпес (заболевание, вызванное реактивацией вируса герпеса 3-го типа). Как правило, возбудитель попадает в организм человека в детстве или юности, вызывая ветрянку. После того как острые проявления болезни проходят, вирус не удаляется из организма, а «засыпает», то есть переходит в латентное состояние. В таком виде он хранится в узлах нервных клеток (ганглиях), расположенных вдоль спинного мозга, или в полостях черепа.
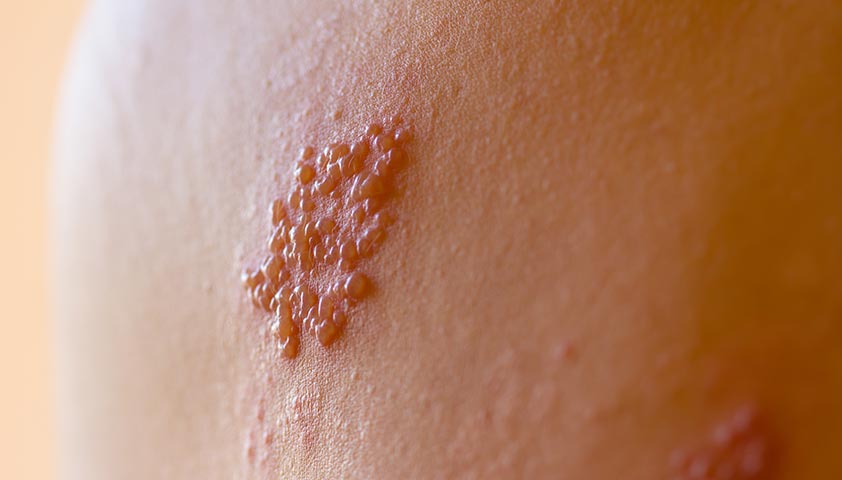
Долгие годы вирусные частицы никак себя не проявляют: они не размножаются, не повреждают клетки организма и не провоцируют иммунный ответ. Однако при снижении иммунитета или возникновении некоторых других факторов вирус реактивируется и развивается другое заболевание, вызванное тем же возбудителем, — опоясывающий герпес. Заболевание названо так из-за характерного распределения сыпи в виде пояса вокруг туловища или лица. Оно начинается с покалывания, зуда и боли в коже, за которым следует появление красной сыпи, быстро превращающейся в группы маленьких, наполненных жидкостью пузырьков.
Обычно проявления болезни проходят самостоятельно в течение нескольких недель, однако у некоторых пациентов может развиться осложнение — постгерпетическая невралгия.
В основном она возникает у людей старше 50 лет и может длиться от нескольких недель до нескольких месяцев, а в некоторых случаях — годы. Боль от ПГН может быть настолько сильной, что нарушает привычный образ жизни человека: ему становится сложно обслуживать себя самостоятельно, а из-за постоянного дискомфорта нередко появляется депрессия.
Факторы хронизации болевого синдрома после опоясывающего герпеса:
- пожилой возраст;
- женский пол;
- длительный болевой продромальный период;
- массивные высыпания;
- высокая интенсивность боли в остром периоде;
- выраженный невропатический компонент боли в остром периоде.
В Международной классификации болезней 10-го пересмотра (МКБ-10) постгерпетическая невралгия обозначена кодом B02.2. Он объединяет заболевания, вызванные вирусом герпеса 3-го типа, протекающие с неврологическими осложнениями. Неврологи кодируют постгерпетические поражения в рубриках с буквенным обозначением G, например G53.0 — «Постгерпетический ганглионит узла коленца лицевого нерва».
Развитие постгерпетической невралгии
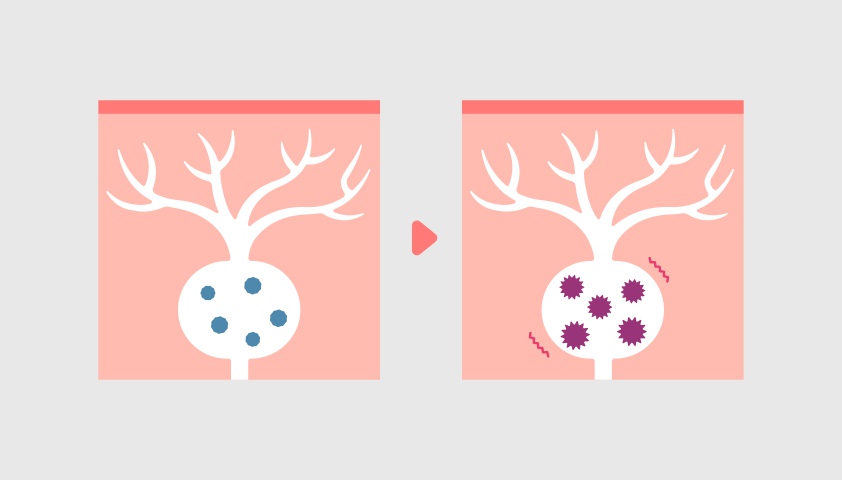
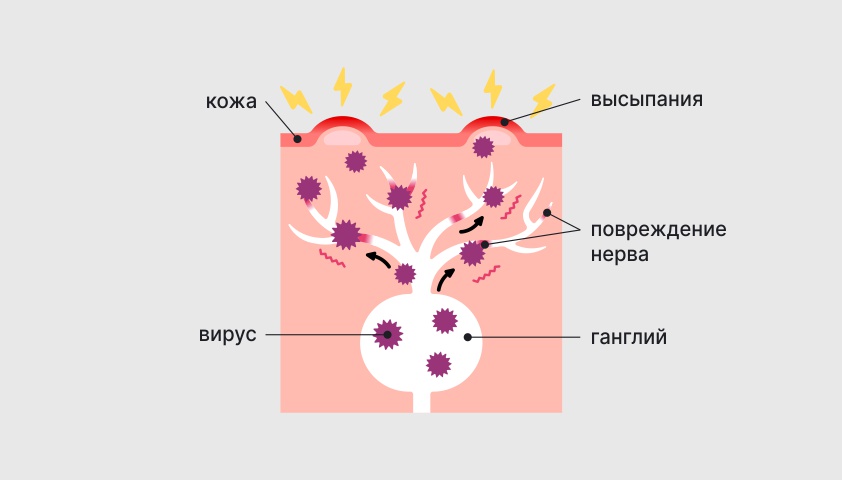
Постгерпетическая невралгия развивается из-за разрушения нервных волокон, которое происходит при повторной активации вируса герпеса 3-го типа. Она может возникнуть на фоне снижения иммунитета или под воздействием других факторов.
При этом нарушается работа нервов. К примеру, если в норме они проводят болевые сигналы, то в результате повреждения миелиновой оболочки нерва импульсы рассеиваются. Мозг получает гораздо больше импульсов, а человек испытывает боль острее.
Также затронутые инфекционным воспалением нервы могут неправильно интерпретировать сигналы от кожи, превращая обычные ощущения в болезненные. Человек при этом испытывает сильнейший дискомфорт даже от незначительного стимула, например лёгкого прикосновения или дуновения ветра.
Всё это приводит к сильной невропатической болиНевропатическая больБоль, возникающая не из-за внешнего воздействия, а по причине искажения передачи нервных импульсов., которая сохраняется даже после того, как кожные проявления опоясывающего герпеса исчезают.
Причины постгерпетической невралгии
Постгерпетическая невралгия может возникать по нескольким причинам. Одна из наиболее распространённых — отсутствие своевременного лечения опоясывающего герпеса.
На степень разрушения нервных клеток, а значит, и на вероятность развития постгерпетического осложнения в значительной степени влияет выраженность воспалительного процесса, сопровождающего опоясывающий герпес, а также его продолжительность. Если вовремя обратиться к врачу и начать лечение противовирусными и противовоспалительными препаратами, вероятность того, что нервные стволы серьёзно пострадают, ниже.
Риск ПГН значительно возрастает с возрастом. Особенно уязвимы для невралгии пациенты старше 50–60 лет. Это связано с естественным ухудшением работы иммунной системы и способности тканей восстанавливаться.
Влияние оказывают и особенности течения опоясывающего герпеса. Если в начале болезни боль возникла перед высыпаниями, развитие постгерпетической невралгии более вероятно. Другие признаки того, что боль примет хронический характер, — обильные высыпания, высокая интенсивность боли в остром периоде. Однако низкая интенсивность боли в острой фазе опоясывающего герпеса не гарантирует, что впоследствии не разовьётся постгерпетическая невралгия.
Некоторые хронические заболевания, в том числе сахарный диабет, а также иммунодефицитные состояния увеличивают риск развития постгерпетической невралгии.
Факторы риска постгерпетической невралгии:
- возраст старше 50 лет;
- ослабленная иммунная система, например из-за ВИЧ-инфекции, приёма иммуносупрессивных препаратов;
- некоторые хронические заболевания, например сахарный диабет;
- тяжёлое течение опоясывающего герпеса с обильными и болезненными высыпаниями;
- отсутствие своевременного и адекватного лечения опоясывающего герпеса.
Симптомы постгерпетической невралгии
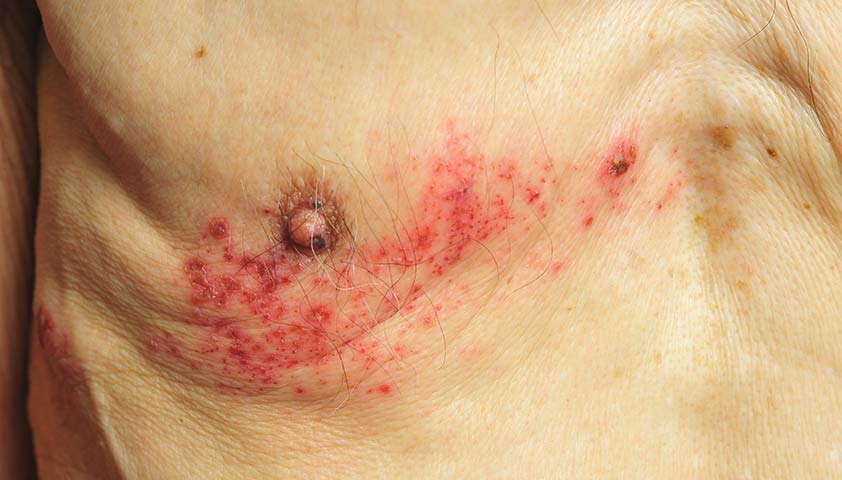
Наиболее характерный симптом постгерпетической невралгии — длительная, часто интенсивная боль в месте, где были высыпания опоясывающего герпеса. Она может сохраняться месяцами или даже годами после исчезновения сыпи.
Боль может быть острой, жгучей, стреляющей, колющей или похожей на электрические разряды. В некоторых случаях она постоянная, тупая и ноющая. В области повреждённых нервных волокон может возникать ощущение покалывания, жжения или зуда.

Пациенты с постгерпетической невралгией отмечают дискомфорт от лёгких прикосновений — боль может вызывать даже ношение одежды
Иногда, помимо болевого синдрома, возникают видимые проявления: меняется цвет кожи в области повреждения нервных волокон, появляется сухость или потливость, перестают расти волосы. Как правило, это происходит, если поражённый опоясывающим герпесом нервный ствол содержит вегетативные волокна. Они отвечают за регулирование непроизвольных функций организма, таких как кровообращение, потоотделение или работа внутренних органов. Нарушение вегетативной иннервации может ухудшить кровообращение и, как следствие, питание кожи на повреждённом участке или задеть волосяные фолликулы.
Виды постгерпетической невралгии
Постгерпетическую невралгию классифицируют по локализации, выраженности симптомов, характеру течения.
По выраженности:
- лёгкая: боль незначительно влияет на повседневные дела и быстро купируется;
- умеренная: боль выраженная, но поддаётся лечению;
- тяжёлая: боль интенсивная, значительно снижает качество жизни и требует комплексного лечения.
По локализации:
- затрагивающая тройничный нерв (симптомы появляются на лице, нередко включая челюсть и область вокруг глаз);
- затрагивающая спинномозговые корешки (боль может простираться горизонтальной линией от спины к грудной клетке).
По характеру течения:
- хроническая постоянная — боль продолжительная, без значительного облегчения;
- хроническая рецидивирующая — боль периодическая, сменяется фазами ремиссии.
Диагностика. К какому врачу обращаться
При подозрении на постгерпетическую невралгию следует посетить невролога. Специалист проведёт первичный осмотр, изучит анамнез и оценит общее состояние здоровья, исключит заболевания со сходными симптомами, например сосудистые или мышечные боли, ревматоидный артрит.
Диагноз «постгерпетическая невралгия» чаще всего ставится на основе клинической картины и анамнеза, но при необходимости врач может назначить лабораторные и инструментальные исследования.
Инструментальная диагностика постгерпетической невралгии
Инструментальные методы диагностики при подозрении на постгерпетическую невралгию обычно используются для дифференциальной диагностики с прочими заболеваниями и оценки степени повреждения нервных структур.
Магнитно-резонансную томографию (МРТ) применяют, чтобы получить подробные изображения головного и спинного мозга — они позволяют исключить другие причины боли, например вызванные опухолью или грыжей межпозвонкового диска.
Электронейромиография (ЭМГ) позволяет оценить работу нервов и мышц, определить степень разрушения нервных волокон.
Оценить состояние мягких тканей и исключить заболевания сосудов и мышц, которые могут вызывать похожие симптомы, позволяет ультразвуковое исследование (УЗИ).
Лабораторная диагностика постгерпетической невралгии
Анализы назначают, чтобы различить ПГН с другими заболеваниями с похожими симптомами и оценить состояние здоровья пациента. К примеру, общий анализ крови позволяет выявить признаки инфекции или воспаления, а биохимический — проверить работу внутренних органов, включая почки и печень.
Чтобы исключить воспалительные заболевания центральной нервной системы, может потребоваться люмбальная пункция. Для этого исследования врач вводит в нижнюю часть спины тонкую длинную иглу, захватывает небольшое количество спинномозговой жидкости и отправляет материал в лабораторию.
Лечение постгерпетической невралгии
Главная цель терапии при постгерпетической невралгии — снизить интенсивность боли. Привычные обезболивающие средства при невропатической боли, как правило, не дают значимого результата — ими можно добиться только краткосрочного облегчения. Чаще назначают противосудорожные препараты, антидепрессанты, опиоидные анальгетики и местные обезболивающие средства.
Противосудорожные препараты стабилизируют электрическую активность нервных клеток, тем самым уменьшая болевые сигналы, отправляемые в мозг. Они эффективно справляются с невропатической болью, но могут вызывать сонливость, головокружение и поражения печени, поэтому подходят не всем пациентам.
Антидепрессанты влияют на нейротрансмиттеры — вещества, которые участвуют в передаче болевых сигналов, тем самым снижая боль. Такие препараты также стоит принимать с осторожностью: они могут вызывать сонливость, набор веса и другие побочные эффекты.
Если другие методы лечения не приносят результата, врач может назначить опиоидные анальгетики, например морфин. Они воздействуют напрямую на рецепторы в мозге и эффективно справляются с болью, однако способны вызывать зависимость и другие побочные эффекты, поэтому принимать их следует строго под контролем врача. В нашей стране опиоидные анальгетики при ПГН назначаются крайне редко.
В качестве дополнительных способов уменьшить боль врач может рекомендовать местные анестетики в форме пластырей или кремов, содержащих лидокаин или капсаицин. Они наносятся непосредственно на болезненный участок и приносят временное облегчение, блокируя нервные сигналы и снижая их интенсивность.
В некоторых случаях назначают инъекции стероидных препаратов. Они эффективно уменьшают воспаление и подавляют избыточную активность иммунной системы. Стероидные средства вводятся непосредственно в область повреждённых нервов или ганглиев и быстро приносят облегчение, однако не борются с причиной боли.
Если все эти способы лечения не приводят к уменьшению боли до приемлемого уровня, пациента направляют к нейрохирургу. При ПГН могут применяться нейрохирургические вмешательства, от малоинвазивных (стимуляция спинного мозга, периферических нервов или спинномозговых ганглиев, введение препаратов напрямую в спинномозговой канал) до более сложных манипуляций (разрушение зоны входа задних корешков, кордотомия, стимуляция моторной коры, гамма-нож при поражении тройничного нерва, нуклеотомия). Как правило, такие методы приносят значительное облегчение пациентам, у которых консервативная терапия не принесла желаемого результата.
Осложнения постгерпетической невралгии
Постгерпетическая невралгия — сама по себе осложнение, возникающее на фоне опоясывающего герпеса. Она развивается самостоятельно или в комплексе с другими симптомами. Например, высыпания опоясывающего герпеса могут инфицироваться бактериями, в этом случае, помимо сильной невропатической боли, человек испытывает зуд и боль в области воспалённых участков кожи. Если заболевание затрагивает лицевой нерв, оно может вызвать двигательные нарушения, при вовлечении первой ветви тройничного нерва может развиваться офтальмологический опоясывающий герпес с воспалением конъюнктивы, склеры, роговицы, век. В редких случаях опоясывающий герпес приводит к развитию менингита или энцефалитаЭнцефалитВоспаление тканей головного мозга..
Из-за того что течение постгерпетической невралгии длительное (оно может продолжаться на протяжении нескольких месяцев и даже лет), заболевание способно вызвать ряд психических нарушений, в том числе раздражительность и депрессию.
Прогноз постгерпетической невралгии
То, как долго будет сохраняться постгерпетическая невралгия, зависит от состояния иммунитета и особенностей течения опоясывающего герпеса. У большинства людей боль со временем уменьшается и проходит полностью в течение 1–3 месяцев после заживления сыпи. Однако примерно у 20% пациентов боль сохраняется более 1 года. Особенно часто она хронизируется у пожилых и людей с ослабленным иммунитетом.
Профилактика постгерпетической невралгии
В основе профилактики постгерпетической невралгии лежит раннее начало терапии опоясывающего герпеса. Чем скорее человек обратится к врачу и начнёт лечение, тем меньше вероятность, что болезнь будет протекать в тяжёлой форме и повредит нервные клетки.
Чтобы помочь организму справиться с инфекцией с наименьшими последствиями, рекомендуется укреплять иммунитет, придерживаясь принципов здорового образа жизни. Для этого важно получать достаточное количество питательных веществ для поддержания иммунной функции и укрепления клеток всего организма, достаточно спать, регулярно заниматься физкультурой.
В некоторых странах активно применяется вакцинация против опоясывающего герпеса. Она показана всем людям старше 50 лет, а также пациентам с иммунодефицитными заболеваниями по достижении 19 лет. В России такой метод профилактики также может использоваться по назначению врача.
Источики
- Методические рекомендации по диагностике и лечению невропатической боли / под ред. Н. Н. Яхно. Российская межрегиональная общественная организация «Общество по изучению боли». 2008.
- Степанченко О А., Шаров М. Н., Максимова М. Ю. и др. Современные подходы к терапии постгерпетической невралгии тройничного нерва // Consilium Medicum. 2013. № 15(2). С. 16–18.
- Шаров М. Н., Рачин А. П., Фищенко О. Н. и др. Постгерпетические тригеминальные невралгии в общеклинической практике: подходы к диагностике, терапии и медицинской реабилитации // РМЖ. 2015. № 16. С. 961–964
- Камчатнов П. Р., Евзельман М. А., Чугунов А. В. Постгерпетическая тригеминальная невралгия — возможности предупреждения и лечения // РМЖ. 2014. № 6. С. 454.
Частые вопросы
врач-эксперт