Ревматоидный артрит

и делаем скидки до 30%
Начните экономить прямо сейчас!
Ревматоидный артрит: общие сведения
Ревматоидный артрит — хроническое аутоиммунное заболевание, при котором иммунная система воспринимает собственные ткани организма как чужеродные и атакует их. В первую очередь страдают суставы, но процесс может распространяться и на другие органы: сосуды, лёгкие, сердце.
Заболевание встречается у женщин примерно в 2–3 раза чаще, чем у мужчин. Обычно первые признаки болезни возникают в возрасте 30–60 лет, но у некоторых людей могут появляться и раньше.
Протекает ревматоидный артрит у всех по-разному: у кого-то симптомы нарастают медленно, в течение месяцев или лет, у кого-то — намного быстрее. Возможны периоды обострений и ремиссий, но без лечения воспаление прогрессирует и может привести к опасным последствиям.
Механизм развития ревматоидного артрита
В основе ревматоидного артрита лежит аутоиммунная реакция. В норме иммунная система верно распознаёт и уничтожает чужеродные агенты — бактерии, вирусы, мутировавшие клетки. При аутоиммунном процессе этот механизм даёт сбой: иммунные клетки начинают воспринимать собственные ткани как враждебные и атаковать их.
Болезнь начинается с воспаления синовиальной оболочки — тонкой ткани внутри сустава, которая производит специальную жидкость для смазки и питания хряща. Преимущественно поражаются мелкие суставы кистей и стоп.
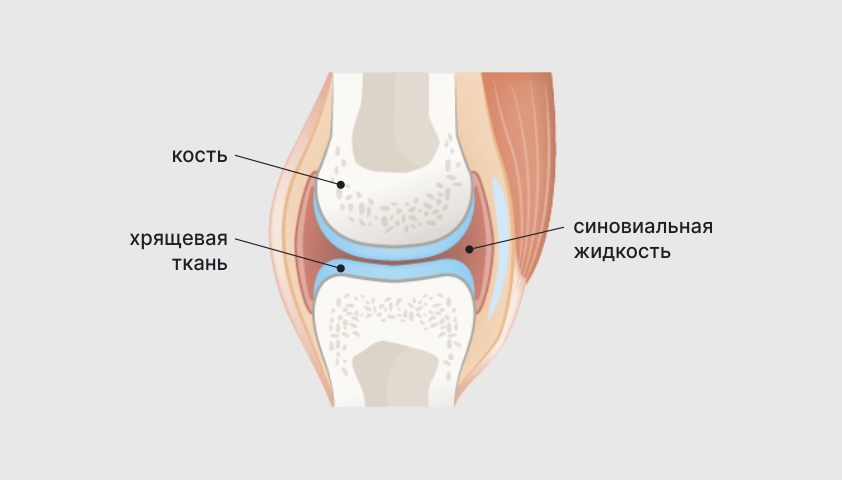
Строение сустава
Из-за длительного воспаления синовиальная оболочка насыщается иммунными клетками, их ферментами и продуктами распада (токсинами), утолщается и превращается в агрессивную ткань — паннус, разрушающую кость, на которой находится. Синовиальная жидкость при этом вырабатывается в избытке и становится вязкой, что усиливает отёк и боль.
Этот процесс развивается постепенно и довольно медленно. Сначала ухудшается работа сустава: появляется скованность и боль, ограничивается подвижность. Затем формируются изменения в тканях: сужается суставная щель (расстояние между двумя костями, которые соединены суставом), кости начинают разрушаться и деформироваться.
Без лечения изменения в суставах становятся необратимыми.
Суставы — основная мишень ревматоидного артрита, но не единственная. Воспалительные вещества распространяются по всему организму с кровью и со временем начинают повреждать и ткани других органов.
Причины и факторы риска ревматоидного артрита
Учёные до сих пор точно не выяснили, почему развивается ревматоидный артрит. Считается, что он возникает при сочетании нескольких факторов: генетической предрасположенности и внешних триггеров.
У людей с ревматоидным артритом чаще встречаются определённые нарушения в генах комплекса HLA — именно они отвечают за распознавание чужеродных веществ и способствуют активизации иммунной защиты. При поломках в этих генах чаще возникают аутоиммунные реакции, в том числе ревматоидный артрит. Однако сам факт имеющейся генетической предрасположенности не говорит о том, что болезнь обязательно начнётся.
Как правило, заболевание возникает под воздействием триггеров — внешних или внутренних факторов, которые у генетически предрасположенных людей провоцируют сбой в иммунной системе и атаку иммунитета на собственные ткани суставов.
Факторы риска ревматоидного артрита:
- курение — способствует видоизменению белков в тканях, из-за чего иммунитет начинает активнее их атаковать;
- инфекции — некоторые вирусы и бактерии могут запускать аутоиммунные реакции;
- гормональные колебания — заболеваемость ревматоидным артритом выше у женщин, особенно в период беременности или менопаузы;
- длительный или сильный стресс — негативно влияет на работу иммунной системы, провоцирует и усиливает воспалительные процессы;
- неблагоприятная экологическая обстановка — загрязнение воздуха, воды и почвы токсинами повышает риск аутоиммунных сбоев;
- работа на вредном производстве — длительное взаимодействие с химикатами, тяжёлыми металлами и другими веществами провоцирует воспаление и может стать триггером для аутоиммунной реакции.
Курение повышает риск ревматоидного артрита в 2–4 раза.
Симптомы ревматоидного артрита
Ревматоидный артрит развивается постепенно, и его симптомы нарастают не сразу. Сначала они могут быть неспецифичными — человек чувствует слабость, дискомфорт в суставах. Такие признаки обычно списывают на общую физическую усталость, а не на болезнь.
Ранние признаки ревматоидного артрита:
- скованность в суставах по утрам, после пробуждения;
- небольшая припухлость суставов;
- слабость в руках из-за скованности — трудно удерживать предметы;
- быстрая утомляемость без очевидной причины;
- периодическая ноющая боль в суставах;
- признаки системного воспаления — небольшое повышение температуры тела, снижение аппетита.
Чаще всего заболевание начинается с мелких суставов кистей и стоп.
На раннем этапе болезнь лучше всего поддаётся лечению, но редко диагностируется: из-за нехарактерных симптомов люди не спешат обращаться к врачу.
Со временем клиническая картина становится более выраженной: появляется отёк, болезненность, ограничение подвижности суставов. На этой стадии без лечения суставы уже начинают разрушаться необратимо.
Признаки прогрессирующего ревматоидного артрита:
- выраженный отёк и покраснение суставов, особенно пальцев рук и ног;
- сильная боль при движении и в покое, усиливающаяся ночью;
- утренняя скованность в течение 1–2 часов — сложно разгибать и сжимать пальцы;
- деформации суставов, их заметное увеличение;
- симметричное повреждение — одновременно воспаляются одинаковые суставы с правой и левой стороны;
- боль не только в пальцах, но и в более крупных суставах — коленях, локтях, плечах;
- системные проявления — повышение температуры тела, потеря веса, слабость;
- повреждение других органов — сердца, лёгких, глаз.

Боль и скованность при ревматоидном артрите усиливаются в покое, особенно утром, и уменьшаются после «разработки» суставов
Какие суставы страдают первыми
При ревматоидном артрите сначала страдают мелкие суставы, расположенные в фалангах пальцев, кистях, стопах. При этом воспаление обычно возникает симметрично. Например, если начинает болеть правая кисть, то вскоре то же самое происходит и с левой.
По мере прогрессирования заболевания воспаление может распространяться на более крупные суставы: коленные, локтевые, плечевые, голеностопные.

В тяжёлых случаях человек теряет способность выполнять привычные действия
Каковы внесуставные проявления ревматоидного артрита
Ревматоидный артрит — системное заболевание, оно затрагивает не только суставы, но и другие ткани и органы. Обычно это происходит при длительном и активном течении болезни, неэффективном лечении или его отсутствии.
Системные проявления ревматоидного артрита:
- ревматоидные узелки — плотные образования под кожей, чаще в области локтей;
- повреждение тканей лёгких — воспаление плевры, развитие фиброза (замена функциональной ткани рубцовой);
- повреждение сосудов, нарушение кровоснабжения тканей;
- анемия — недостаточное снабжение тканей кислородом;
- сухость слизистых оболочек глаз и ротовой полости;
- воспаление оболочек сердца, повышение риска сердечно-сосудистых осложнений.
Диагностика ревматоидного артрита
Задача диагностики — выявить характерные признаки ревматоидного артрита и исключить другие заболевания суставов. Очень важно поставить корректный диагноз, потому что симптомы (боль, припухлость суставов) могут быть вызваны разными причинами. А ревматоидный артрит требует специфического лечения и наблюдения.
Какой врач лечит ревматоидный артрит
При подозрении на ревматоидный артрит следует обратиться к терапевту или травматологу. Врач проведёт осмотр, проанализирует жалобы и симптомы.
Если подозрение на ревматоидный артрит подтвердится, направит к ревматологу — специалисту по воспалительным и аутоиммунным заболеваниям суставов и соединительной ткани.
Когда нужно обратиться к врачу
К врачу стоит обратиться при первом же подозрении на ревматоидный или другие формы артрита — даже если боль кажется терпимой, быстро проходит и не доставляет сильного дискомфорта. Это объясняется тем, что именно на ранних стадиях заболевания лучше всего поддаются лечению. Если же болезнь запустить, она может привести к тяжёлым осложнениям и даже инвалидности.
Чем раньше начать лечение, тем легче и эффективнее оно будет.
Повод обратиться к врачу:
- утренняя скованность длится более 30 минут;
- наблюдается припухлость суставов;
- боль ощущается сразу в нескольких суставах;
- поражение суставов симметричное;
- симптомы сохраняются несколько дней;
- наряду с суставными симптомами появляется общая слабость, длительное недомогание.
Как проходит осмотр
На приёме врач осматривает пациента. Он оценивает количество болезненных и припухших суставов, их подвижность, возможную деформацию.
Спрашивает о симптомах: есть ли утренняя скованность, дискомфорт сразу после просыпания, насколько интенсивна боль.
Чтобы уточнить диагноз, врач назначает анализы крови и инструментальные исследования.
Какие анализы нужны
Лабораторные исследования позволяют подтвердить воспаление и выявить аутоиммунный характер заболевания. Как правило, определяют ревматоидный фактор (антитела, которые часто обнаруживаются при ревматоидном артрите), С-реактивный белок и скорость оседания эритроцитов (маркеры воспаления), а также смотрят результаты общего анализа крови.
Эти исследования — лабораторный диагностический минимум, часто нужна расширенная диагностика. Например, если есть типичные для ревматоидного артрита симптомы, но результат по анализу на ревматоидный фактор отрицательный, проводят исследование на антитела к циклическому цитруллинированному пептиду.
Помимо этого, врач может назначить развёрнутую диагностику антифосфолипидного синдрома, исследование синовиальной жидкости и другие анализы.
Какие инструментальные исследования назначают
Инструментальные методы помогают увидеть изменения в суставах и оценить степень повреждения тканей.
Инструментальные исследования, которые чаще всего назначают:
- рентгенография: показывает сужение суставной щели, разрушение костной ткани;
- ультразвуковое исследование (УЗИ) суставов: позволяет выявить воспаление мягких тканей и скопление жидкости;
- магнитно-резонансная томография (МРТ): обнаруживает ранние изменения в суставах и околосуставных тканях, которые ещё не видны на рентгенографии.
-
УЗИ сустававт, 12 мая1 500 ₽
-
УЗИ 2-х суставоввт, 12 мая2 000 ₽
Лечение ревматоидного артрита
Лечение при ревматоидном артрите длительное, часто пожизненное. Его цель — добиться ремиссии и полностью остановить или существенно уменьшить воспаление и разрушение суставов. Если начать терапию на ранних этапах, болезнь обычно удаётся полностью взять под контроль.
Медикаментозная терапия
Основу лечения составляют лекарства, которые уменьшают избыточную реакцию иммунной системы и воспаление, помогая остановить разрушение суставов. Такие лекарства называют базисными противовоспалительными препаратами — БПВП.
Конкретное средство и дозировку врач подбирает индивидуально и регулярно корректирует по результатам наблюдения.
Действие базисных препаратов наступает не сразу — обычно от начала применения до первых значимых результатов (заметное снижение воспаления, боли и отёка) проходит от 1 до 3 месяцев.
Если в течение 3 месяцев эффект от лечения не наступает или оказывается недостаточным, дополнительно назначают биологические или таргетные препараты — «умные» лекарства, которые точечно блокируют конкретные вещества, запускающие воспаление, или останавливают сигналы внутри иммунных клеток.
В качестве поддерживающей терапии, чтобы уменьшить боль и облегчить течение болезни, врач может назначать короткими курсами нестероидные противовоспалительные средства — НПВС (ибупрофен, диклофенак), а также препараты с более мощным противовоспалительным действием — глюкокортикоиды (преднизолон). Они помогают уменьшить отёк и боль и дождаться, пока подействуют базисные препараты.
Длительно и бесконтрольно принимать противовоспалительные препараты нельзя — со временем они могут вызвать ряд побочных эффектов: язву желудка, повышенние давления, ухудшение иммунитета, остеопороз.
Физиотерапия и лечебная физкультура
Лечебная физкультура (ЛФК) — важная часть лечения ревматоидного артрита. Она помогает сохранить функцию суставов и замедлить прогрессирование болезни. Регулярные упражнения улучшают кровообращение в тканях и укрепляют мышцы, которые поддерживают сустав. Без нагрузки хрящ хуже снабжается кровью и получает меньше питания, а симптомы усиливаются: быстрее нарастает скованность, снижается подвижность.

При ревматоидном артрите суставам вредны две крайности: перегрузка и нехватка движения
Однако нельзя тренироваться бесконтрольно: важно подбирать упражнения, которые подходят при повреждении суставов и не способствуют их дальнейшей травматизации и износу. Такие комплексы должен назначать врач или инструктор ЛФК.
Лучше всего подходят щадящие виды активности: плавание, упражнения в воде, спокойная ходьба, пилатес. В период обострения нагрузку уменьшают, но полностью движение не исключают.
Чтобы научить пациента способам выполнять повседневные действия с меньшей нагрузкой на больные суставы, проводят эрготерапию. Специалист показывает, как правильно держать предметы, садиться, вставать, поднимать тяжести и выполнять работу руками, чтобы снизить боль в суставах и общую усталость. Это помогает сохранить самостоятельность, продолжать работать и вести привычный образ жизни даже при выраженном ревматоидном артрите.
Физиотерапевтические процедуры используют как вспомогательный метод при низкой активности воспалительного процесса. Они иногда помогают уменьшить боль и воспаление, улучшить подвижность суставов.
Физиотерапевтические процедуры, которые могут назначаться при ревматоидном артрите:
- магнитотерапия — улучшает кровоток, снимает отёк и боль;
- лазеротерапия — ускоряет заживление, уменьшает воспаление;
- ультразвуковой фонофорез, электрофорез — ультразвуковые волны или слабый электрический ток помогают более эффективно доставлять к поражённым тканям компоненты лечебных мазей, кремов, быстрее снять боль.
Методы подбирают индивидуально, с учётом стадии заболевания и индивидуальных противопоказаний. Процедуры назначают только в период ремиссии или слабого воспаления, сразу курсом — 10–15 сеансов. Лечение проводится под контролем врача.
В качестве дополнительного метода лечения может быть рекомендована бальнеотерапия — лечение минеральными водами и водными процедурами (ванны, души, местное омовение, бассейн), обычно в условиях санатория или специализированного центра. Тёплые или слегка подогретые ванны и другие водные процедуры помогают уменьшить боль и скованность в суставах, снять мышечное напряжение, улучшить подвижность и общее самочувствие. Бальнеотерапия не заменяет базисное противовоспалительное лечение: она применяется в ремиссии или при низкой активности воспалительного процесса.
Образ жизни и контроль физической нагрузки
Даже если терапия подобрана правильно, лечение может приносить недостаточно пользы, если человек продолжает курить, набирает лишний вес или не соблюдает режим дня. Негативные факторы ускоряют разрушение тканей, провоцируют более активное воспаление, мешают выздоровлению. Поэтому параллельно с лечением важно скорректировать образ жизни.
Рекомендации по образу жизни:
- отказ от курения: вредная привычка существенно ускоряет разрушение суставов и снижает эффект от лекарств;
- контроль веса: лишние килограммы увеличивают нагрузку на суставы, способствуют их более быстрому износу, усиливают боль;
- правильное питание с достаточным содержанием белка, витамина D и кальция: для здоровья суставов рекомендуется есть больше жирной рыбы, полезных растительных масел (оливкового, льняного, кунжутного), овощей, молочных продуктов. Долю острой и жареной пищи в рационе рекомендуется максимально сократить;
- здоровые физические нагрузки: следует избегать малоподвижного образа жизни и регулярно заниматься физкультурой, чтобы ткани получали больше питания, а мышцы укреплялись и лучше поддерживали суставы. Бытовую нагрузку лучше, наоборот, снизить — стараться не поднимать тяжёлые вещи, не проводить много времени стоя;
- достаточный сон: рекомендуется спать минимум 7 часов в сутки, чтобы организм успевал восстанавливаться, а уровень гормонов стресса оставался нормальным. Недостаток сна и стресс могут провоцировать обострение болезни и усиливать воспаление;
- защита от переохлаждения: холод провоцирует спазмы мышц и может усиливать боль в суставах, способствует развитию ОРВИ с ухудшением состояния.

Чтобы снизить нагрузку, в быту лучше нагружать более крупные суставы вместо мелких. Например, носить сумку на предплечье, а не держать пальцами
Осложнения ревматоидного артрита
Без лечения и коррекции образа жизни болезнь со временем приводит к разрушению суставов и утрате их функции. Суставы деформируются, а их подвижность заметно ограничивается. Человеку становится сложно выполнять повседневные бытовые задачи, обслуживать себя.
В тяжёлых случаях ревматоидный артрит приводит к утрате трудоспособности и, как следствие, инвалидности.
Однако ухудшение работы суставов — не единственное возможное осложнение ревматоидного артрита. Воспалительный процесс нередко носит генерализованный характер — иммунитет начинает атаковать сердце, лёгкие, сосуды и другие органы.
Наиболее частые осложнения:
- остеопороз — снижение плотности костей, повышенный риск переломов;
- воспаление лёгких, сердца и сосудов;
- васкулит — воспаление сосудистой стенки;
- повышенный риск инфаркта и инсульта.
Профилактика обострений и прогноз
В снижении риска обострений важную роль играет профилактика.
Рекомендации по профилактике обострений:
- регулярный приём назначенных препаратов: важно соблюдать рекомендации врача, даже если выраженных симптомов нет, чтобы поддерживать период ремиссии;
- наблюдение у ревматолога и контроль анализов: врач может порекомендовать проходить обследование каждые 1–3 месяца, это помогает оценивать эффективность лечения и вовремя корректировать терапию;
- поддержание здорового образа жизни: важны посильные физические нагрузки, полноценный сон, рациональное питание;
- отказ от курения и алкоголя: курение ускоряет разрушение суставов, алкоголь снижает эффективность некоторых лекарств;
- лечение инфекций: у людей с генетической предрасположенностью к ревматоидному артриту инфекция, даже ОРВИ, может спровоцировать обострение болезни или запустить аутоиммунный процесс в суставах. Поэтому при признаках болезни важно не откладывая обращаться к врачу: не стоит игнорировать симптомы или заниматься самолечением.
При соблюдении мер профилактики и правильно подобранном лечении прогноз обычно благоприятный: в большинстве случаев удаётся эффективно контролировать болезнь и избежать осложнений. Без лечения заболевание прогрессирует и может приводить к инвалидности.
Источники
- Ревматоидный артрит : клинические рекомендации / Ассоциация ревматологов России/ 2024.
- Пожаров И. В., Жиляев Е. В., Ильясова М. М. и др. Труднолечимый ревматоидный артрит: анализ результатов когортного исследования // Научно-практическая ревматология. 2025. №4. С. 393–400.
- Чельдиева Ф. А., Решетняк Т. М. Ревматоидный артрит: некоторые компоненты гемостаза и воспаление // Современная ревматология. 2019. №3. С. 87–94.
Частые вопросы
Остеоартроз — это дегенеративный процесс, связанный с износом хряща. Боль при нём усиливается при нагрузке и уменьшается в покое, чаще страдают крупные суставы, симметричное поражение случается реже.
врач-эксперт







