Синдром Рейтера
и делаем скидки до 30%
Начните экономить прямо сейчас!
Синдром Рейтера: общие сведения
Синдром Рейтера (болезнь Рейтера, реактивный артрит) — воспалительное заболевание, которое последовательно (реже одновременно) поражает суставы, глаза, кожу и половые органы. Обычно воспаление возникает не позднее чем через месяц после перенесённой мочеполовой или кишечной инфекции.
Чаще всего при синдроме Рейтера страдают коленные и голеностопные суставы, а также мелкие суставы стоп
В результате в области поражённых суставов наблюдается отёчность мягких тканей, может отмечаться утренняя скованность, а кожа над суставом становится горячей на ощупь. На фоне этих изменений появляются типичные высыпания на коже и слизистых, воспалительные изменения глаз и органов мочеполовой системы.
Тяжесть симптомов при синдроме Рейтера может варьировать от незначительного дискомфорта до нестерпимых и мучительных болевых ощущений с формированием тяжёлых осложнений, приводящих к стойкой нетрудоспособности и инвалидизации. Большинство людей выздоравливает в течение года, но в некоторых случаях болезнь может переходить в хроническую форму.
Историческая справка
Симптомокомплекс, вошедший в медицинскую литературу под названием «синдром Рейтера», впервые описал немецкий врач Ганс Рейтер в 1916 году. Он наблюдал пациента с одновременным воспалением суставов, глаз и уретры после перенесённой дизентерии.
Однако в 1977 году международной медицинской общественностью была организована кампания по запрету термина «синдром Рейтера». Дело в том, что Ганс Рейтер приветствовал нацистский режим, в 1932 году присягнул на верность Адольфу Гитлеру, принимал участие в написании известной книги по расовой гигиене «Deutsches Gold. Gesundes Leben-frohes Schaffen», руководил Институтом гигиены войск СС и нёс ответственность за медицинские эксперименты, проводившиеся в концлагере Бухенвальд. Из-за нацистской деятельности употребление имени Рейтера в медицинской литературе считается неэтичным, вместо него используют термины уретроокулосиновиальный синдром и реактивный артрит.
Распространённость
Распространённость реактивного артрита в мире составляет в среднем 5–10 случаев на 100 тыс. человек. Однако на практике эти цифры занижены и не отражают реальную заболеваемость. Так, по данным Минздрава России, в 2019 году первичная заболеваемость реактивным артритом среди взрослого населения составила от 10 до 57 случаев на 100 тыс. человек.
Болезнь преимущественно диагностируют у мужчин и женщин в возрасте от 20 до 40 лет.
Виды реактивного артрита
По причине развития воспаления реактивный артрит делят на урогенитальный (урогенный), который возникает из-за половых инфекций, и желудочно-кишечный (энтерогенный), возникающий из-за кишечных инфекций.
Кроме того, в зависимости от характера течения воспалительного процесса выделяют четыре формы болезни.
Формы реактивного артрита:
- острая — воспаление длится до 2–6 месяцев и, как правило, протекает с выраженной симптоматикой;
- затяжная — воспаление длится до года, процесс вялотекущий;
- хроническая — воспалительный процесс развивается больше года;
- рецидивирующая — симптомы болезни возникают периодически, между рецидивами может проходить до полугода.
Причины реактивного артрита
Чаще всего реактивный артрит возникает после инфекций, передаваемых половым путём (ИППП), или перенесённой острой кишечной инфекции.
Наиболее распространённые бактерии — возбудители кишечной инфекции и реактивного артрита:
- кампилобактерии (Campylobacter spp.),
- клостридии (Clostridium difficile),
- кишечная палочка (Escherichia coli),
- сальмонеллы (Salmonella spp.),
- шигеллы (Shigella spp.),
- иерсинии (Yersinia enterocolitica).
Заражение этими бактериями — причина пищевого отравления, которое может возникнуть, если человек съел испорченные продукты или недостаточно термически обработанную пищу. Женщины и мужчины в равной степени склонны к развитию реактивного артрита в результате пищевых инфекций.
Среди ИППП, которые могут привести к реактивному артриту, выделяют хламидиоз, возникающий после заражения хламидией (Chlamydia trachomatis), и гонорею (возбудитель — Neisseria gonorrhoeae). Как правило, реактивный артрит возникает через 2–4 недели после заражения. Воспаление из-за венерической инфекции у мужчин диагностируют в девять раз чаще, чем у женщин.
Сам по себе урогенитальный реактивный артрит не заразен, однако бактерии, спровоцировавшие его, могут передаваться половым путём. При этом заболевание развивается далеко не у всех.
Точная причина, по которой у некоторых людей инфекционное заболевание приводит к повреждению тканей иммуновоспалительного характера, неизвестна. Учёные предполагают, что определённую роль играет генетическая предрасположенность: вероятность развития патологии выше у носителей HLA-B27HLA-B27Вариант гена HLA, который определяется у людей с наследственными формами аутоиммунных заболеваний, поражающих суставы..
Люди с генетическим вариантом HLA-B27 имеют высокий риск развития реактивного артрита, а также некоторых других форм аутоиммунного поражения суставов в течение жизни. Так, у носителей HLA-B27, перенёсших энтерит, вызванный сальмонеллами, шигеллами или иерсиниями, вероятность развития реактивного острого артрита в течение нескольких последующих недель приблизительно в 50 раз больше, чем в остальной популяции.
По результатам генетических исследований, до 80% пациентов с реактивным артритом выступают носителями HLA-B27, но это не означает, что такой генетический вариант однозначно приведёт к заболеванию. По данным научных исследований, только у 15% носителей HLA-B27 наблюдается реактивный артрит после перенесённого триггерного (провоцирующего) инфекционного заболевания.
Факторы риска реактивного артрита
Основной фактор риска развития реактивного артрита — наследственность. Носители HLA-B27 более уязвимы для формирования системного иммунопатологического процесса, ведущего к воспалительному поражению суставов и тканей других органов. При этом пациенты с HLA-B27, как правило, страдают более тяжёлым артритом, у них отмечаются внесуставные проявления, а заболевание длится больше года.
Другие возможные факторы риска реактивного артрита:
- возраст — заболевание чаще встречается у людей в возрасте от 20 до 40 лет;
- мужской пол — у мужчин чаще, чем у женщин, развивается реактивный артрит в ответ на хламидийную инфекцию, при этом вероятность возникновения болезни после кишечной инфекции не отличается.
Стадии развития реактивного артрита
Заболевание проходит две последовательные стадии.
Стадии реактивного артрита:
- инфекционно-токсическая — первые 3 месяца после первичного инфицирования. В это время в опорно-двигательном аппарате и других системах организма начинается воспалительный процесс. Он возникает за счёт формирования инфекционной аллергии и прогрессирующей аутосенсибилизации в результате непосредственной реакции организма на возбудителя;
- иммунопатологическая (аутоиммунная) — через 3 месяца после инфицирования. Инфекция становится причиной аутоиммунного ответа против собственных антигенов хозяина, изменённых в ходе воспалительного процесса.
Проявления реактивного артрита
Классическим признаком реактивного артрита в медицинской литературе считается триада симптомов — воспаление уретры, глаз и суставов, — которые не всегда выявляются одновременно. Чаще на первый план выходит воспалительный процесс только одной-двух локализаций. Как правило, воспаление суставов и конъюнктивит возникают в первый месяц после перенесённой инфекции, но иногда артрит развивается раньше и только потом вовлекаются глаза и кожа.
Признаки реактивного артрита со стороны суставов
Дискомфорт, боль и утренняя скованность в области суставов при реактивном артрите со временем могут прогрессировать и существенно снижают качество жизни: чтобы вернуть телу подвижность, человеку требуется походить, размять руки и ноги, при этом скованность может всё равно сохраняться до нескольких часов.
Признаки воспаления сустава при реактивном артрите:
- припухлость;
- кожа над суставом становится горячей (гипертермия);
- боль;
- выпот и/или деформация сустава;
- ограничение подвижности, утренняя скованность.
Чаще всего воспаляется один сустав, в этом случае говорят о моноартрите, или несколько суставов в разных частях тела, например колено и плечо, — это признак асимметричного олигоартрита. Иногда процесс затрагивает больше четырёх суставов — это полиартрит. Суставы рук вовлекаются в воспалительный процесс редко, в основном после перенесённой кишечной инфекции.
У детей и подростков с реактивным артритом также отмечается триада симптомов. У них чаще поражаются коленные и голеностопные, а также крестцово-подвздошный и межпозвоночные суставы. В основном характерны лёгкие суставные симптомы и редкие рецидивы болезни. Однако встречается и более тяжёлое течение с развитием выпотного перикардита, лихорадки, интоксикации и миокардита.
Признаки реактивного артрита со стороны мочеполовой системы
Воспаление при реактивном артрите часто возникает в мочеполовом тракте, проявляясь разными симптомами у мужчин и у женщин. Это так называемая урогенитальная форма реактивного артрита.
У мужчин обычно развиваются простатит и уретрит — воспаление простаты и мочевыводящего канала (уретры).
Признаки воспаления в мочеполовой системе при реактивном артрите у мужчин:
- учащённое мочеиспускание,
- жжение при мочеиспускании,
- боль и зуд в области половых органов,
- затруднённое мочеиспускание,
- слизисто-гнойные выделения с неприятным запахом из половых путей.
У женщин обычно воспаляются шейка матки (цервицит) и придатки (аднексит).
Признаки воспаления в мочеполовой системе при реактивном артрите у женщин:
- мажущие кровянистые выделения между менструациями,
- слизисто-гнойные выделения из влагалища с неприятным запахом,
- жжение во время мочеиспускания,
- учащённое мочеиспускание,
- болезненные менструации,
- боль во время полового контакта,
- тянущие боли в пояснице и в низу живота,
- зуд и покраснение в области половых органов.
Ещё одно проявление урогенитального реактивного артрита — увеличение лимфатических узлов, особенно паховых. Также возможно воспаление скелетных мышц по типу миозита, невриты.
Обычно урогенитальная форма реактивного артрита протекает остро: симптомы нарастают стремительно, самочувствие ухудшается — у заболевшего поднимается температура до 39 °C.
Признаки реактивного артрита со стороны глаз
Основной глазной симптом реактивного артрита — воспаление конъюнктивы (слизистой оболочки, покрывающей глазное яблоко и веко). У некоторых людей может развиться увеит — воспаление сосудистой оболочки глаза.
Признаки воспаления глаз при реактивном артрите:
- покраснение,
- слизисто-гнойное отделяемое,
- боль и раздражение,
- сухость,
- светобоязнь,
- слезотечение,
- размытое или затуманенное зрение.
Покраснение глаз при реактивном артрите возникает в результате выраженной воспалительной реакции
Как правило, на ранних стадиях реактивного артрита воспаляются сразу оба глаза, со временем симптомы могут исчезнуть самостоятельно.
Признаки реактивного артрита со стороны кожи
Кожные симптомы при реактивном артрите появляются в 20–70% случаев и включают появление характерной сыпи, которая может наблюдаться от нескольких недель до 2–3 месяцев и часто рецидивирует.
Кожные симптомы при реактивном артрите:
- маленькие, неглубокие, безболезненные эрозии или язвы на половых органах;
- зудящая сыпь;
- покраснение и шелушение кожи с гиперкератотическими бляшками;
- пузырьки, заполненные жидкостью, на подошвах ног, ладонях, вокруг ногтей;
- истончение и ломкость ногтей;
- болезненные язвы во рту.
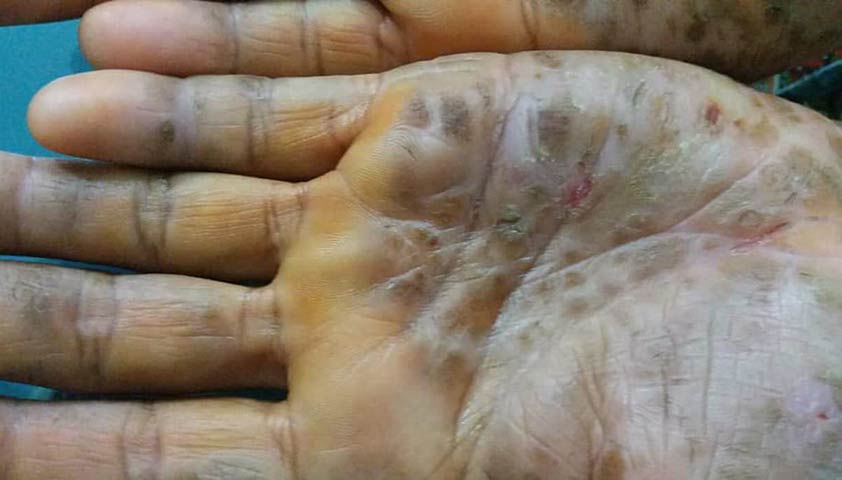
Проявления гиперкератоза в области ладонной поверхности кистей рук при реактивном артрите. Автор: Mohammad2018, CC BY-SA 4.0
Осложнения реактивного артрита
В большинстве случаев реактивный артрит самостоятельно проходит в течение года. Как правило, осложнения связаны с нелеченной хламидийной или гонококковой инфекцией. У инфицированных может развиться перигепатит (воспаление оболочки печени), перитонит (воспаление брюшины), аортит (воспаление стенки аорты). Кроме того, хронические хламидиоз и гонорея нередко становятся причиной бесплодия и трудностей при вынашивании ребёнка.
Затяжное воспаление суставов может привести к постоянной боли, ограничению подвижности. Запущенный реактивный артрит иногда становится причиной подвывихов суставов, их деформации и даже инвалидности.
Диагностика реактивного артрита
Реактивный артрит может одновременно поражать разные части тела, поэтому для правильной диагностики человеку, скорее всего, придётся обратиться к нескольким специалистам: терапевту, ревматологу, офтальмологу, гинекологу, урологу, дерматологу. Каждый из них проведёт собственные обследования, а решение о диагнозе будет приниматься коллегиально.
Когда следует обратиться к врачу
Обратиться к врачу следует, если после перенесённой кишечной или мочеполовой инфекции появился дискомфорт в области суставов, конъюнктивит, симптомы со стороны мочевыводящих путей или кожи. Кроме того, важно получить консультацию специалиста по поводу первичного заболевания, потому что правильно поставленный диагноз и адекватное лечение снижают вероятность развития осложнений, в том числе и реактивного артрита.
Немедленно обратиться к врачу следует, если мочеиспускание сопровождается болью и жжением, из половых путей появились выделения с неприятным запахом, температура поднимается выше 39 °C, возникли рвота и диарея.
Осмотр
Заболевание предполагают у пациентов, которые недавно перенесли кишечную или половую инфекцию. Во время первичного приёма они могут жаловаться на боль и припухлость в области суставов, а также воспаление глаз и появление на коже или слизистых оболочках язв, бляшек и пятен. Для подтверждения диагноза врач назначает лабораторные и инструментальные обследования.
Диагностические критерии реактивного артрита, предложенные Американской ревматологической ассоциацией в 1991 году:
- асимметричное воспаление суставов,
- уретрит или цервицит,
- диарея,
- конъюнктивит,
- кожные высыпания.
Лабораторные методы исследования
Чтобы оценить общее состояние организма и выраженность воспаления, врач назначает общий анализ крови.
Для реактивного артрита характерно увеличение СОЭ и повышение количества лейкоцитов в крови.
Чтобы отличить реактивный артрит от других форм болезни, например от ревматоидного артрита, назначают иммунологическое исследование. В ходе анализа определяют содержание в крови специфических аутоиммунных антител — маркеров воспаления суставов. При реактивном артрите антитела не определяются.
Для подтверждения первичной инфекции назначают анализы кала и отделяемого половых путей на распространённых возбудителей кишечных и венерических инфекций.
При лабораторной диагностике также определяют антиген HLA-B27, положительный результат исследования — важный прогностический маркер реактивного артрита.
Инструментальные методы исследования
Визуализирующие исследования вроде магнитно-резонансной и компьютерной томографии или рентгенографии позволяют оценить состояние суставов и окружающих тканей, а также исключить другие воспалительные патологии.
На начальной стадии болезни может отмечаться скопление синовиальной жидкости в полости сустава, расширение суставной щели. При хроническом и многолетнем течении болезни Рейтера на рентгенограммах выявляются подвывихи, деформации, деструкции и анкилозы.
Лечение реактивного артрита
Для терапии реактивного артрита используют лекарства, которые воздействуют на первопричину заболевания — уничтожают возбудителей болезни и уменьшают воспаление. Облегчить симптомы и ускорить восстановление помогает физиотерапия.
Антибактериальные препараты
Антибиотики помогают устранить бактериальную инфекцию, спровоцировавшую реактивный артрит. Выбор препарата зависит от конкретного возбудителя.
В некоторых случаях курс антибактериальной терапии назначается длительно (до 3 месяцев).
Противовоспалительные средства
Противовоспалительные препараты помогают уменьшить боль в суставах. Это так называемая симптоматическая терапия — она ослабляет проявления болезни, но не лечит её причину.
Для этих целей используют препараты из группы нестероидных противовоспалительных (НПВП), системные и местные кортикостероиды в форме крема или лосьона.
При значительном выпоте рекомендуется удаление синовиальной жидкости с введением в сустав кортикостероидных гормонов, но подобная тактика применяется редко
При хронизации процесса или отсутствии эффекта от проводимого лечения могут назначить базисные противовоспалительные препараты, которые обладают антибактериальным и иммуносупрессивным эффектом. Они уменьшают выраженность суставного синдрома.
В последнее время также появилась информация об использовании биологических препаратов для лечения реактивного артрита. Проводятся исследования по оценке эффективности и безопасности применения комбинированных методов лечения. В частности, сочетают антибиотики с генно-инженерными биологическими препаратами и другими лекарствами, подавляющими активность иммунной системы.
Поддерживающее лечение
Если проявления реактивного артрита мешают выполнять повседневные дела, врач может посоветовать специальные бандажи, ортопедические стельки или другие устройства. Кроме того, в период ремиссии полезно укреплять опорно-двигательный аппарат. Для этого подойдут аэробные упражнения: быстрая ходьба, плавание или езда на велосипеде. Длительность и интенсивность нагрузок необходимо согласовать с лечащим врачом и врачом ЛФК.
Плавание и занятия в воде помогают укрепить опорно-двигательный аппарат без боли, потому что в воде нагрузка на суставы значительно снижается
Прогноз и профилактика реактивного артрита
Большинство людей с реактивным артритом полностью выздоравливают в течение года после появления первых симптомов. Примерно у 30–50% заболевших артрит может рецидивировать через некоторое время. Не исключено, что подобное обострение возникает на фоне реинфекции. При этом чаще всего людей повторно беспокоит только боль в области суставов.
Профилактика реактивного артрита пока не разработана. Сложность состоит в том, что заболеванию в большей степени подвержены люди с генетической предрасположенностью. И хотя человеку не под силу изменить свои гены, можно уменьшить риск бактериальных инфекций, которые могут привести к реактивному артриту.
Общие меры профилактики реактивного артрита:
- мыть руки после контактов с другими людьми и посещения общественных мест, а также после туалета и перед едой;
- хранить продукты при подходящей температуре и не употреблять просроченные;
- использовать для питья кипячёную или бутилированную воду;
- хорошо промывать фрукты и овощи в тёплой воде перед едой;
- регулярно менять нательное и постельное бельё;
- просить у нового партнёра справку об отсутствии заражения инфекциями, передаваемыми половым путём;
- поддерживать долгосрочные отношения с одним партнёром;
- использовать презервативы.
Кроме того, важно не запускать инфекции, если человек всё-таки заболел, и обращаться к врачу при первых симптомах недомогания.
Источники
- Белов Б. С., Муравьева Н. В., Эрдес Ш. Ф. Современные подходы к диагностике и терапии реактивных артритов // Эффективная фармакотерапия. 2022. № 18(18). С. 26–33. doi:10.33978/2307-3586-2022-18-18-26-33
- Carter J. D., Hudson A. P. Recent advances and future directions in understanding and treating Chlamydia-induced reactive arthritis // Expert Rev Clin Immunol. 2017. Vol. 13(3). P. 197–206. doi:10.1080/1744666X.2017.1233816
- Dumusc A., Hügle T. Arthrite réactionnelle Reactive arthritis] // Rev Med Suisse. 2018. Vol. 14(597. P. 534–537.
Частые вопросы
врач-эксперт







