Процесс кроветворения и механизм развития лейкозов
Для того чтобы разобраться в механизме развития лейкоза, нужно понять, как образуются клетки крови и на каких этапах могут произойти сбои.
Кровь состоит из двух основных компонентов: жидкой части, или плазмы, и собственно клеток крови — эритроцитов, тромбоцитов и лейкоцитов, которые образуются в костном мозге.
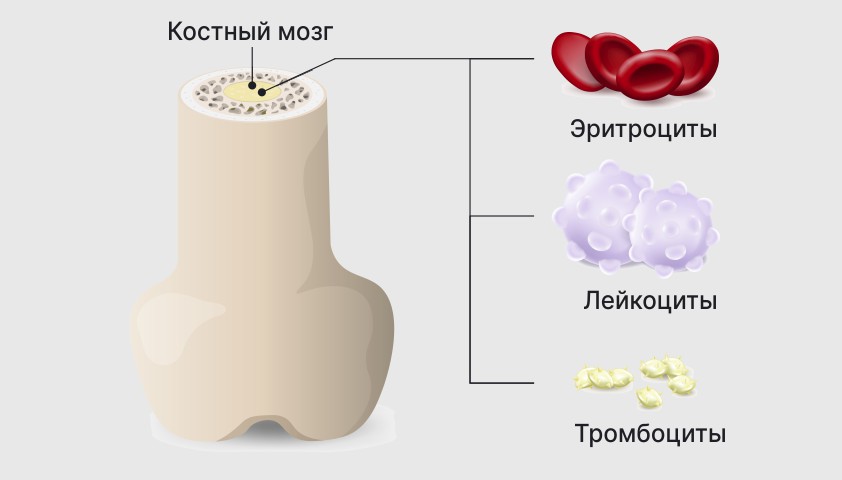
В костном мозге образуются клетки крови — эритроциты, лейкоциты и тромбоциты
Эритроциты — это дискообразные клетки. Они очень пластичны: могут проходить даже в самые маленькие капилляры. Эритроциты доставляют кислород к тканям и забирают из них углекислый газ. В этом им помогает белок гемоглобин. Кстати, именно он придаёт клеткам характерный красный цвет.
Тромбоциты — маленькие пластинки, которые участвуют в процессе свёртывания крови. Они помогают остановить кровотечение, если сосуд повреждён. Тромбоциты образуют своего рода затычку — кровяной сгусток, или тромб, который надёжно закрепляется на повреждённом участке и предотвращает кровопотерю.
Лейкоциты, или белые кровяные тельца, выполняют три важные задачи: вырабатывают антитела, уничтожают патогены и разрушают мутировавшие или отмершие клетки собственного организма.
В крови циркулируют пять основных видов лейкоцитов. Функции у них разные, но задача одна — поддерживать работу иммунной системы.
Основные виды лейкоцитов:
- нейтрофилы — распознают и поглощают патогены (этот процесс называется фагоцитоз);
- лимфоциты — запоминают патогены и вырабатывают против них особые вещества (антитела), а также уничтожают клетки собственного организма, которые по каким-то причинам были признаны опасными;
- моноциты — утилизируют отмершие клетки и уничтоженные патогены, вырабатывают противовирусные и противомикробные вещества;
- эозинофилы — защищают от различных микроорганизмов: внеклеточных бактерий, грибков, гельминтов (глистов) и других паразитов;
- базофилы — участвуют в аллергических реакциях (как и эозинофилы), а также вырабатывают особые белки цитокины, которые усиливают активность других клеток иммунной системы.
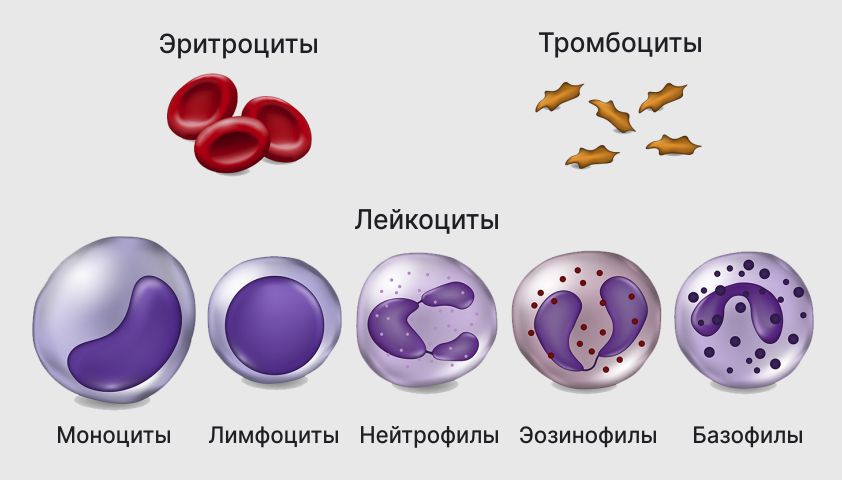
Основные виды клеток крови
Все клетки крови образуются в костном мозге от единой предшественницы — стволовой клетки.
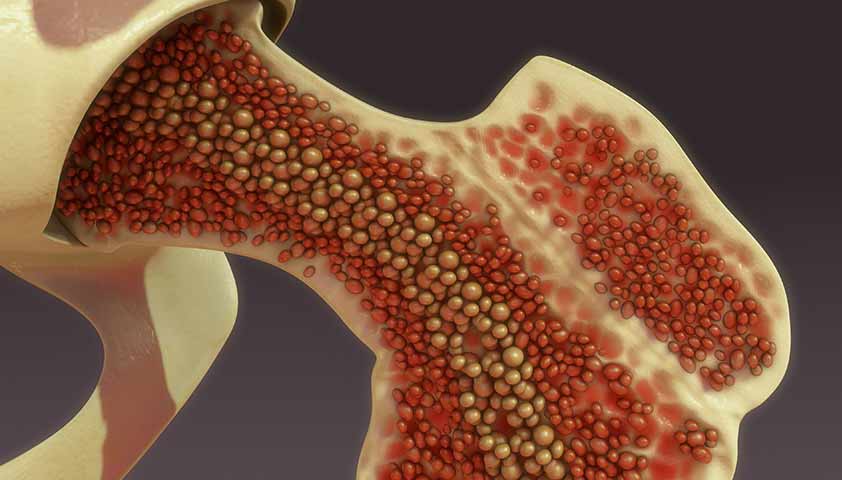
Костный мозг — орган кроветворения. По структуре это мягкая губчатая ткань, расположенная внутри костей
Этапы процесса кроветворения:
- Стволовые клетки развиваются в миелоидные или лимфоидные.
- Миелоидные клетки «взрослеют» и становятся эритроцитами, тромбоцитами и некоторыми видами лейкоцитов (базофилами, эозинофилами, моноцитами и нейтрофилами). А лимфоидные клетки трансформируются в основном в лимфоциты (другую разновидность лейкоцитов).
За сутки в организме появляется примерно 200 миллиардов новых эритроцитов, 400 миллиардов тромбоцитов и 10 миллионов лейкоцитов.
Острые и хронические лейкозы
На каждом из этапов созревания лейкоцитов (белых кровяных телец) могут произойти сбои. Если нарушается работа стволовых клеток, то они начинают бесконтрольно производить большое количество нефункциональных или злокачественных клеток, которые считаются незрелыми. В результате развиваются острые лейкозы.
Если сбой происходит на более позднем этапе, то белые кровяные тельца успевают созреть. Но при этом они также являются неполноценными и бесконтрольно накапливаются в костном мозге, вытесняя здоровые клетки — эритроциты, тромбоциты и «правильные/нормальные» лейкоциты, а затем распространяются по организму, оседая в селезёнке, печени и лимфатических узлах. Так возникают хронические лейкозы.
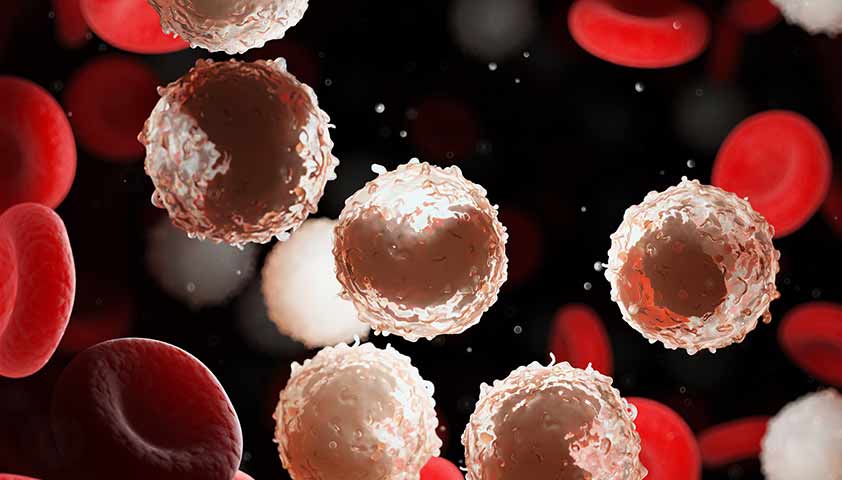
При лейкозе в крови обнаруживается слишком большое количество аномальных лейкоцитов — белых кровяных телец
и делаем скидки до 30%
Начните экономить прямо сейчас!
Причины острых лейкозов
Первопричина острых лейкозов — мутация стволовой клетки. Из-за неё лейкоциты не созревают нормально и не могут выполнять свои функции. Сначала белые кровяные тельца находятся в костном мозге, затем выходят в кровоток, разносятся по тканям и органам и накапливаются, нарушая их работу.
Причины, которые запускают мутацию стволовой клетки, пока неизвестны. Однако установлены факторы, которые существенно повышают риск развития острого лейкоза.
Факторы риска развития острого лейкоза:
- генетические предпосылки: случаи лейкоза у близких родственников;
- синдром Дауна;
- синдром Клайнфельтера — хромосомная патология, при которой у мальчиков обнаруживаются лишние женские хромосомы;
- синдром Вискотта — Олдрича — иммунодефицитное наследственное заболевание, при котором у пациента часто развиваются опухоли, инфекционные и аутоиммунные болезни;
- синдром Луи-Бар — редкое наследственное заболевание, при котором нарушается координация и согласованность движений, преждевременно стареет кожа, седеют волосы, повышается риск некоторых онкологических заболеваний;
- анемия Фанкони — редкое наследственное заболевание, которое характеризуется нарушением кроветворения, формированием злокачественных новообразований, пороками развития.
Основные виды острых лейкозов
В онкогематологии ОнкогематологияОбласть онкологии, которая специализируется на диагностике и лечении опухолевых заболеваний крови. принято выделять два основных вида острых лейкозов — лимфобластные и миелоидные.
Острый лимфобластный лейкоз
Острый лимфобластный лейкоз — злокачественное заболевание, при котором в крови бесконтрольно увеличивается концентрация лимфобластов (незрелых клеток — предшественников лимфоцитов).
Этот вид лейкозов чаще встречается у детей. Пик заболеваемости приходится на возраст от 1 до 6 лет, мальчики болеют чаще, чем девочки.
У взрослых острый лимфобластный лейкоз встречается примерно в 10 раз реже, чем у детей.
Основные симптомы острого лимфобластного лейкоза:
- повышение температуры;
- слабость и утомляемость;
- потеря веса;
- увеличение лимфатических узлов, печени и селезёнки;
- увеличение объёма костного мозга;
- боли в костях и суставах;
- учащённое сердцебиение;
- бледность кожи;
- головокружения;
- красные и фиолетовые синяки на коже;
- повышенная кровоточивость ран и царапин;
- частые носовые кровотечения;
- желудочно-кишечные кровотечения;
- примесь крови в кале;
- продолжительная анемия, которая плохо поддаётся терапии.
При остром лимфобластном лейкозе страдает иммунная система человека: у него часто появляются бактериальные, вирусные и грибковые инфекции.

Беспричинное снижение веса может быть одним из симптомов лейкоза
Выделяют следующие основные стадии развития острого лейкоза: начальная, развёрнутая, ремиссия, рецидив и терминальная. Последняя сопровождается развитием осложнений и нередко заканчивается летальным исходом.
Диагностика острого лимфобластного лейкоза
Диагностикой острых лимфобластных лейкозов занимаются врачи онкологи или онкогематологи.
Заподозрить острый лимфобластный лейкоз позволяет анализ крови. У пациента с таким заболеванием будет снижено количество эритроцитов, повышено СОЭ (скорость оседания эритроцитов) и существенно увеличена концентрация лейкоцитов.
Миелограмма (исследование образцов костного мозга) обнаружит большое количество незрелых лимфоцитов и нарушение выработки эритроцитов, тромбоцитов и других видов лейкоцитов.
Также при подозрении на острый лимфобластный лейкоз врач может направить пациента на УЗИ органов брюшной полости — чтобы оценить степень их поражения, рентгенографию грудной клетки — она поможет выявить увеличенные лимфатические узлы, а также на биохимический анализ крови, который покажет состояние печени и почек.
Лечение острого лимфобластного лейкоза
Для лечения острого лимфобластного лейкоза назначают химиотерапию. Главная задача — добиться ремиссии, то есть нормализовать процесс кроветворения и исключить выход незрелых лимфоцитов (лимфобластов) в кровоток. После завершения химиотерапии пациента выписывают на амбулаторное лечение и назначают поддерживающие препараты.
Кроме того, для лечения острого лимфобластного лейкоза (и других видов лейкоза) применяют таргетную терапию.
Таргетные препараты целенаправленно воздействуют на аномальные клетки и практически не повреждают здоровые. А ещё такие вещества блокируют копирование новых аномальных клеток.
Если лечение не даёт результатов, может потребоваться трансплантация костного мозга.
Острый миелоидный лейкоз
Острый миелоидный лейкоз — злокачественное заболевание, при котором в костном мозге, а затем и в крови значительно увеличивается концентрация миелобластов (предшественников большинства лейкоцитов). Количество нормальных клеток крови при этом снижается.
Миелоидный лейкоз чаще встречается у людей старше 50 лет, мужчины и женщины болеют одинаково часто.
На ранних стадиях симптомы острого миелоидного лейкоза неспецифичны — их легко спутать с признаками других болезней. У пациента может беспричинно повышаться температура, бывает слабость и потеря аппетита, снижается вес.
По мере прогрессирования болезни появляются более яркие симптомы:
- головокружения,
- обмороки,
- бледность кожи,
- частые кровотечения,
- кровоизлияния на коже,
- частые нагноения ран,
- рецидивирующие воспаления носоглотки.
При остром миелоидном лейкозе, в отличие от острого лимфобластного, лимфатические узлы обычно не увеличиваются, они остаются подвижными и безболезненными. Не меняются и размеры печени, селезёнки.
Примерно в 10% случаев на фоне острого миелоидного лейкоза развивается миелоидная саркома — злокачественная опухоль, которая состоит из незрелых лейкоцитов. Внешне она выглядит как зеленоватые, реже розовые, серые или белые образования на коже.
Диагностика острого миелоидного лейкоза
Подтвердить диагноз «острый миелоидный лейкоз» помогает лабораторная диагностика.
В анализе крови пациента с таким заболеванием будет снижено количество эритроцитов и тромбоцитов. Количество лейкоцитов может быть повышено (но встречается и снижение концентрации белых кровяных телец).
Основание для постановки диагноза — обнаружение более 20% незрелых лейкоцитов в крови или костном мозге.
Лечение острого миелоидного лейкоза
Основной метод лечения острого миелоидного лейкоза — химиотерапия. На первом этапе врачи добиваются ремиссии — состояния, при котором количество незрелых лейкоцитов (миелобластов) в крови и костном мозге минимально. На втором этапе предупреждают рецидивы болезни.
Если риск рецидивов высок, может быть показана трансплантация костного мозга.
Причины хронических лейкозов
Как и в случае с острыми лейкозами, причины хронических лейкозов пока до конца не изучены. Одна из теорий — вирусно-генетическая — гласит, что некоторые виды вирусов (в том числе ретровирусы, вирус Эпштейна — Барр) способны проникать в незрелые клетки крови и вызывать их изменение (трансформацию), приводя к бесконтрольному делению.
Свою лепту вносит и генетическая предрасположенность — известно множество случаев семейного хронического лейкоза.
Факторы риска развития хронического лейкоза:
- мужской пол,
- возраст старше 70 лет,
- воздействие на организм инсектицидов и других токсических химических веществ,
- воздействие радиации или рентгеновского излучения.
Основные виды хронических лейкозов
В зависимости от того, какие клетки преобладают в костном мозге, в медицине выделяют три основных вида хронических лейкозов: лимфоцитарные, миелоцитарные, моноцитарные.
Хронический лимфоцитарный лейкоз
Хронический лимфоцитарный лейкоз, или хронический лимфолейкоз, — это заболевание, при котором в костном мозге, крови, печени, селезёнке и лимфатических узлах накапливаются атипичные зрелые лимфоциты.
Хронический лимфолейкоз чаще обнаруживают у женщин. Пик заболеваемости приходится на возраст 50–70 лет.
Течение хронического лимфолейкоза может быть разным. Иногда болезнь не развивается годами, а иногда протекает крайне агрессивно и приводит к летальному исходу в течение 2–3 лет.
В зависимости от симптомов, скорости прогрессирования и ответа на лекарственную терапию различают несколько форм хронического лимфолейкоза.
На начальном этапе хронический лимфолейкоз может не проявлять себя симптомами. Такое состояние может длиться месяцами, иногда годами. Лимфатические узлы при этом не меняются или становятся лишь немного больше — обычно люди не обращают на это внимания.
По мере прогрессирования болезни лимфоузлы растут и могут достигать 5 см в диаметре (в норме диаметр не превышает 5–10 мм). Одновременно с этим увеличиваются печень и селезёнка. Появляются и другие признаки: частое повышение температуры, слабость, потливость по ночам, необъяснимое снижение веса, плохозаживающие раны, склонные к нагноению.
Без лечения болезнь часто заканчивается летальным исходом — пациент умирает от инфекционных осложнений, кровотечений, глубокой анемии и кахексии (крайнего истощения).
Диагностика хронического лимфоцитарного лейкоза
Своевременно диагностировать хронический лимфоцитарный лейкоз позволяют лабораторные исследования. Анализ крови у пациентов с таким заболеванием покажет увеличение количества лейкоцитов.
Микроскопическое исследование мазка крови обнаружит тени Гумпрехта — разрушенные лимфоциты, а также атипичные или крупные лимфоциты.
Генетическое исследование пунктата костного мозга поможет выявить наиболее значимые мутации, которые привели к лейкозу, оценить прогноз заболевания и подобрать эффективную терапию.
Лечение хронического лимфоцитарного лейкоза
На начальной стадии хронического лимфолейкоза врач может выбрать выжидательную тактику — он назначит пациенту обследования каждые 3–6 месяцев. Пока болезнь не прогрессирует, пациент остаётся под наблюдением. Но если за полгода количество лейкоцитов увеличилось как минимум вдвое, врач может направить пациента на химиотерапию.
Если лечение не даёт эффекта, пациенту могут назначить пересадку костного мозга
Хронический миелоцитарный лейкоз
Хронический миелоцитарный лейкоз (хронический миелолейкоз) сопровождается бесконтрольным делением зрелых лейкоцитов — базофилов, эозинофилов, моноцитов и нейтрофилов. Обычно болезнь развивается после 30 лет, пик заболеваемости приходится на возраст 45–55 лет. У детей до 10 лет хронический миелолейкоз практически не встречается.
Достаточно долго болезнь может не проявлять себя симптомами. Иногда такой латентный период продолжается до 10 лет. Затем возникают первые признаки: слабость, недомогание, чувство переполнения живота.
Симптомы хронического миелолейкоза:
- увеличение печени и селезёнки,
- бледность кожи,
- головокружения,
- необъяснимые синяки на коже,
- повышенная кровоточивость,
- потеря аппетита.
- снижение массы тела.
Если вовремя не принять меры, у человека развиваются кровотечения и тяжёлые инфекции.
Диагностика хронического миелоцитарного лейкоза
Диагноз устанавливают на основании клинической картины и результатов лабораторных исследований. Для этого обычно назначают общий анализ крови и миелограмму — цитологический анализ образцов костного мозга.
Окончательный диагноз ставят только при обнаружении филадельфийской хромосомы. Эта хромосомная мутация приводит к тому, что избыточное кроветворение не блокируется и костный мозг бесконтрольно вырабатывает некоторые виды лейкоцитов — нейтрофилы, эозинофилы, базофилы и моноциты.
Лечение хронического миелоцитарного лейкоза
Цель лечения хронического миелоидного лейкоза — по максимуму подавить образование опухолевых клеток. Для этого используют ингибиторы BCR-ABL-тирозинкиназы (ИТК). Эти препараты целенаправленно уничтожают опухолевые клетки.
Терапию проводят непрерывно, в течение всей жизни пациента. Главные критерии успешности — регулярный ответ на лечение и отсутствие резистентности к лекарственным препаратам.
Если у пациента развивается резистентность или он не может переносить терапию ИТК, проводят трансплантацию стволовых клеток.
Хронический моноцитарный лейкоз
Хронический моноцитарный лейкоз — это заболевание, при котором в костном мозге и в крови существенно увеличивается концентрация моноцитов.
Болезнь чаще развивается у людей старше 50 лет. Дети болеют крайне редко.
Хронический моноцитарный лейкоз может долго не проявлять себя симптомами. Примерно у половины пациентов может быть увеличена селезёнка. Печень и лимфатические узлы при этом остаются в норме. По мере прогрессирования заболевания у пациентов развивается анемия.
Симптомы хронического моноцитарного лейкоза:
- боль и тяжесть в верхней части живота;
- незначительное увеличение лимфатических узлов;
- слабость;
- снижение массы тела;
- повышение температуры;
- потливость (особенно по ночам);
- шум в ушах;
- мелькание мушек перед глазами;
- одышка;
- частые десневые и носовые кровотечения;
- боль в костях (при длительном течении болезни);
Диагностика хронического моноцитарного лейкоза
При хроническом моноцитарном лейкозе в крови и костном мозге обнаруживается повышенная концентрация моноцитов. Также в крови будет значительно повышено СОЭ — это один из ранних маркеров болезни.
Кроме того, в моче и в крови пациента, как правило, выявляют повышенное содержание лизоцима.
Если болезнь протекает долгое время, у пациента будет обнаружена анемия.
Лечение хронического моноцитарного лейкоза
Основной метод лечения хронического моноцитарного лейкоза — химиотерапия. На начальном этапе пациент получает высокие дозы химических веществ, которые уничтожают максимальное количество аномальных клеток. Затем назначают поддерживающую терапию, которая подразумевает использование менее агрессивных химических препаратов. Это нужно, чтобы закрепить результат и предупредить рецидив болезни.
Если химиотерапия оказывается неэффективной, рекомендуют пересадку костного мозга.
Прогноз
Прогноз заболевания зависит от типа лейкоза. При остром лимфобластном лейкозе излечивается более 95% пациентов, при остром миелобластном — около 75%. В случае хронического лейкоза средняя продолжительность жизни при адекватной терапии может составить 10–20 лет, так как заболевание прогрессирует очень медленно.
Источники
- Майборода А. А. К вопросу о диагностике онкологических заболеваний // Сибирский медицинский журнал. 2015. № 2. С. 128–134.
- Taylor J., Xiao W., Abdel-Wahab O. Diagnosis and classification of hematologic malignancies on the basis of genetics // Blood. 2017. Vol. 130(4). P. 410–423. doi:10.1182/blood-2017-02-734541
- Godley L. A., Shimamura A. Genetic predisposition to hematologic malignancies: management and surveillance // Blood. 2017. Vol. 130(4). P. 424–432. doi:10.1182/blood-2017-02-735290
- Куликов С. М., Гармаева Т. Ц., Русинов М. А., Паровичникова Е. Н. Понятия, принципы и задачи популяционной гематологии // Клиническая онкогематология. 2017. № 10(2). С. 250–257.
Частые вопросы
Лейкоз (рак крови, лейкемия) — это злокачественное заболевание, при котором в кровь поступает большое количество аномальных лейкоцитов (белых кровяных телец). Они не могут защищать организм от инфекций. Кроме того, постепенно они вытесняют здоровые клетки крови и накапливаются в различных тканях и органах, нарушая их работу.
Лейкозы делят на острые и хронические. Они различаются природой и прогнозом. При остром лимфобластном лейкозе излечивается более 95% пациентов, при остром миелобластном — около 75%. В случае хронического лейкоза средняя продолжительность жизни при адекватной терапии может составить 10–20 лет, так как заболевание прогрессирует очень медленно.
Читать статью целикомврач-эксперт






