Радикулит (радикулопатия)
и делаем скидки до 30%
Начните экономить прямо сейчас!
Что такое радикулит (радикулопатия)
В современной медицине слово «радикулит» практически не используется — его заменил термин «радикулопатия». Однако в обиходе чаще встречается устаревший вариант.
Радикулопатия (корешковый синдром) — комплекс симптомов, связанных с повреждением спинномозговых нервов. Такое состояние обнаруживается у 10–15% людей старше 45 лет. Гендерных различий нет — радикулопатией одинаково часто страдают и женщины, и мужчины.
Разобраться в том, что такое радикулопатия, поможет понимание устройства позвоночника.
Позвоночник, или позвоночный столб, состоит из 32–34 отдельных костных сегментов, которые называют позвонками.
Отделы позвоночного столба:
- шейный — 7 позвонков, обозначаются C1 — C7;
- грудной — 12 позвонков, Th1 — Th12;
- поясничный — 5 позвонков, L1 — L5;
- крестцовый — 5 позвонков, S1 — S5;
- копчиковый (3–5 позвонков, Cx1 — Cx3–5).
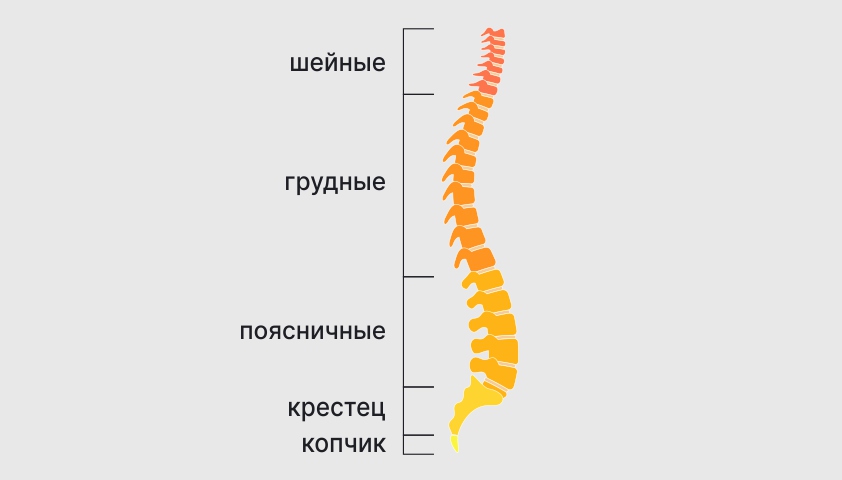
Позвонки разделяют на шейные, грудные, поясничные, крестцовые и копчиковые
У каждого позвонка есть опорная часть, которая расположена спереди и имеет форму утолщённого короткого столбика. Это так называемое тело позвонка. Кроме того, позади позвонка есть дуга. Между телом и дугой имеется позвоночное отверстие, которое образует позвоночный канал, защищающий от внешних повреждений расположенный в нём спинной мозг.
На дуге есть особые отростки, которые обеспечивают подвижность позвонков.
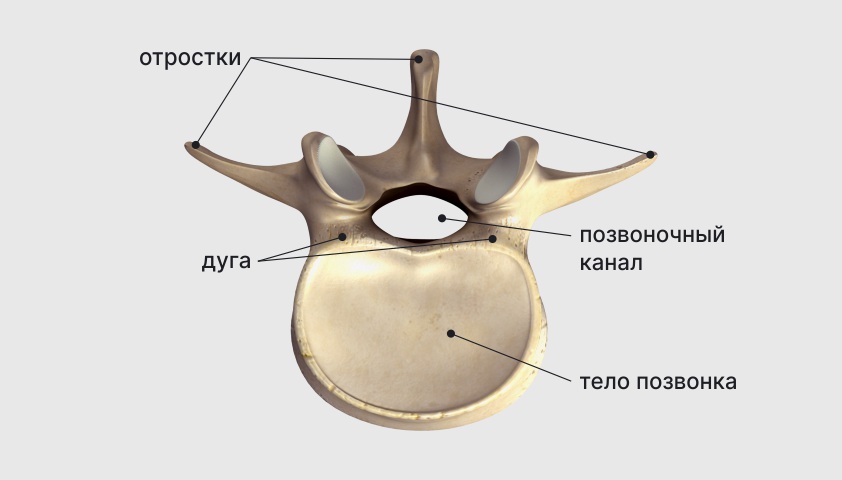
Позвонок, вид сверху
Между телами двух соседних позвонков расположен межпозвонковый диск ― полужёсткая структура с плотным кольцом по периферии и желеобразным центром, выполняющая роль амортизатора и смягчающая удары при движении.
Спинномозговые нервы — симметричные нервные стволы, которые отходят от спинного мозга. Если по каким-то причинам межпозвонковый диск начинает выпирать и давить на корешок спинномозгового нерва, то нерв страдает — возникает радикулопатия (корешковый синдром).
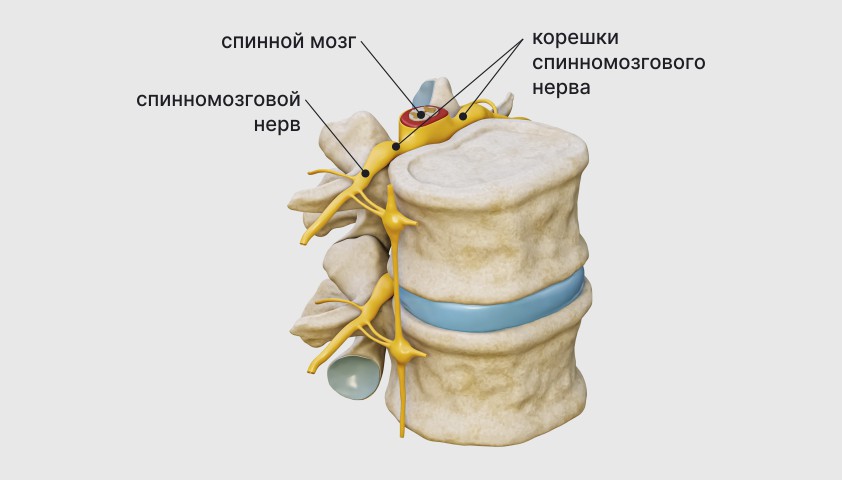
Корешки спинномозгового нерва — это начальные участки нерва, вышедшего из спинного мозга
В Международной классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ-10) радикулопатии присвоен код M54.1.
Причины радикулита (радикулопатии)
Самой распространённой причиной радикулита (радикулопатии) считается межпозвонковая грыжа.

Грыжа может сформироваться в любом отделе позвоночника, но чаще возникает в области поясницы, потому что на неё приходится максимальная нагрузка
Спровоцировать грыжу межпозвонкового диска могут травмы позвоночника, регулярный подъём тяжестей (с основной нагрузкой на поясницу и плечевой пояс), хронические проблемы с осанкой, малоподвижный образ жизни.
Другие возможные причины радикулопатии:
- дегенеративно-дистрофические заболевания позвоночника («остеохондроз»);
- спондилёз — возрастной износ позвонков и связанных с ними структур;
- спондилоартроз — разрушение дугоотростчатых суставов;
- стеноз (сужение) спинномозгового канала;
- доброкачественные и злокачественные опухоли позвоночника;
- ушибы и переломы позвоночника;
- искривление позвоночника;
- ожирение;
- сахарный диабет.
Факторы риска
Помимо основных причин, есть также триггеры, которые могут спровоцировать развитие радикулопатии.
Спусковые крючки, способные вызвать радикулопатию:
- сидячий образ жизни;
- переохлаждение;
- поднятие тяжестей;
- резкие повороты или наклоны;
- необходимость подолгу сидеть на одном месте;
- инфекционные заболевания (в том числе ОРВИ).

В группе риска по развитию радикулопатии — люди, вынужденные подолгу сидеть на одном месте: водители, офисные работники, сапожники, сварщики, ювелиры, швеи
Виды радикулита (радикулопатии)
В зависимости от локализации повреждённого спинномозгового нерва, в медицине различают пять форм радикулопатии — шейную, грудную, поясничную, крестцовую и смешанную.
По причине возникновения радикулопатия бывает дискогенной (повреждён межпозвонковый диск) и спондилогенной (повреждён сам позвонок).
По механизму возникновения радикулит может быть механическим или инфекционным.
Стадии радикулита (радикулопатии)
Единой классификации стадий нет — всё зависит от причины, которая вызвала радикулопатию.
Например, если патология связана с инфекцией, то стадия будет зависеть от выраженности воспалительного процесса. А если радикулит обусловлен грыжей межпозвонкового диска — от степени защемления корешка.
Тем не менее на практике можно выделить пять этапов радикулопатии: дебют (первые симптомы), обострение (повторный эпизод радикулита), прогрессирование (нарастание симптомов), стабилизацию, ремиссию.
Симптомы радикулита (радикулопатии)
Характерный признак радикулопатии — боль в спине, которая может быть жгучей, простреливающей, рвущей, тупой.

Боль при радикулопатии бывает настолько сильной, что человеку трудно даже встать с кровати
Боль может распространяться в руки и ноги, отдавать по передней поверхности грудной клетки или под лопатки.
В стадии ремиссии боль в спине, как правило, становится не такой интенсивной. Но резкие движения или физическая нагрузка могут усилить её, что скажется на самочувствии человека.
Основные симптомы радикулопатии:
- боль в том отделе спины, где находится пострадавший нерв;
- снижение или повышение чувствительности — болевой, температурной, тактильной;
- повышение тонуса мышц спины;
- слабость в руке или ноге;
- чувство онемения, покалывания, мурашек в конечности.
Симптомы корешкового синдрома шейного отдела
Типичные для шейной радикулопатии симптомы — боль в верхней части спины, которая может отдавать в плечо или руку, слабость и онемение в пальцах рук, боль в шее, которая усиливается при наклонах или поворотах головы.
Симптомы корешкового синдрома грудного отдела
Для грудной радикулопатии характерны простреливающая или жгучая боль в боку, рёбрах или животе, онемение и покалывание в этих областях.

Грудную форму радикулопатии можно спутать с заболеваниями сердца и органов желудочно-кишечного тракта
Симптомы корешкового синдрома поясничного отдела
Поясничная радикулопатия — самая распространённая. Она даёт о себе знать жгучей болью и онемением в пояснице, болью в бёдрах, ягодицах, ногах или ступнях. Симптомы обычно усиливаются после долгой ходьбы или сидения.
Признаки крестцовой формы радикулопатии практически не отличаются от вышеперечисленных.
Осложнения радикулита (радикулопатии)
Без лечения радикулопатия может привести к серьёзным осложнениям, таким как стойкий невропатический болевой синдром, парез конечности (снижение двигательной активности руки или ноги), атрофия мышц конечности (снижение объёма мышечной массы руки или ноги).
К какому врачу обращаться при симптомах радикулопатии
Обычно человек в первую очередь обращается к врачу-терапевту, который при подозрении на радикулопатию может направить его дальше к профильному специалисту — врачу-неврологу.
Во время первой консультации невролог изучит историю болезни и жалобы пациента, проведёт осмотр — проверит чувствительность, рефлексы, силу мышц и их состояние. Также врач оценит симметрию тела и проверит подвижность позвоночника, рук и ног.
На радикулопатию могут указать симптомы натяжения. Так называют усиление боли, которое появляется при натяжении спинномозгового нерва.
Симптомы натяжения, которые встречаются у пациентов с пояснично-крестцовой радикулопатией:
- симптом Ласега: боль при сгибании в тазобедренном суставе выпрямленной ноги;
- симптом Вассермана: боль при подъёме выпрямленной ноги из положения лёжа на животе;
- симптом Мацкевича: боль при сгибании ноги в колене из положения лёжа на животе;
- симптом Нери: боль в пояснице и ноге при сгибании головы из положения лёжа на спине;
- симптом кашлевого толчка: боль в пояснице при кашле.
Лабораторная диагностика
Специфических лабораторных исследований, которые помогли бы помочь поставить диагноз «радикулопатия», нет.
Оценить общее состояние здоровья пациента и выявить воспалительные процессы позволяют общий и биохимический анализ крови, а также общий анализ мочи.
Заподозрить заболевания, которые, как и радикулопатия, могут приводить к болям в спине (пиелонефрит, ишемическая болезнь сердца, спондилит, спондилодисцит) помогают прицельные лабораторные исследования.
Иногда радикулопатия возникает после перенесённого инфекционно-воспалительного заболевания, поэтому в некоторых случаях пациенту также следует сдать анализы на ВИЧ-инфекцию и туберкулёз.
Имитировать радикулопатию могут тромбозы и аневризмы брюшной аорты (и её ветвей), почечных артерий, воротной вены, брыжеечных вен. Диагностировать эти заболевания поможет коагулограмма — комплексное исследование свёртывания крови, а также тест на D-димер — основной маркер тромбообразования.
Боль в спине у пожилых людей нередко связана с остеопорозом. Выявить эту болезнь помогают анализы.
Инструментальная диагностика
Самым информативным методом, который позволяет определить факт радикулярной компрессииРадикулярная компрессияСдавливание корешка спинномозгового нерва, уточнить расположение повреждённого нервного корешка, считается магнитно-резонансная томография (МРТ).
У пациентов с радикулопатией на снимках МРТ будут хорошо различимы и сам нервный корешок, и структуры, которые его окружают.
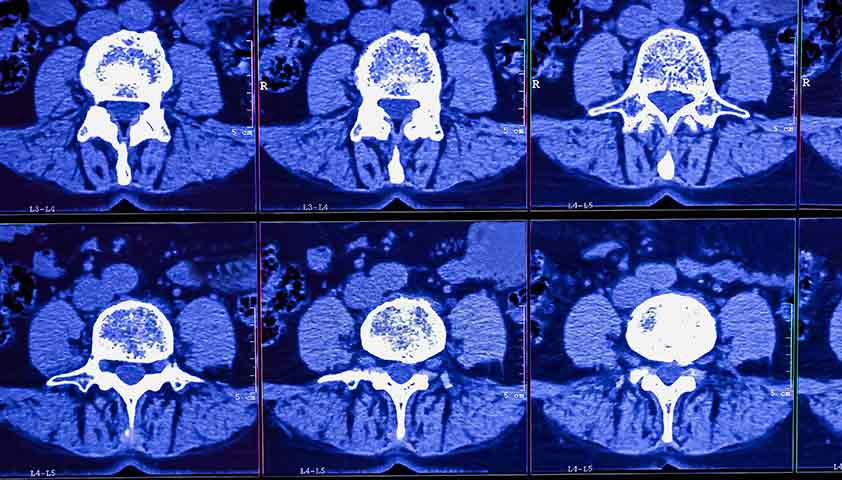
Грыжа межпозвонкового диска на МРТ
Электромиография (ЭМГ) и электронейромиография (ЭНМГ) дают информацию о том, насколько сильно повреждён корешок спинномозгового нерва. Во время этой процедуры врач накладывает на кожу электроды и передаёт по ним электрический ток слабой интенсивности. Это позволяет измерить активность мышц в состоянии покоя и во время сокращения. Затем при необходимости специалист вводит тонкие иглы в мышцы и измеряет электрическую активность нервов, которые отвечают за работу этих мышц. Процедуры позволяют оценить проведение электрических сигналов по корешку.
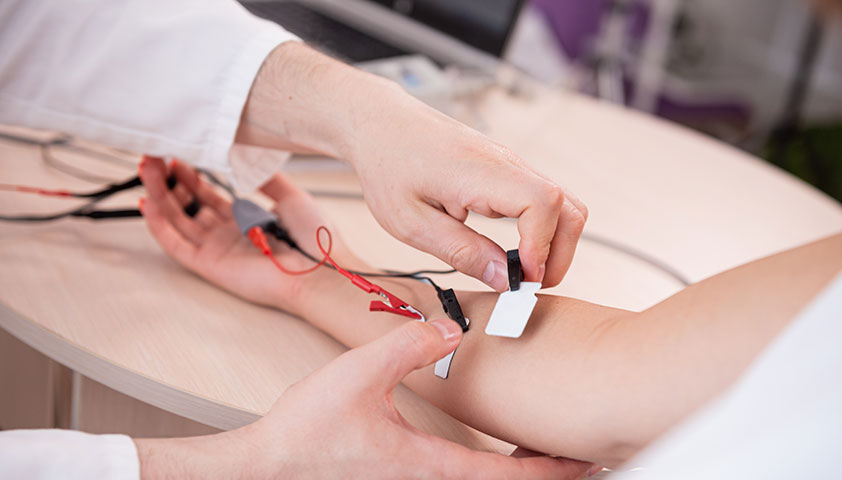
Электромиография — воздействие на мышцы и нервные волокна током слабой интенсивности
Лечение радикулита
В большинстве случаев радикулопатию удаётся излечить консервативными способами — с помощью лекарств и нелекарственных методов. Иногда пациентам требуется хирургическое вмешательство.
Медикаментозное лечение
При острой боли пациентам обычно назначают нестероидные противовоспалительные средства (помогают справиться с воспалением и уменьшают боль), миорелаксанты (снижают тонус мышц), кортикостероиды (уменьшают отёк и за счёт этого снижают выраженность боли).
Дополнительно могут прописать противосудорожные препараты и ингибиторы холинэстеразы (улучшают передачу нервных импульсов).
Если лекарства не помогают, пациента могут направить на лечебные блокады и эпидуральные инъекции обезболивающих и противовоспалительных препаратов.
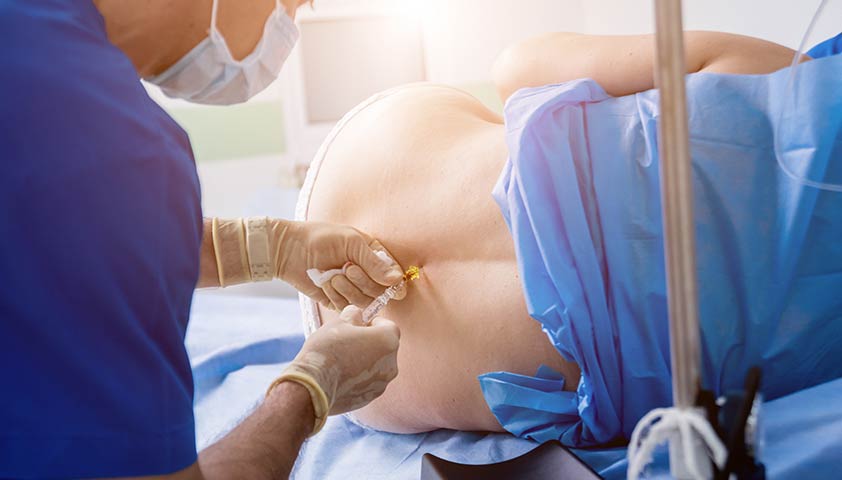
Эпидуральная инъекция — введение лекарства в пространство между позвонком и твёрдой оболочкой спинного мозга
Хирургическое лечение
В некоторых случаях пациентам с межпозвонковой грыжей назначают хирургическое лечение.
Обычно выполняется микродискэктомия — операция, в ходе которой хирурги удаляют выступающую часть диска. Этого достаточно, чтобы снять давление на нервные корешки. Иногда повреждённый диск удаляется полностью, а позвонки сращиваются с костным трансплантатом. Иногда хирурги предлагают имплантацию искусственного диска.
Особенности лечения радикулопатии при беременности
Многие лекарства беременным принимать нельзя — они могут негативно повлиять на плод и привести к врождённым порокам развития. В этом случае врачи могут назначить местные препараты, лечебную гимнастику, корсеты.
Первая помощь при радикулопатии
Во время болевого приступа человеку нужно осторожно лечь на жёсткую поверхность, под колени поместить небольшой валик (для этого можно использовать скрученное полотенце). Если врач ранее назначал нестероидные противовоспалительные средства — следует их принять.
Прогноз и профилактика
Прогноз радикулопатии в целом благоприятный — современные лекарственные препараты помогают вылечить недуг и избежать его рецидивов.
Для профилактики радикулопатии следует поддерживать активный образ жизни. Взрослым людям достаточно 150 минут аэробной нагрузки умеренной интенсивности в неделю. Подойдут быстрая ходьба, плавание, танцы. Укрепить мышцы помогут силовые тренировки, пилатес, йога.
Важный фактор риска радикулопатии — лишний вес. Поддерживать здоровую массу тела помогает сбалансированный рацион вкупе с достаточной физической активностью.
Кроме того, следует избегать травм, которые могут привести к появлению межпозвонковой грыжи: избегать поднятия тяжестей, особенно в одной руке, прыжков, падений, пристёгиваться в машине.
Источники
- Дегенеративные заболевания позвоночника : клинические рекомендации / Минздрав РФ. 2022.
- Amin R. M., Andrade N. S., Neuman B. J. Lumbar disc herniation // Curr Rev Musculoskelet Med. 2017. Vol. 10(4). P. 507–516. doi:10.1007/s12178-017-9441-4
- Schoenfeld A. J., Weiner B. K. Treatment of lumbar disc herniation: Evidence-based practice // Int J Gen Med. 2010. Vol. 3. P. 209–214. doi:10.2147/ijgm.s12270
Частые вопросы
врач-эксперт







