Гипергидроз (повышенная потливость)
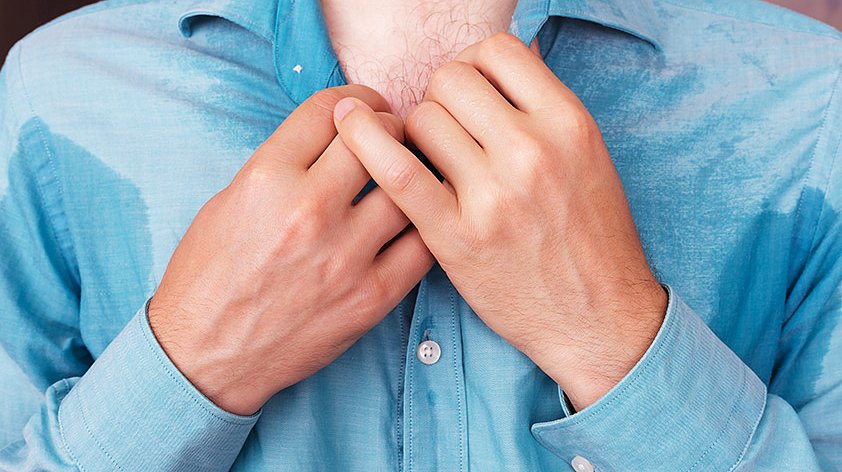
Как отличить нормальное потоотделение от усиленного
Пот — солёная и прозрачная жидкость, которую вырабатывают потовые железы.
Есть два типа потовых желёз: эккриновые и апокриновые. Апокриновых желёз мало — они находятся только в волосяных фолликулах. Эккриновых много, они располагаются по всему телу. Их главная функция — терморегуляция, то есть поддержание постоянной температуры тела. Объём выделяемого пота зависит от активности обоих типов желёз.
Человек рождается с определённым количеством потовых желёз: от 2 до 4 миллионов. Они становятся полностью активными в период полового созревания.
Благодаря выделению пота организм может регулировать температуру тела и избежать опасного для жизни перегрева.

В норме количество испаряющейся с кожи влаги составляет около 0,5 литра в сутки
Как правило, повышенная потливость возникает, когда человеку жарко, он занимается спортом, волнуется или болеет. Такая реакция — признак правильной работы организма.
Патологическая потливость обычно не зависит от этих триггеров и появляется спонтанно.
Заподозрить усиленное потоотделение можно в следующих случаях:
- человек потеет во сне,
- пот появляется без причины,
- усиленное потоотделение беспокоит больше 6 месяцев,
- потоотделение мешает заниматься повседневными делами.
У некоторых людей потовые железы особенно чувствительны к гормону стресса адреналину, поэтому, «почуяв» его в крови, они моментально раскрываются. В результате, стоит человеку немного поволноваться, его тело мгновенно покрывается липким потом. У других потовые железы вообще не умеют закрываться. Поэтому такие люди даже в спокойном состоянии потеют интенсивнее, чем остальные.
и делаем скидки до 30%
Начните экономить прямо сейчас!
Гипергидроз: общие сведения
Гипергидроз — это термин, который используют для описания чрезмерного потоотделения.

В норме потоотделение более выражено в области подмышечных впадин, ладоней и стоп, в которых расположено максимальное количество потовых желёз
Гипергидроз бывает двух типов: локализованный, который возникает на определённом участке, например в области подмышек, и генерализованный, при котором потоотделение усилено по всей поверхности тела.
Распространённость
Гипергидрозом страдает около 3% населения Соединённых Штатов Америки. Для России и других стран подобной статистики не ведётся. По некоторым данным, в нашей стране такое нарушение встречается у 5% населения.
Повышенное потоотделение может появиться в любом возрасте и не зависит от пола. Хотя женщины чаще обращаются к врачу с этой проблемой. Возможно, это связано с тем, что они, как правило, больше озабочены своей внешностью.
Код по МКБ
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) гипергидроз обозначают кодом R61.
Отдельно выделяют три группы нарушения: R61.0 («Локализованный гипергидроз»), R61.1 («Генерализованный гипергидроз») и R61.9 («Неуточнённый гипергидроз»).
Виды гипергидроза
По причине возникновения выделяют два вида гипергидроза: первичный и вторичный.
Первичный, или идиопатический, гипергидроз — это врождённая особенность, которая возникает по неизвестным причинам. Как правило, он проявляется уже в детском или подростковом возрасте и в большинстве случаев носит локальный характер: усиливается активность потовых желёз в подмышечных впадинах, на ладонях и ступнях.
Иногда первичный гипергидроз дополнительно классифицируют по локализации.
Виды первичного гипергидроза по локализации:
- подмышечный (аксиллярный);
- черепно-лицевой (краниофациальный);
- ладонный (пальмарный);
- подошвенный (плантарный);
- промежностный (перинеальный).
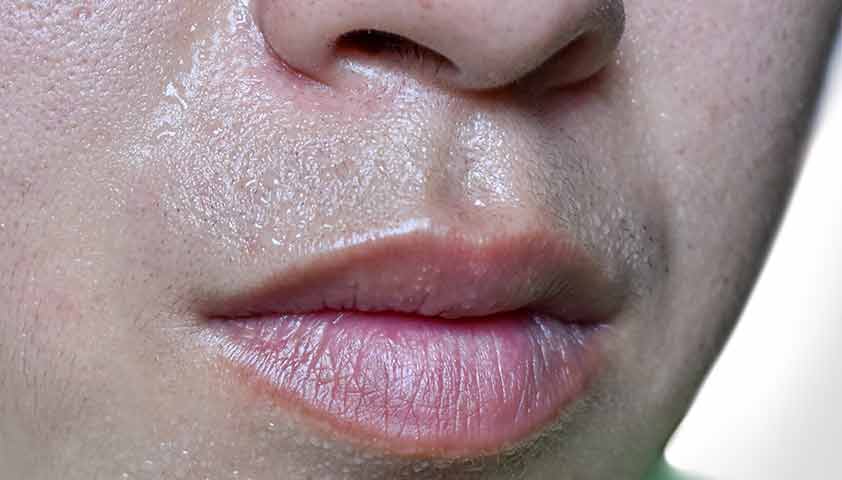
Вкусовой, или краниофациальный, гипергидроз — усиление потливости вокруг рта в ответ на употребление некоторых продуктов
По данным Международной ассоциации гипергидроза, от первичной формы этого состояния страдают в среднем около 5% людей. Распространённость вторичного гипергидроза выше — до 15%.
Пальмарный (ладонный) гипергидроз
Такая форма болезни становится частой причиной многочисленных проблем в социальной, эмоциональной и профессиональной сфере и способна привести к вынужденной изоляции.

При пальмарном гипергидрозе усиливается потоотделение в области ладоней
При ладонном гипергидрозе всё, к чему прикасается человек, становится влажным. Из-за этого детям с пальмарным гипергидрозом сложно учиться в школе: тетради и учебники пачкаются размазанными чернилами. Кроме того, люди с таким нарушением могут избегать рукопожатий и прикосновений, стараются не заниматься в секциях, в которых требуется удерживать в руках спортивный инвентарь (теннис, волейбол, стрельба).
Взрослые с пальмарным гипергидрозом испытывают не меньше ограничений: не могут работать с точной механикой, часами, электроникой, ювелирными изделиями и оптикой.
Чаще всего у людей с пальмарным гипергидрозом также усиленно потеют ступни или подмышечные впадины.
Плантарный (подошвенный) гипергидроз
Такую форму гипергидроза людям нередко удаётся успешно прятать от окружающих. Однако они вынуждены чаще менять обувь и носки, потому что постоянное воздействие влаги быстро разрушает ткань, а также постоянно носить закрытую обувь, чтобы не стесняться вспотевших ног. Кроме того, люди с подошвенным гипергидрозом часто страдают от простудных заболеваний в осенний и зимний сезон, потому что холодные взмокшие ступни быстрее замерзают.
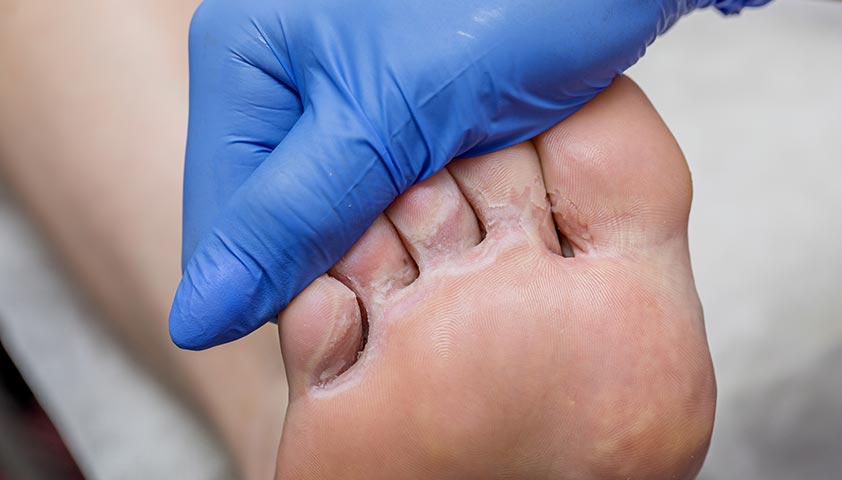
При плантарном гипергидрозе кожа стоп преет, поэтому возрастает риск грибковых заболеваний
Аксиллярный (подмышечный) гипергидроз
Такая форма гипергидроза характерна для подростков и взрослых, потому что связана с возрастающей гормональной активностью. Она может сочетаться с ладонным или подошвенным гипергидрозом, но обычно существует в изолированном виде.

Аксиллярный гипергидроз — самая частая форма повышенного потоотделения
Людям с аксиллярным гипергидрозом не помогают стандартные дезодоранты и антиперспиранты, поэтому они часто выбирают закрытую тёмную одежду, на которой не видны следы пота. Дополнительное неудобство — быстрое появление неприятного запаха.
Краниофациальный (черепно-лицевой) гипергидроз
При краниофациальной форме гипергидроза пот может выделяться как на всём лице и волосистой части головы, так и на отдельных участках: на носу, в области лба, верхней губы или щёк. Такая форма гипергидроза может как сочетаться с другими, так и развиваться изолированно. При этом первые проявления патологии иногда возникают уже в подростковом возрасте.

Потливость появляется в районе лба или верхней губы, но может затрагивать всё лицо
Нередко краниофациальный гипергидроз возникает вместе со стрессовым покраснением лица (так называемым блашинг-синдромом).
Перинеальный гипергидроз
Повышенная потливость промежности редко приводит к значительному дискомфорту, поэтому в большинстве случаев люди не обращаются за помощью и пользуются собственными уловками. Например, используют детскую присыпку, гигиенические прокладки или чаще меняют нижнее бельё.
Такая форма гипергидроза обычно возникает изолированно либо сочетается с усиленным подмышечным потоотделением.
Вторичный гипергидроз
Вторичный гипергидроз — состояние, которое возникает на фоне других патологий, приёма некоторых лекарств, а также ряда физиологических состояний вроде беременности, менопаузы и др.
Ожирение, подагра, ревматоидный артрит, рак, сахарный диабет, сердечно-сосудистые расстройства, дыхательная недостаточность, инфекционные процессы, эндокринопатии — все эти патологии могут сопровождаться чрезмерным потоотделением.
Кроме того, в зависимости от числа задействованных потовых желёз гипергидроз делят на локальный и генерализованный. При локальном гипергидрозе у человека потеют ладони, стопы, подмышки или голова. При генерализованном пот равномерно покрывает всё тело.
Причины гипергидроза
Причины гипергидроза многочисленны и зависят от формы патологии.
Точные причины первичного гипергидроза неизвестны. Считается, что триггером усиленного потоотделения может стать сильный стресс. Кроме того, учёные полагают, что первичный гипергидроз имеет генетические причины, потому что у 50% людей с такой патологией есть кровные родственники с повышенным потоотделением.
В 2006 году учёные из Японии выявили генетические аномалии, которые предрасполагают к появлению первичного ладонного гипергидроза.
Вторичный гипергидроз возникает на фоне других заболеваний или приёма некоторых лекарств.
Наиболее распространённые заболевания, провоцирующие вторичный гипергидроз:
- острые респираторные вирусные инфекции;
- злокачественная опухоль надпочечников;
- хроническая сердечная недостаточность;
- сахарный диабет;
- энцефалит — воспаление оболочек головного мозга;
- подагра — нарушение обмена веществ, при котором в суставах и других тканях откладываются кристаллы уратов в форме моноурата натрия или мочевой кислоты;
- ВИЧ-инфекция;
- фибромиалгия — хронический болевой синдром;
- гипертиреоз — гиперактивность щитовидной железы;
- лимфома — опухолевое заболевание лимфатической системы;
- ревматоидный артрит — воспалительное заболевание, характеризующееся симметричным поражением суставов и воспалением внутренних органов;
- опоясывающий лишай — вирусная инфекция, которая характеризуется появлением болезненной сыпи с одной стороны тела;
- туберкулёз.
Лекарственные препараты, приём которых может приводить к гипергидрозу:
- препараты для лечения болезни Альцгеймера,
- антидепрессанты,
- гормональные средства от астмы,
- противозачаточные препараты,
- инсулин для лечения диабета,
- препараты от мигрени,
- средства для лечения глаукомы,
- лекарства для лечения патологий щитовидной железы.
Кроме того, усиление потоотделения может происходить у людей с ожирением, женщин в менопаузе, а также у тех, кто регулярно злоупотребляет алкоголем.
Развитие гипергидроза
Потоотделение — часть системы терморегуляции. Пот выделяется, когда особый центр в головном мозге фиксирует повышение температуры тела или окружающей среды.
В такие моменты нервная система сигнализирует потовым железам о необходимости активизироваться. В результате протоки потовых желёз интенсивно сокращаются, впитывая влагу из окружающих тканей и выбрасывая её наружу. Так на поверхности кожи образуется пот, который и помогает снизить температуру тела.
При гипергидрозе работа центра терморегуляции нарушается и он постоянно сигнализирует железам о необходимости работать эффективнее, хотя объективных причин для этого нет.
Симптомы гипергидроза
Основной симптом гипергидроза — усиленное потоотделение, которое внешне проявляется мокрыми подмышками, ладонями, стопами, каплями пота на спине или лице.
Признаки гипергидроза:
- пот появляется без видимой причины (иногда даже во сне);
- кожа лица краснеет;
- проблема длится больше 6 месяцев;
- потоотделение нарушает распорядок дня и мешает заниматься повседневными делами.
Осложнения гипергидроза
Патология редко приводит к серьёзным осложнениям, но может провоцировать психологический дискомфорт и вынуждать человека дистанцироваться от общества.
Кроме того, усиленное потоотделение может осложняться раздражением и воспалением кожи, натиранием её в местах соприкосновения с одеждой.

Гипергидроз стоп может привести к отслаиванию верхнего слоя кожи и появлению натоптышей
Гипергидроз ступней также часто сочетается с грибковым поражением кожи и ногтей. Это связано с тем, что тёплая и влажная среда — идеальные условия для размножения и роста патогенных грибков.
Диагностика
Специальной диагностики гипергидроза не существует. Врач ставит диагноз на основании данных осмотра, анализа образа жизни и истории семьи пациента. Для того чтобы отличить гипергидроз от заболеваний, сопровождающихся таким симптомом, могут потребоваться результаты лабораторных и инструментальных исследований.
Лечением и диагностикой гипергидроза занимается врач-терапевт или дерматолог.
Когда следует обратиться к врачу
Обратиться к специалисту следует, если гипергидроз мешает вести привычный образ жизни.
Записаться на консультацию к врачу как можно скорее следует, если:
- повышенное потоотделение появилось резко;
- беспокоит боль или сдавливание в груди;
- появилась тошнота и рвота;
- человек беспричинно худеет;
- потливость проявляется в основном ночью.
Осмотр
В ходе осмотра врач проводит тщательное клиническое обследование: оценивает состояние кожи, нервной системы, измеряет артериальное давление, исследует щитовидную железу, лимфоузлы.
Если по результатам осмотра состояние здоровья человека в норме и его беспокоит только гипергидроз, врач, скорее всего, предположит первичную форму патологии. Другие симптомы, например лихорадка, учащённое сердцебиение, повышенная утомляемость, жажда, диарея, потеря веса, могут говорить о вторичном гипергидрозе. Такое состояние — повод для углублённой диагностики.
Лабораторная диагностика
Врач может назначить лабораторные исследования крови, чтобы оценить общее состояние здоровья и выявить хронические заболевания, которые могут служить причиной проблем с потоотделением.
Чтобы исключить хронические заболевания вроде гипо- или гипертиреоза, сахарного диабета, которые могут быть причиной усиленного потоотделения, назначают прицельные исследования крови на глюкозу, гормоны щитовидной железы, гликированный гемоглобин.
При подозрении на раннюю менопаузу у женщин в возрасте до 50 лет врач может назначить анализ крови на фолликулостимулирующий гормон и эстрадиол.
Инструментальные методы обследования
Людям с гипергидрозом не проводят инструментальное обследование, однако им может быть предложена проба Минора, или йод-крахмальный тест. В ходе процедуры на кожу наносят водный раствор Люголя (раствор йода) и припудривают обработанный участок крахмалом. Вспотевшие области мгновенно окрашиваются в фиолетово-чёрный цвет. Метод используется для определения границ гипергидроза.
Проба с йодом и крахмалом необходима только перед хирургическим лечением гипергидроза или проведением ботулинотерапии.
Лечение гипергидроза
Чтобы понять, как бороться с проблемой повышенного потоотделения, важно определить тип гипергидроза. Для лечения используют антиперспиранты с хлоридом алюминия, физиотерапию, салфетки с тозилатом гликопиррония, лекарства внутрь, инъекции ботокса, а в крайних случаях — хирургическое вмешательство.
В случае вторичного гипергидроза терапия будет направлена на первопричину болезни. Например, врач может выписать гормоны или другие препараты, чтобы скорректировать гормональный дисбаланс.
Первичный гипергидроз лечат с помощью инъекций ботулотоксина или хирургически. Кроме того, врач порекомендует специальные косметические и уходовые средства для контроля потоотделения.
Локальные методы лечения гипергидроза
Пациентам с лёгкой формой гипергидроза врач может рекомендовать салфетки, смоченные раствором тозилата гликопиррония.
Кроме того, специалисты назначают антиперспиранты с гексагидратом хлорида алюминия и этиловым спиртом в составе. Такие антиперспиранты отпускаются по рецепту и помогают уменьшить потливость в подмышечных впадинах, на коже ладоней и стоп.
Как правило, их рекомендуют применять на ночь и смывать с утра. Такие препараты наносят 1–2 раза в неделю.
Чем различаются дезодорант и антиперспирант
Многие ошибочно употребляют эти слова как синонимы. Однако на самом деле у дезодоранта и антиперспиранта разное действие и задачи.
Дезодорант устраняет исключительно неприятный запах. В его составе есть отдушки, которые маскируют запах пота, и бактерицидные вещества, которые подавляют жизнедеятельность бактерий и таким образом также ослабляют запах. Антиперспирант содержит в составе соли алюминия и работает на сужение потовых желёз, подавляя или блокируя процесс выделения пота.
Если проблема только в неприятном запахе, то рекомендуется выбирать дезодоранты, а если в чрезмерном потоотделении — антиперспиранты.
Как правильно пользоваться антиперспирантом
В рекламе обычно показывают людей, которые наносят антиперспирант утром после душа. Однако это крайне неверно. Дело в том, что потовые железы активнее работают с утра, поэтому действующим веществам из антиперспиранта сложнее проникнуть внутрь желёз. Активно выделяющийся пот сразу смывает нанесённый антиперспирант. Кроме того, есть риск получить раздражение кожи по типу химического ожога из-за контакта веществ из антиперспиранта с влажной поверхностью.

Антиперспирант лучше работает на сухой коже
Несмотря на распространённое убеждение, антиперспиранты нужно наносить не утром, а вечером перед сном. В это время потовые железы менее активны, поэтому действующие вещества легко попадают в выводные протоки и остаются в них, проявляя свои свойства по максимуму.
Медикаментозное лечение гипергидроза
При лечении вторичного гипергидроза применяют лекарственные препараты системного действия: антихолинергические средства, гормональные лекарства, антидепрессанты. В большинстве случаев такое лечение эффективно, но редко применяется длительно из-за частого развития побочных эффектов.
Такие препараты также регулируют нервные импульсы, провоцирующие чрезмерное потоотделение. Как правило, большинство пациентов наблюдают уменьшение потливости примерно через 2 недели после начала приёма подобных средств.
Уколы для лечения гипергидроза
Для терапии гипергидроза используют инъекции ботокса — многофункционального препарата, который делают из ботулотоксина. Сам токсин опасен для жизни и обычно попадает в организм через заражённую еду, вызывая тяжёлое заболевание — ботулизм. Однако при введении в кожу ботулотоксин не представляет угрозы. Его действие основано на ослаблении тонуса мышц или блокировке работы мелких нервных окончаний.
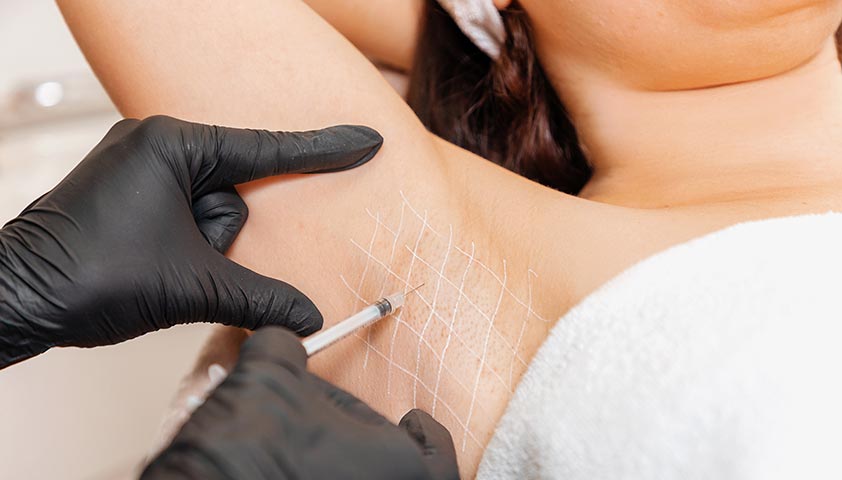
Кроме потливости, уколы ботокса ослабляют ещё и запах
Укол ботокса делают в область подмышечной впадины, где он блокирует вещества, отправляющие сигнал сальным железам о том, что пора выделять пот. За счёт этого потоотделение снижается в среднем на 80%. Эффект длится 6–7 месяцев.
Побочные эффекты ботулинотерапии гипергидроза возникают редко.
Возможное побочное действие ботулинотерапии:
- боль, отёк и жжение в местах инъекции;
- тошнота;
- зуд;
- головная боль.
Инструментальные методы лечения гипергидроза
Для коррекции локального гипергидроза на ладонях и ступнях применяют ионофорез. Руки и ноги погружают в ванночку с тёплой водой, сквозь которую пускают слабый электрический ток.

Процедура ионофореза абсолютно безболезненна. Фото: Mindfulpersian
Большинству людей достаточно 2–4 процедур продолжительностью до получаса, чтобы значительно уменьшить потоотделение на проблемных участках.
Хирургическое лечение гипергидроза
В тяжёлых случаях гипергидроза или при неэффективности медикаментозных и инструментальных методов лечения врач может назначить хирургическое вмешательство: удаление потовых желёз или блокирование нервных окончаний — симпатэктомию.
Полное удаление потовых желёз обычно используют при повышенной потливости в подмышечных впадинах. Симпатэктомия применяется при всех видах гипергидроза.
Прогноз и профилактика гипергидроза
Прогноз первичного гипергидроза благоприятный, осложнения, как правило, не развиваются. Прогноз вторичного гипергидроза напрямую связан с первичным заболеванием и зависит от эффективности его лечения.
Профилактика гипергидроза
Специфической профилактики гипергидроза не разработано, основные меры сводятся к тому, чтобы минимизировать потоотделение.
Способы, которые помогают ослабить чрезмерное потоотделение:
- носить лёгкую свободную одежду из дышащих натуральных тканей (хлопка или льна);
- всегда надевать носки под закрытую обувь;
- использовать антиперспиранты: они снижают усиленную потливость, в отличие от дезодорантов, которые просто маскируют запах;
- регулярно принимать душ: он помогает держать под контролем количество бактерий на коже;
- использовать влажные салфетки при необходимости;
- попробовать способы контроля стресса: медитации, практики осознанности, дыхательные упражнения;
- носить обувь и носки из натуральных материалов, которые позволяют ногам дышать и таким образом предотвращают потливость ног;
- носить влагоотводящие спортивные носки при т активном образе жизни;
- менять носки один или два раза в день, каждый раз тщательно высушивая ноги после мытья;
- проветривать ноги: ходить босиком, когда это возможно, или время от времени разуваться;
- ограничить употребление продуктов и напитков, провоцирующих потоотделение (например, обжигающего чая и кофе, алкоголя, острой и пряной пищи).
Источники
- Mold J. W., Holtzclaw B. J., McCarth L. Night sweats: a systematic review of the literature // J Am Board Fam Med. 2012. Vol. 25(6). P. 878–893. doi:10.3122/jabfm.2012.06.120033. PMID: 23136329
- Viera A. J., Bond M. M., Yates S. W. Diagnosing night sweats // Am Fam Physician. 2003. Vol. 67(5). P. 1019–1024.
- Bryce C. Persistent Night Sweats: Diagnostic Evaluation // Am Fam Physician. 2020. Vol. 102(7). P. 427–433.
- Glaser D. A., Hebert A. A., Nast A., et al: Topical glycopyrronium tosylate for the treatment of primary axillary hyperhidrosis: Results from the ATMOS-1 and ATMOS-2 phase 3 randomized controlled trials // J Am Acad Dermatol. 2019. Vol. 80(1). P. 128 138.e2. doi:10.1016/j.jaad.2018.07.002
врач-эксперт







