Гломерулонефрит
Почки: строение и функции
Почки представляют собой парный орган в форме бобов, каждая из них размером примерно с кулак. Они расположены по обе стороны позвоночника примерно на уровне поясницы.
Снаружи почка покрыта оболочкой. Под ней находится паренхима — ткань почки, которая выполняет основную функцию, фильтрует кровь. Паренхима состоит из коркового и мозгового вещества. Ближе к вогнутому краю располагается почечная лоханка. Она отвечает за сбор мочи и подачу её в мочеточники — две трубки, которые соединяют почки с мочевым пузырём.
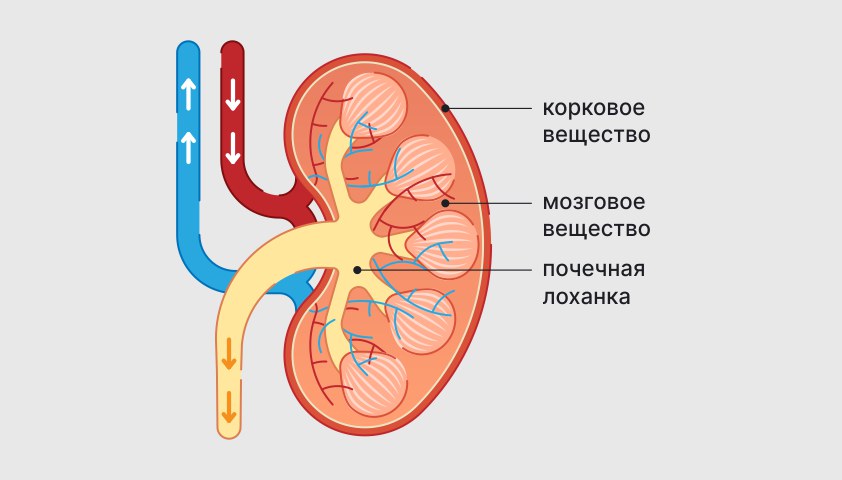
Строение почки
Паренхима почки состоит из крошечных нефронов. Именно они фильтруют кровь и выводят ненужные вещества из организма. Каждый нефрон включает почечный клубочек — гломерулу (шар, образованный мелкими кровеносными капиллярами), а также каналец и собирательную трубочку.
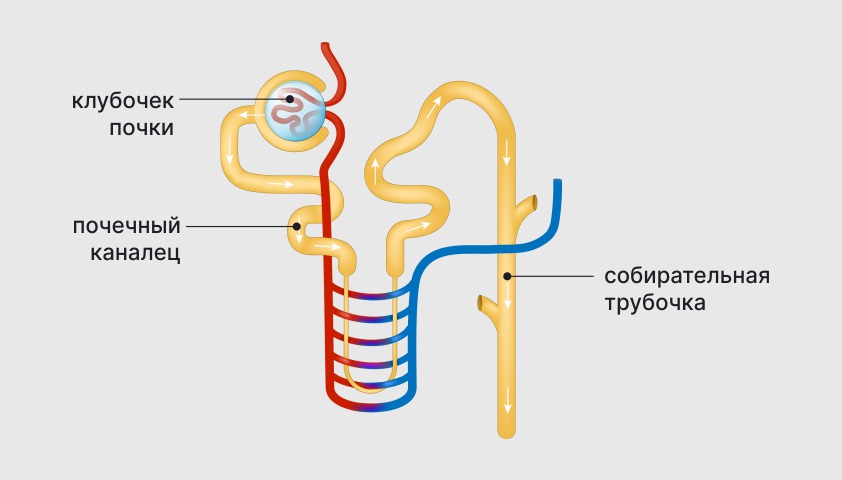
Строение нефрона
и делаем скидки до 30%
Начните экономить прямо сейчас!
Гломерулонефрит: общие сведения
Гломерулонефрит — это воспаление почечных клубочков, которые отвечают за первичную очистку крови от продуктов обмена, излишков жидкости и токсинов.
При гломерулонефрите фильтрация крови ухудшается и почки перестают полноценно выполнять свою функцию.
Гломерулонефрит может развиться в любом возрасте. У детей и подростков он обычно связан с бактериальной ангиной, фарингитом (воспалением слизистой оболочки глотки) или кожной инфекцией. У взрослых — со сбоем в работе иммунной системы, нарушением обмена веществ, хроническими заболеваниями. У пожилых гломерулонефрит нередко сочетается с артериальной гипертензией, сахарным диабетом.
В Международной классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра, гломерулонефриту присвоен код N03.
Причины гломерулонефрита
В большинстве случаев гломерулонефрит развивается после перенесённой инфекции, прежде всего стрептококковой. Во время ангины, фарингита, скарлатины, кожных заболеваний иммунная система начинает интенсивно вырабатывать антитела — особые белки, призванные уничтожить микробов. Но иногда скопления таких антител оседают в почечных клубочках и запускают там воспалительный процесс.
Помимо стрептококковой инфекции, спровоцировать гломерулонефрит могут мононуклеоз, вирусные гепатиты B и C. Механизм развития болезни примерно такой же: иммунная система реагирует на бактерии или вирусы, но при этом повреждает здоровые ткани почек.
Кроме того, вызвать гломерулонефрит могут аутоиммунные заболевания — системная красная волчанка, системные васкулиты. В таком случае иммунная система начинает по ошибке атаковать ткани и органы, в том числе и почки.
Реже причиной гломерулонефрита становятся хронические инфекции (например, эндокардит — воспаление внутренней оболочки сердца), абсцессы АбсцессОграниченная гнойная полость в органах или тканях., приём некоторых лекарственных препаратов (антибиотиков, нестероидных противовоспалительных средств), воздействие тяжёлых металлов (ртути, свинца, кадмия, меди, мышьяка и других).
Приблизительно у трети людей с диагнозом «гломерулонефрит» определить точную причину болезни не удаётся.
Виды гломерулонефрита
По причинам возникновения различают две большие группы гломерулонефритов.
Первичный гломерулонефрит — повреждение почечных клубочков, которое произошло по неизвестной причине. На практике его также называют идиопатическим.
Вторичный гломерулонефрит — заболевание, связанное с инфекциями, хроническими аутоиммунными болезнями, реакцией на токсичные химические вещества или некоторые лекарства.
В зависимости от ключевых симптомов выделяют пять форм гломерулонефрита.
- Скопление жидкости в грудной и брюшной полости
- Большое количество белка в моче
- Повышенный уровень холестерина в крови
- Головная боль
- Недомогание
- Высокий уровень белка в моче
- Отёки лица и ног
- Повышенное артериальное давление — особенно по ночам
- Тупая ноющая боль в пояснице
- Повышенная утомляемость
- Небольшое количество белка и крови в моче
Острый гломерулонефрит и его симптомы
В зависимости от течения гломерулонефрит бывает острый и хронический.
Острый гломерулонефрит развивается внезапно, чаще всего через 1–3 недели после перенесённой инфекции — особенно стрептококковой ангины или фарингита. В этот период иммунная система активно вырабатывает антитела против бактерий и вирусов.
Такие антитела могут осесть в почечных клубочках и запустить воспалительный процесс. В результате фильтрация крови ухудшается: клубочки становятся проницаемыми для веществ, которые в норме не должны попадать в мочу, прежде всего для эритроцитов и белка.

При гломерулонефрите в моче появляются примеси крови, которые иногда можно заметить невооружённым глазом
Вместе с этим снижается способность почек выводить лишнюю жидкость и соли, что вызывает отёки — чаще на лице, веках, ногах, повышение артериального давления, головную боль.
У детей острый гломерулонефрит — при правильной терапии — обычно заканчивается полным выздоровлением. У взрослых болезнь протекает тяжелее и может перейти в хроническую форму.
Хронический гломерулонефрит и его симптомы
Хронический гломерулонефрит — воспаление почечных клубочков, которое продолжается месяцами, а иногда и годами.
Со временем почечные клубочки повреждаются и замещаются соединительной (рубцовой) тканью, а почки перестают фильтровать кровь.
На ранней стадии симптомы хронического гломерулонефрита могут быть малозаметными. Иногда единственным признаком становятся изменения в общем анализе мочи — появление в ней белка и эритроцитов.
По мере прогрессирования болезни развиваются стойкие отёки, артериальное давление повышается, аппетит становится хуже.
Осложнения гломерулонефрита
Без лечения гломерулонефрит может привести к тяжёлой почечной недостаточности, требующей гемодиализа или даже пересадки почки.

Гемодиализ — очищение крови от токсинов с помощью специального аппарата, искусственной почки
Наиболее распространённые осложнения гломерулонефрита:
- вторичные вирусные и бактериальные инфекции;
- тяжёлая артериальная гипертензия, из-за которой существенно возрастает нагрузка на сердце, сосуды, головной мозг, может произойти инфаркт или инсульт;
- тромбоз — закупорка сосудов плотными кровяным сгустками;
- сердечная недостаточность, связанная с задержкой жидкости и высоким артериальным давлением;
- хроническая почечная недостаточность — процесс, при котором почки перестают полноценно выводить из организма токсины и избыток жидкости, что приводит к снижению аппетита, сухости кожи, проблемам с концентрацией внимания;
- острая почечная недостаточность — состояние, которое сопровождается выраженной слабостью, тошнотой и рвотой, сильными отёками, повышением артериального давления, нарушением сердечного ритма;
- отёк лёгких — опасное для жизни состояние, которое сопровождается одышкой, ощущением нехватки воздуха, кашлем с пенистой мокротой.
Диагностика гломерулонефрита
Если появились симптомы гломерулонефрита, следует обратиться к терапевту или нефрологу, а ребёнка отвести к педиатру или детскому нефрологу.
На приёме врач спросит, была ли у пациента кровь в моче — особенно после инфекционных заболеваний, есть ли жалобы на повышенное артериальное давление, боль в пояснице. Затем специалист перейдёт к осмотру — измерит кровяное давление, проверит, нет ли отёков на лице и голенях, стопах.
Чтобы уточнить диагноз, врач назначит лабораторные и инструментальные исследования.
Общий анализ мочи — один из основных методов диагностики гломерулонефрита. Он позволяет выявить эритроциты (кровь в моче), белок, цилиндры ЦилиндрыМаленькие «слепки» из белка и клеток, которые образуются внутри канальцев почек. (маркер повреждения почечных клубочков), изменение плотности мочи.
Чтобы проверить работу почек, назначают биохимический анализ крови с определением креатинина, мочевины, а также расчёт скорости клубочковой фильтрации — СКФ. Эти показатели помогают понять, сохранена ли способность органа фильтровать кровь.
Так как гломерулонефрит часто связан со сбоем в работе иммунной системы, могут потребоваться дополнительные анализы.
Наиболее точным методом, который позволит поставить верный диагноз, была и остаётся биопсия. Во время этой процедуры врач возьмёт небольшой образец ткани почки, затем изучит его под микроскопом. Исследование проводится не всегда и строго по показаниям, поскольку в большинстве случаев удаётся поставить диагноз по анализам мочи, крови, а также по соответствующей клинической картине болезни.

Биопсию почки проводят под местной анестезией и контролем УЗИ: врач заберёт иглой небольшой столбик ткани и изучит его под микроскопом
Для уточнения диагноза исследование биопсийного материала почки часто совмещают с иммуногистохимическим.
Лечение гломерулонефрита
Тактика лечения зависит от вида гломерулонефрита — острый или хронический, а также от уровня артериального давления, выраженности отёков и сохранности функции почек.
Главные задачи лечения — остановить воспалительный процесс и предотвратить развитие почечной недостаточности.
Острый гломерулонефрит нередко лечат в стационаре (особенно если у пациента сильно повышено артериальное давление и есть отёки, снижено количество отделяемой мочи), хронический — амбулаторно, при условии того, что человек регулярно приходит на приём к нефрологу и сдаёт все необходимые анализы.
Медикаментозная терапия
Если гломерулонефрит возник после бактериальной инфекции (например, стрептококковой ангины), назначают антибиотики. Если заболевание связано со сбоем в работе иммунной системы, применяют лекарственные препараты, которые подавляют избыточную активность иммунитета.
Лекарственные препараты, которые используют для лечения гломерулонефрита:
- глюкокортикостероиды: уменьшают воспаление, подавляют иммунную реакцию;
- цитостатики или другие иммунодепрессанты: при тяжёлых формах или быстропрогрессирующем гломерулонефрите;
- ингибиторы ангиотензинпревращающего фермента (ИАПФ) и блокаторы рецепторов ангиотензина II (БРА): помогают нормализовать артериальное давление и снизить потерю белка с мочой;
- мочегонные: выводят из организма избыток жидкости.
Диета и режим
При гломерулонефрите почки работают с перегрузкой, поэтому важной частью лечения становится правильный режим и питание.
В острой фазе болезни или при обострении хронического гломерулонефрита показан постельный режим. Следует избегать переохлаждения, стресса и инфекций, поскольку они могут усугубить воспалительный процесс.
Если показатели крови и мочи стабильны, допустима умеренная физическая активность — спокойные прогулки на свежем воздухе, лёгкая гимнастика.
Питание при гломерулонефрите должно быть направлено на то, чтобы снизить нагрузку на почки и не допустить отёков и повышения артериального давления.
Прежде всего нужно снизить количество употребляемой соли до минимума или на время полностью исключить её из рациона. В некоторых случаях врач также рекомендует ограничить суточное количество жидкости. Допустимый объём рассчитывается индивидуально — с учётом количества мочи, выделенной за предыдущие сутки.
Также целесообразно уменьшить содержание белка: сократить употребление красного мяса, жирных мясных продуктов. Если функция почек сохранена, строгого ограничения белка может не понадобиться.
Прогноз и профилактика гломерулонефрита
Прогноз при гломерулонефрите зависит от формы болезни, степени повреждения почек, сроков начала лечения и того, насколько тщательно пациент соблюдает рекомендации врача.
При остром гломерулонефрите, особенно у детей и молодых людей, прогноз обычно благоприятный: воспаление полностью проходит, а функция почек восстанавливается. Однако даже после выздоровления пациенту в течение нескольких месяцев нужно наблюдаться у нефролога, чтобы убедиться в том, что показатели крови и мочи нормализовались.
У взрослых острый гломерулонефрит нередко протекает тяжелее и склонен к переходу в хроническую форму. В таком случае требуется более длительное наблюдение.
Прогноз хронического гломерулонефрита более неоднозначный. У одних пациентов функция почек при правильном лечении сохраняется, у других — постепенно снижается. На скорость прогрессирования болезни в этом случае влияет несколько факторов: уровень артериального давления, количество белка, которое организм теряет с мочой, выраженность воспаления, сопутствующие заболевания (такие как сахарный диабет).
Тяжёлая форма гломерулонефрита может привести к почечной недостаточности.
Основные правила профилактики гломерулонефрита:
- обязательно лечить любые инфекционные заболевания, не прекращать принимать антибиотики, которые назначил врач, раньше срока;
- следить за артериальным давлением — измерять его хотя бы 1 раз в неделю;
- не принимать бесконтрольно лекарственные препараты, прежде всего антибиотики, нестероидные противовоспалительные средства;
- по возможности нужно отказаться от курения (эта вредная привычка приводит к повреждению почек) и следить за весом (избыточный вес и ожирение повышают риск развития осложнений).
Источники
- Гломерулярные болезни: иммуноглобулин А-нефропатия : клинические рекомендации / Ассоциация нефрологов. 2024.
- Урология : российские клинические рекомендации / под ред. Ю. Г. Аляева, П. В. Глыбочко, Д. Ю. Пушкаря. М., 2015.
- Anatomy of the urinary system // Johns Hopkins Medicine.
- Мухин Н. А. Нефрология. Национальное руководство. Краткое издание. М., 2020.
- Вайнберг З. С. Клиническая урология для врача поликлиники. М., 2000.
Частые вопросы
врач-эксперт







