Скарлатина

и делаем скидки до 30%
Начните экономить прямо сейчас!
Что такое скарлатина
Скарлатина — острая бактериальная инфекция, которая передаётся от человека к человеку воздушно-капельным путём. Чаще болеют дети 3–10 лет.
Основные симптомы скарлатины — ангина, высокая температура и характерная ярко-красная сыпь по всему телу. Из-за цвета сыпи появилось и название болезни: от английского scarlet fever — «пурпурная лихорадка».
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) скарлатина обозначается кодом A38.
Причина заболевания
Возбудитель скарлатины — бета-гемолитический стрептококк группы А (БГСА, Streptococcus pyogenes). Микроб называют гемолитическим из-за его способности полностью разрушать (гемолизировать) красные клетки крови эритроциты.
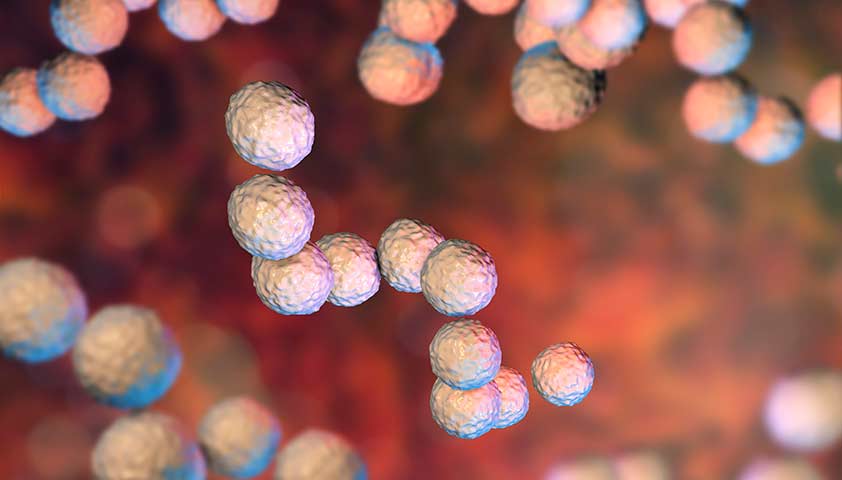
Стрептококк — неподвижный микроб сферической формы, который образует короткие цепочки вместе с другими стрептококками
Стрептококки — очень распространённые микроорганизмы, их часто обнаруживают на коже или слизистых оболочках человека. Бета-гемолитический вид — самый опасный (патогенный) из семейства стрептококков, его редко выявляют у здоровых людей.
Из-за БГСА у человека развиваются инфекции верхних дыхательных путей, кожи, а также тяжёлые осложнения, которые могут угрожать жизни, например менингит, эндокардит, пневмония, сепсис.
Микроб выдерживает нагревание до +70 °С в течение часа и хорошо переносит замораживание, но его можно легко уничтожить дезинфицирующими средствами.
Способы заражения скарлатиной
Возбудитель скарлатины чаще всего распространяется воздушно-капельным путём. Заражённый стрептококком человек выделяет микрокапли слюны, которые разлетаются на 0,5–1,5 м при разговоре, чихании, кашле.
Таким образом скарлатина быстро распространяется в общественных местах, например в детских садах или школах. Длительное тесное общение людей только способствует заражению.
По данным эпидемиологов, каждый год в России скарлатиной заболевают 45,7 тысячи человек. Из них 44,9 тысячи — дети до 14 лет.
Возможен контактный путь передачи скарлатины — через загрязнённые руки или предметы обихода (игрушки, дверные ручки, столовые приборы). Когда больной человек при чихании или кашле подносит руку ко рту, болезнетворные микробы попадают на ладони, а затем переносятся на предметы. Здоровый человек инфицируется, если касается загрязнённых предметов, а затем — носа или рта.
Возбудитель болезни также может проникнуть в организм через повреждённую кожу. Очень редко заражение скарлатиной происходит через пищу или воду.
Этапы развития скарлатины
Как и все инфекционные заболевания, скарлатина протекает в несколько этапов (периодов). Развитие инфекции начинается с инкубационного периода, затем следуют этапы начала и разгара болезни, после — выздоровление.
Инкубационный, или скрытый, период — время от момента заражения до появления первых симптомов. В среднем этот этап при скарлатине длится 2–7 дней, в редких случаях сокращается до нескольких часов или растягивается почти до 2 недель.
Начало болезни — на размножение микробов и накопление продуктов их жизнедеятельности организм человека реагирует повышением температуры, ломотой в теле, головной болью, покраснением горла, увеличением лимфоузлов.
Всё это неспецифичные симптомы, которые могут быть признаком и других инфекций, поэтому без лабораторных анализов диагностировать скарлатину на начальном этапе невозможно. Период начала болезни длится от нескольких часов до 1–2 дней.
Разгар болезни — ярко проявляются симптомы, по которым врач может распознать конкретный вид инфекции. Для скарлатины это характерная мелкоточечная сыпь на теле, налёт на языке и нёбных миндалинах. Период разгара скарлатины длится 4–5 дней.
Выздоровление — симптомы болезни уменьшаются, а состояние пациента улучшается. При скарлатине этот период обычно начинается со 2-й недели болезни и может длиться 10–20 дней.
Симптомы скарлатины
Начало скарлатины бурное, на первый план выступают признаки интоксикации организма.
Симптомы интоксикации организма:
- повышение температуры до 38 °C и выше,
- тошнота или рвота,
- слабость,
- головная боль.
На фоне этих симптомов появляются изменения в ротоглотке: яркое покраснение нёбных миндалин (гланд), дужек и язычка. Развивается острый тонзиллит (ангина), появляются жалобы на боли в горле.
Виды острого тонзиллита при скарлатине:
- катаральный: лёгкая форма, при которой только краснеет зев и увеличиваются миндалины;
- фолликулярный: на нёбных миндалинах появляются бело-жёлтые точки диаметром 1–3 мм — это фолликулы (узелки в толще миндалин), заполненные гноем;
- лакунарный: тяжёлая форма, при которой гной скапливается в углублениях (лакунах) нёбных миндалин;
- язвенно-плёнчатый: поверхность миндалин покрывает гнойный налёт, при удалении которого образуются язвы.
На острый воспалительный процесс в ротоглотке реагируют лимфоузлы передней поверхности шеи. Они увеличиваются, уплотняются и становятся болезненными на ощупь — развивается регионарный лимфаденит.
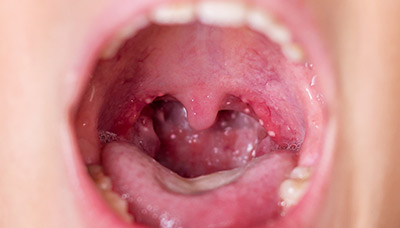
Острый фолликулярный тонзиллит — на фоне красных увеличенных миндалин видны множественные желтовато-белые точки
В разгар скарлатины появляются специфические симптомы — сыпь и изменения языка.
Яркая мелкоточечная сыпь (1–2 мм) на фоне покрасневшей кожи появляется по всему телу через 1–2 дня после начала заболевания. Свободным от сыпи остаётся только носогубный треугольник, выделяющийся бледностью.
Элементы сыпи настолько густо расположены, что создаётся ощущение сплошной красноты. В естественных складках кожи (подмышечных впадинах, паху, на сгибах рук и ног) концентрация сыпи выше. На 3–4-й день она начинает бледнеть, становится слабо-розовой.
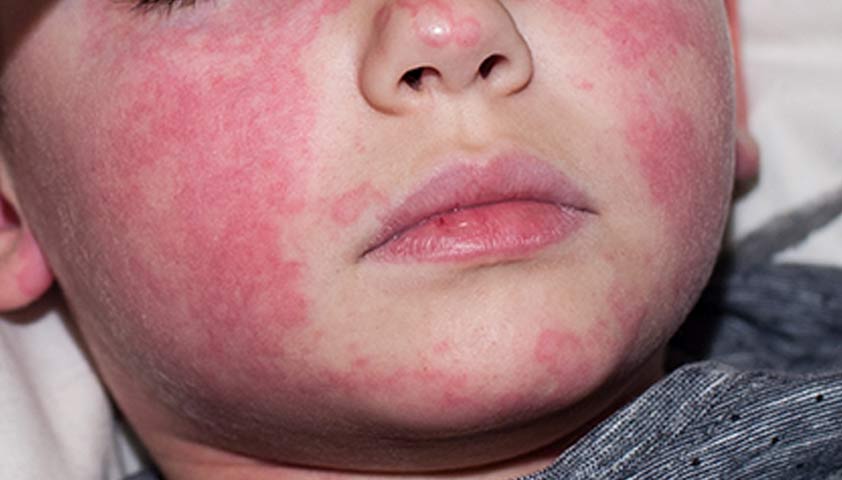
Бледный носогубный треугольник на фоне яркой пятнистой сыпи — один из характерных признаков скарлатины
Изменения языка. На пике болезни язык покрывается густым белым налётом, через который видны увеличенные вкусовые сосочки. Через 1–2 дня язык освобождается от налёта, начиная с боковых поверхностей и кончика. Остаётся ярко-красная поверхность с отчётливо выступающими сосочками — язык становится похож на малину или клубнику.
Этот характерный признак скарлатины называют «малиновый язык», реже — «клубничный язык». Яркая окраска и увеличение вкусовых сосочков сохраняются до 9–10-го дня заболевания, затем язык постепенно приобретает обычный вид.
В период выздоровления исчезает кожная сыпь, но проявляется шелушение: на лице становятся заметны мелкие, а на шее и теле — более крупные чешуйки эпидермиса. На стопах и ладонях кожа отслаивается крупными пластинами.
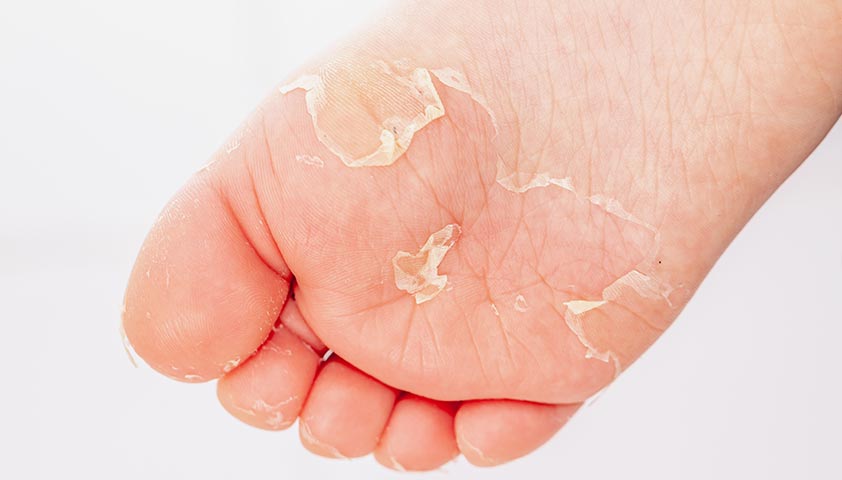
Пластинчатое шелушение на стопе
Вместе с кожными изменениями в течение 10–14 дней угасают все остальные симптомы скарлатины.
Особенности скарлатины у детей и взрослых
Скарлатина считается детской инфекцией: её чаще всего переносят в возрасте 3–10 лет, только 2% заболевших — взрослые.
Повторные случаи заболевания скарлатиной отмечаются только у 4–6% детей.
У большинства людей иммунитет к скарлатине сохраняется на всю жизнь.
Скарлатина у детей до года
Дети грудного возраста редко болеют скарлатиной. У малышей чаще всего есть иммунитет к этой инфекции, который передаётся через плаценту от ранее переболевшей матери.
Если ребёнок до года всё же заболел скарлатиной, то клинические проявления чаще всего минимальны: невысокая температура, неярко выраженная сыпь, которая быстро исчезает, незначительное шелушение кожи.
Однако у детей без иммунитета к скарлатине симптомы тяжёлые: резкое повышение температуры, некротическая ангина и различные гнойные осложнения.
Особенности скарлатины при беременности
Скарлатина, в отличие от другой детской инфекции, краснухи, не влияет на развитие плода. Если вовремя начать лечение и выполнять рекомендации врача, у беременной быстро исчезают симптомы и улучшается самочувствие.
Механизм развития скарлатины
Стрептококк проникает в организм через слизистые оболочки верхних дыхательных путей и прикрепляется к нёбным миндалинам. В месте внедрения микроорганизмов развивается воспаление — ангина.
В это же время на организм воздействуют многочисленные факторы патогенности микроба — продукты жизнедеятельности (токсины, ферменты) и компоненты его клеточной стенки. Они помогают стрептококку противодействовать иммунной защите человека, размножаться и распространяться по организму.
На токсины организм человека реагирует повышением температуры, рвотой и общим недомоганием. Токсины стрептококка, попавшие в кровоток, повреждают мелкие сосуды кожи и вызывают местную воспалительную реакцию — появляется мелкоточечная геморрагическая сыпь.
После выздоровления у человека развивается стойкий иммунитет к скарлатине.
Классификация скарлатины
Скарлатину классифицируют по типам и тяжести течения заболевания.
Классификация скарлатины по типам
Типичная скарлатина. Это классическая форма инфекции, она встречается чаще всего. Протекает с лихорадкой, острым тонзиллитом и сыпью.
Атипичная, или экстрафарингеальная, скарлатина — редкий тип заболевания, при котором первичный очаг находится вне ротоглотки. Входными воротами инфекции могут быть родовые пути, ожоговая или раневая поверхность. В этих случаях сыпь в основном концентрируется в месте внедрения стрептококка. Признаков ангины нет или присутствует лёгкое покраснение зева.

Температура тела и общее состояние могут значительно изменяться в зависимости от тяжести течения скарлатины
Классификация скарлатины по степени тяжести
Лёгкая степень. Повышение температуры до 38,0 ºС, ангина с лёгким покраснением нёба, может быть однократная рвота. Лимфоузлы немного увеличиваются, сыпь неяркая, держится 1–2 дня.
Средняя степень. Температура повышается до 39–40 °С, появляются выраженные симптомы интоксикации организма — головная боль, вялость, повторная рвота. Ангина фолликулярная или лакунарная, лимфоузлы увеличенные, плотные и болезненные. Сыпь обильная, яркая, сохраняется 3–4 дня.
Тяжёлая степень. Клиническая картина отличается в зависимости от преобладающего фактора — токсического или септического.
При септическом на первый план выступает попадание стрептококка из первичного очага заражения в органы через кровь. В этом случае формируются множественные очаги инфекции.
При токсическом главное разрушительное действие на организм оказывают токсины, которые выделяют микробы.
Клинические проявления тяжёлых форм скарлатины:
- Токсическая: температура 40 °С и выше, судороги, изменение сознания, бред, снижение артериального давления. Возможно развитие инфекционно-токсического шока, при котором нарушаются функции всех жизненно важных органов и систем с последующим летальным исходом.
- Септическая: температура 40 °С и выше, обширные и глубокие некрозы на миндалинах с переходом на другие участки тела — уши, шею, височную кость, носовые пазухи, лимфоузлы.
- Смешанная (токсико-септическая): в начале заболевания развивается как токсическая форма, а на 3–4-й день возникают некрозы.
Тяжёлые и среднетяжёлые формы развиваются редко, если при первых признаках скарлатины обратиться за медицинской помощью и начать лечение.
Осложнения скарлатины
Исторически скарлатина считалась серьёзной детской инфекцией с высокой смертностью. Современные схемы лечения сделали скарлатину относительно лёгким заболеванием, но осложнения всё же бывают.
Осложнения делятся на две категории:
- гнойные (септические);
- негнойные (инфекционно-аллергические).
Гнойные осложнения, как правило, возникают в первую неделю заболевания из-за распространения инфекции из первичного очага.
Основные гнойные осложнения:
- отит — воспаление уха;
- синусит — воспаление пазух носа;
- мастоидит — воспаление сосцевидного отростка височной кости;
- артрит — воспаление суставов;
- шейный лимфаденит — воспаление лимфатических узлов шеи;
- бактериальный менингит — воспаление оболочек мозга.
Негнойные осложнения обычно развиваются из-за неадекватного иммунного ответа организма человека на возбудителя инфекции. Дело в том, что некоторые токсины стрептококка имеют сходные структуры с тканями сердца, почек, суставов.
Когда активизируется иммунная защита, то под её удар попадают не только чужеродные агенты, но и клетки собственного организма — происходит аутоиммунная реакция. Обычно она развивается через 2–4 недели после перенесённой скарлатины.
Значимые негнойные осложнения:
- острая ревматическая лихорадка (ревматизм) — системное заболевание, которое чаще всего поражает сердечные клапаны и суставы;
- гломерулонефрит — поражение клубочкового аппарата почек (гломерул), которое вызывает нарушение почечной фильтрации, отёки, артериальную гипертензию.
Диагностика скарлатины
Диагностикой и лечением скарлатины занимается врач-педиатр или инфекционист. Диагноз ставят на основании симптомов с учётом эпидемиологического анамнезаЭпидемиологический анамнезМетод сбора информации о пациенте, а также месте и обстоятельствах, при которых произошло заражение..
Колония стрептококка на питательной среде
Для подтверждения диагноза необходимы лабораторные исследования. Мазок со слизистой оболочки рта и носа на бета-гемолитический стрептококк группы А подтвердит присутствие опасного микроба и поможет подобрать эффективный препарат для лечения инфекции.
Клинические анализы крови и мочи помогут определить тяжесть заболевания и оценить эффективность терапии.
Биохимический анализ крови помогает оценить активность воспалительного процесса, работу внутренних органов и риски осложнений.
Анализ крови на антитела к стрептолизину O (токсину, который вырабатывает стрептококк) помогает в диагностике постстрептококковых осложнений — ревматизма и гломерулонефрита.
Врач может выполнить экспресс-тест для выявления стрептококка группы А дома у пациента или в поликлинике. Биологический материал из зева наносят на специальные тест-полоски. Результат готов через несколько минут.
Положительный тест подтверждает инфицирование стрептококком и помогает выбрать правильную тактику лечения. Отрицательный не означает, что возбудителя инфекции нет: пациенту нужно сделать бактериологический посев в лабораторных условиях.
Лечение скарлатины
Лёгкие формы скарлатины лечат дома, формы средней тяжести и тяжёлые — в стационаре.
Скарлатина — бактериальное заболевание, поэтому нужно применять антибиотики. Это одна из немногих инфекций с высокой чувствительностью к препаратам: у возбудителя ещё нет антибиотикорезистентности.
Пенициллин или амоксициллин назначают сразу после начала заболевания. Если у пациента аллергия на антибиотики пенициллинового ряда, врач может выписать макролиды, линкозамиды, цефалоспорины.
Пациент перестаёт быть заразным через 24 часа после начала приёма антибиотиков.
Цель антибактериальной терапии при скарлатине — избавиться от симптомов инфекции, предотвратить её распространение в организме. Самостоятельное лечение скарлатины и применение народных средств может ухудшить состояние и повысить риск осложнений.
Скарлатина: прогноз и профилактика
Прививки от скарлатины не существует, но прогноз заболевания благоприятный: в 80–90% случаев оно протекает в лёгкой форме, без осложнений. При своевременном лечении пациент быстро идёт на поправку, без лечения риск осложнений увеличивается.
В начале ХХ века, до открытия и применения пенициллина, смертность от скарлатины составляла 30%. В эпоху антибиотиков — менее 1%.
Основные профилактические мероприятия при скарлатине — это раннее выявление заболевших, их изоляция и лечение. После выздоровления ребёнку нельзя посещать детский сад или школу ещё 12 дней.
У переболевших скарлатиной вырабатывается пожизненный антитоксический иммунитет. Это означает, что у человека есть стойкий иммунитет к одному из трёх токсинов стрептококка.
При повторном контакте с бета-гемолитическим стрептококком группы А может развиться другая клиническая форма стрептококковой инфекции, но не скарлатина.
Источники
- Pardo S., Perera Th. B. Scarlet Fever / StatPearls. 2023.
- Новосад Е. В. и др. Скарлатина у детей : учебное пособие. М., 2020.
- Астапов А.А., Манкевич Р. Н. Скарлатина у детей: учебно-методическое пособие. Минск, 2022.
Частые вопросы
Болезнь проявляется ангиной, лихорадкой и яркой сыпью по всему телу. Протекает в основном легко, после выздоровления формируется пожизненный антитоксический иммунитет.
Повторная скарлатина бывает очень редко — при нарушении работы иммунной системы.
врач-эксперт









