Гепатомегалия

Гепатомегалия: общие сведения
Печень выполняет множество функций: выступает в качестве главного «фильтра» в организме, очищая кровь от токсинов и продуктов обмена веществ, синтезирует белки, необходимые для нормальной работы свёртывающей системы крови, производит жёлчь, холестерин и некоторые гормоны, накапливает витамины и запасает энергию.
При повышенных нагрузках, инфекциях или слишком интенсивном воздействии токсинов печень может не справляться с нагрузкой. В этом случае срабатывает компенсаторный механизм — орган увеличивается, чтобы работать более эффективно. Такое состояние называют гепатомегалией, и, как правило, оно служит маркером серьёзных заболеваний.
При гепатомегалии печень может увеличиваться в 2–3 раза — это заметно не только на УЗИ, но и при обычном осмотре.
В зависимости от того, чем вызвана гепатомегалия, она может быть неопасной и даже обратимой или, наоборот, представлять угрозу для здоровья и жизни.
и делаем скидки до 30%
Начните экономить прямо сейчас!
Причины гепатомегалии
Самая частая причина гепатомегалии — заболевания самой печени. Спровоцировать их может инфекция, воздействие токсинов, нездоровое питание, употребление спиртных напитков. Однако иногда увеличение печени вызвано внешними факторами, например болезнями сердца или нарушением обмена веществ.
Возможные причины гепатомегалии:
- инфекционные заболевания печени — вирусные гепатиты A, B, C, D, E, инфекционный мононуклеоз, сепсис, паразитарные инфекции;
- жировое поражение печени — развивается при ожирении, сахарном диабете 2-го типа, метаболическом синдроме, регулярном употреблении алкоголя;
- токсическое поражение печени — вызвано приёмом некоторых лекарств, отравлениями, воздействием промышленных и бытовых токсинов;
- нарушение оттока крови — возникает при хронической сердечной недостаточности, заболеваниях вен;
- онкологические заболевания — опухоли, образовавшиеся непосредственно в печени, или метастазы (вторичные очаги) из других органов;
- генетические заболевания — состояния, при которых в печени накапливаются железо, медь или другие вещества (например, гемохроматоз).
Развитие гепатомегалии
В зависимости от причины, гепатомегалия развивается по-разному, но в основе всегда лежит один из трёх механизмов: воспаление, нарушение обмена веществ, застой крови.
При воспалении (гепатите) клетки печени — гепатоциты — повреждаются. В ответ развивается отёк и инфильтрация (в тканях накапливаются иммунные клетки, участвовавшие в воспалительной реакции). Из-за этого ткань печени становится плотнее, увеличивается в объёме и хуже выполняет свои функции. Чем активнее и дольше длится воспаление, тем более выраженной становится гепатомегалия.
При жировом поражении печень увеличивается за счёт накопления жира внутри гепатоцитов. В норме орган участвует в переработке жиров: он помогает им усваиваться, а затем преобразует их и передаёт в кровь, чтобы другие ткани могли использовать жир как источник энергии.
Если этот баланс нарушается — из-за избытка калорий в рационе, инсулинорезистентности или злоупотребления алкоголем — жир начинает задерживаться внутри клеток печени. Со временем он повреждает гепатоциты, усиливает воспаление и может приводить к фиброзу — замещению нормальной ткани печени соединительной.
При токсическом поражении печени лекарственными препаратами, алкоголем, промышленными или бытовыми ядами гепатоциты повреждаются и в ответ возникает воспаление и отёк ткани. Если воздействие токсинов длительное, например при алкоголизме, клетки печени погибают, а на их месте формируется соединительная ткань. Орган увеличивается, а его работа ухудшается.
При нарушении кровообращения, например на фоне сердечной недостаточности, печень увеличивается из-за застоя венозной крови. Сосуды переполняются кровью, и жидкость из них частично просачивается в ткани. Орган становится увеличенным и болезненным при надавливании. Такое состояние называют застойной гепатомегалией.
При обменных заболеваниях, в том числе генетических, увеличение печени происходит из-за того, что в гепатоцитах накапливаются вещества, которые в норме должны перерабатываться или выводиться из организма. Это могут быть жиры, железо, медь, гликоген (форма глюкозы). Такие отложения постепенно нарушают структуру клеток, вызывают воспаление и фиброз, из-за чего печень увеличивается и становится более плотной.
При опухолях увеличение печени вызвано разрастанием самого новообразования или метастазов (вторичных очагов рака). Ткани органа и питающие его сосуды передавливаются, здоровые клетки получают меньше кислорода и питательных веществ и начинают хуже работать.
Виды и стадии гепатомегалии
Гепатомегалию классифицируют по происхождению, выраженности, особенностям течения. Такое деление помогает врачу быстрее выявить возможную причину, по которой увеличилась печень, точнее подобрать лечение и оценить риск осложнений.
Виды гепатомегалии по степени увеличения печени:
- умеренная — увеличение печени незначительное и часто выявляется случайно при ультразвуковом исследовании (УЗИ). Обычно встречается при жировом гепатозе, начальных стадиях гепатита;
- выраженная — печень увеличена существенно, выходит за край рёберной дуги, что заметно при осмотре. Характерна для активных воспалительных процессов, застойной сердечной недостаточности, опухолей;
- массивная — печень сильно увеличена, занимает значительную часть брюшной полости. Встречается при тяжёлых онкологических и обменных заболеваниях.
Чем больше увеличена печень, тем выше риск нарушения её работы и развития осложнений
Виды гепатомегалии по течению:
- острая — развивается в течение дней или недель, возможна при остром вирусном или токсическом гепатите (воспалении печени), тяжёлой сердечной недостаточности;
- хроническая — прогрессирует постепенно и сохраняется месяцами или годами. Характерна для жировой болезни печени, хронических гепатитов, цирроза, опухолевых и обменных заболеваний.
Хроническая гепатомегалия зачастую протекает бессимптомно и обнаруживается уже на поздней стадии.
Виды гепатомегалии по механизму развития:
- воспалительная — вызвана повреждением гепатоцитов и отёком ткани;
- метаболическая, или накопительная, — возникает при отложении жира, железа, меди или других веществ в клетках печени;
- застойная — развивается из-за нарушения оттока венозной крови при сердечной недостаточности;
- опухолевая — обусловлена ростом первичных опухолей или метастазов в печени;
- токсическая — вызвана токсическим воздействием лекарств, алкоголя, химикатов.
Гепатомегалия может быть вызвана сразу несколькими причинами, например накоплением жира и интоксикацией.
Виды гепатомегалии по распространённости процесса:
- диффузная — увеличена вся печень, изменения затрагивают орган равномерно;
- очаговая — увеличены отдельные участки печени из-за опухоли, кисты, абсцесса.
Симптомы гепатомегалии
В печени нет нервных окончаний, поэтому её увеличение не вызывает выраженной боли. На ранней стадии гепатомегалия обычно протекает бессимптомно. Жалобы появляются лишь тогда, когда работа органа нарушается или окружающие ткани начинают сдавливаться увеличенной печенью.
Симптомы начальной гепатомегалии:
- тяжесть или дискомфорт в правом подреберье — возникает из-за растяжения капсулы (оболочки) печени;
- ощущение распирания в животе, особенно после еды;
- тошнота, снижение аппетита, непереносимость жирной пищи;
- общая слабость, быстрая утомляемость — при обменных заболеваниях, интоксикации;
- вздутие живота, склонность к запорам или диарее.
По мере увеличения гепатомегалии симптомы становятся более выраженными и специфичными — они связаны с нарушением работы органа.
Симптомы выраженной гепатомегалии:
- желтушный оттенок кожи и белков глаз;
- потемнение мочи и осветление кала;
- кожный зуд;
- склонность к кровотечениям и кровоизлияниям — из-за сбоя в работе свёртывающей системы крови;
- отёки ног, одышка, увеличение живота — если гепатомегалия вызвана нарушением работы сердца;
- потеря веса, незначительное повышение температуры тела, слабость — при опухолях.
Диагностика гепатомегалии
При подозрении на изменения в печени следует обратиться первоначально к терапевту, который назначит необходимые обследования, чтобы установить причины беспокойств. Врач-терапевт может направить пациента к гастроэнтерологу — он занимается диагностикой и лечением заболеваний пищеварительной системы, включая печень и желчевыводящие пути. При необходимости привлекают гепатолога (врача, который лечит заболевания печени) или других узких специалистов: инфекциониста, эндокринолога, онколога.
На приёме врач проводит осмотр — проверяет живот, простукивая и прощупывая печень, чтобы определить её размер, плотность и болезненность, оценивает цвет кожи и белков глаз на предмет желтухи, спрашивает о симптомах, образе жизни, перенесённых заболеваниях и наследственной предрасположенности к болезням печени, нарушениям обмена веществ.
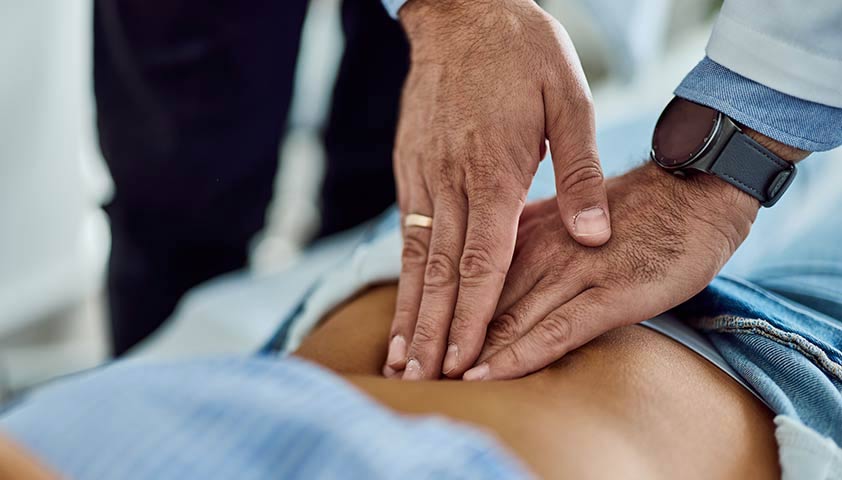
При гепатомегалии печень может отчётливо прощупываться в верхней части живота
Если во время осмотра выявлены признаки гепатомегалии, врач назначит дополнительные исследования, чтобы определить причину и понять, какое требуется лечение.
В первую очередь проводят ультразвуковое исследование (УЗИ) брюшной полости. Оно позволяет точно определить размеры печени, оценить её структуру, выявить признаки жирового гепатоза, застоя крови, опухолей.
Дополнительно назначают лабораторные исследования — общий и биохимический анализ крови, коагулограмму, тесты на вирусы, анализы на обменные и наследственные заболевания. Они позволяют оценить работу печени, выявить воспаление, нарушение свёртываемости крови, инфекцию.
В сложных случаях или при подозрении на опухоль может потребоваться компьютерная или магнитно-резонансная томография (КТ, МРТ), а также биопсия ткани печени для гистологического исследования и уточнения диагноза.
Лечение гепатомегалии
Главная задача — устранить причину, которая привела к увеличению печени.
Если это произошло из-за воспаления, лечение будет зависеть от того, чем именно оно вызвано. При вирусных гепатитах применяют противовирусную терапию, при аутоиммунных формах — препараты, подавляющие избыточную активность иммунной реакции.
При жировом поражении печени рекомендуют скорректировать рацион, поддерживать физическую активность, следить за весом, по возможности уменьшить жировую массу в организме.

Даже небольшое снижение веса помогает печени лучше работать и вернуться к нормальным размерам
При токсическом поражении печени следует отменить препараты, которые вредят органу, отказаться от алкоголя. Дополнительно врач может назначить поддерживающую терапию, чтобы клетки печени быстрее восстанавливались.
Если гепатомегалия связана с сердечной недостаточностью, лечат сердце. При обменных и наследственных заболеваниях применяют специфическую терапию, уменьшающую накопление меди, железа и других веществ в тканях печени.
В тяжёлых случаях, когда восстановить нормальную функцию печени уже невозможно, применяют поддерживающее лечение — оно помогает облегчить симптомы и замедлить развитие осложнений.
Осложнения гепатомегалии
Без лечения гепатомегалия прогрессирует и может приводить к целому ряду осложнений.
Ухудшение работы печени
Со временем клетки печени перестают справляться со своими задачами: они менее эффективно обезвреживают токсины, не могут производить достаточное количество белков, ферментов, витаминов.
Фиброз и цирроз печени
Длительное воспаление, жировое или токсическое повреждение приводит к фиброзу — замещению нормальной ткани печени соединительной. Если процесс не остановить, развивается цирроз — состояние, при котором в печени формируются рубцы и структура органа нарушается.
Портальная гипертензия
Если структура печени нарушается, кровь начинает хуже проходить через неё. В результате повышается давление в крупном сосуде, который приносит кровь к печени, — воротной вене. Это может приводить к увеличению селезёнки, скоплению жидкости в брюшной полости (асциту), расширению вен пищевода и желудка с риском кровотечений.
Печёночная недостаточность
В тяжёлых случаях печень вообще перестаёт функционировать. Это опасное для жизни состояние — оно сопровождается нарушением сознания, выраженной интоксикацией (отравлением) организма.
Прогноз и профилактика гепатомегалии
Прогноз зависит от того, чем вызвана гепатомегалия и получает ли человек адекватное лечение.
Если причина увеличения печени обратимая (жировой гепатоз на ранней стадии, острое лекарственное или алкогольное поражение), то прогноз обычно благоприятный. После лечения размеры печени могут уменьшиться, а функция — восстановиться.
При хронических заболеваниях, например вирусном гепатите, аутоиммунных нарушениях, прогноз зависит от того, насколько эффективно лечение. Если воспаление удаётся контролировать, печень обычно перестаёт увеличиваться и даже может уменьшиться.
Если болезнь привела к осложнениям, например циррозу, прогноз ухудшается.
Основные меры профилактики:
- следить за питанием: ограничить калорийность рациона, содержание в нём животных жиров, сахара, сократить употребление алкоголя;
- поддерживать нормальный вес, регулярно заниматься физкультурой, больше двигаться;
- следить за уровнем глюкозы и холестерина в крови, если есть нарушение обменных процессов;
- не заниматься самолечением: не принимать лекарства и витаминные добавки, в том числе растительного происхождения, без консультации с врачом;
- делать прививки против вирусных гепатитов — по графику или по показаниям.
Если есть признаки проблем с печенью (тяжесть в животе, пожелтение кожи, зуд), нужно не откладывая обратиться к врачу, чтобы он определил причину симптомов и назначил лечение. Так риск осложнений будет ниже.
Источники
- Громов А. И., Аллиуа Э. Л., Кульберг Н. С. Подходы к определению объёма печени и факта гепатомегалии // Вестник рентгенологии и радиологии. 2019. №6. С. 347–354
- Горяйнова А. Н., Османов И. М., Майкова И. Д. и др. Дифференциальный диагноз гепатомегалии у детей. Редкий случай в практике педиатра: инфантильная мультифокальная гемангиома печени // Педиатрия. Consilium Medicum. 2024. №4. С. 404–409.
- Harley H. Hepatomegaly: causes and consequences // Australian Family Physician. 1995. Vol. 24(3). P. 341–344.
- Jerves Serrano T., Gold J., Cooper J. A., et al. Hepatomegaly and splenomegaly: an approach to the diagnosis of lysosomal storage diseases // Journal of Clinical Medicine. 2024. Vol. 13(5). P. 1465. doi:10.3390/jcm13051465
- Подымова С. Д. Болезни печени : руководство для врачей. М., 2018.
Частые вопросы
врач-эксперт







