ВИЧ (вирус иммунодефицита человека)
и делаем скидки до 30%
Начните экономить прямо сейчас!
Определение
ВИЧ-инфекция поражает иммунную систему человека: вирус уничтожает клетки иммунитета (в основном лимфоциты, отвечающие за реакцию иммунной системы на инфекции), которые помогают организму справиться с болезнетворными микроорганизмами. В результате человек оказывается полностью беззащитен перед патогенами. У него развиваются и крайне тяжело протекают заболевания вирусной, бактериальной, грибковой природы, а также онкологические болезни.
ВИЧ-инфекция пока считается неизлечимой. Но можно эффективно контролировать заболевание — в этом помогают антиретровирусные препараты. Они сдерживают размножение вируса и помогают сохранить максимально возможное количество клеток иммунной системы. Вакцины против ВИЧ-инфекции тоже не существует, хотя ведутся работы по её созданию.

Поиски вакцины или лекарства от вируса иммунодефицита человека продолжаются
Распространённость ВИЧ
Ежедневно вирусом иммунодефицита человека (ВИЧ) заражаются 4 000 человек, 25% из которых — молодые люди в возрасте от 15 до 24 лет.
ВИЧ в России
До 2019 года в России ежегодно выявляли около 100 тысяч новых случаев ВИЧ-инфекции. В 2020 году этот показатель снизился до 72 тысяч (возможно, это связано с проведением меньшего количества тестов на ВИЧ).
По данным Федерального научно-методического центра по профилактике и борьбе со СПИДом, в России насчитывается почти 1,5 миллиона ВИЧ-инфицированных — это больше 1% населения России.
Группы риска по ВИЧ
В группы особого риска по заражению ВИЧ входят люди, которые в силу профессии или образа жизни регулярно контактируют с кровью и иными биологическими жидкостями других людей и при этом не соблюдают технику безопасности.
Основные группы риска по ВИЧ:
- люди, практикующие незащищённые половые контакты;
- люди, у которых был опыт анального секса;
- люди, употребляющие инъекционные наркотики;
- доноры и реципиенты крови;
- медицинские работники, контактирующие с кровью и другими биологическими жидкостями пациентов (особенно хирурги, процедурные медсёстры, сотрудники отделений гемодиализа, стоматологи);
- сотрудники исполнительной системы (полицейские, которым при задержании преступников могут быть нанесены ранения: укусы, царапины);
- сотрудники салонов красоты, выполняющие маникюр, педикюр;
- татуировщики, мастера перманентного макияжа.
ВИЧ не передаётся при рукопожатии, кашле, чихании, совместном использовании телефона, столовых приборов, а также при посещении общественных туалетов, душевых, бассейнов.
Механизмы передачи ВИЧ
Человек, живущий с ВИЧ-инфекцией, — её потенциальный источник на любой стадии заболевания.
Вирус иммунодефицита человека обнаруживается в самых разных биологических жидкостях. В достаточном для заражения количестве он, как правило, накапливается только в крови, грудном молоке, сперме и влагалищном секрете. Тем не менее возможно инфицирование при укусе, поскольку в слюне также может содержаться вирус.
Заразиться ВИЧ-инфекцией может любой человек, независимо от пола и возраста.
При этом около 1–2% людей имеют врождённую высокую устойчивость к заболеванию. У них есть генетическая мутация, благодаря которой вирусная частица не может соединиться с Т-лимфоцитом.

Есть предположение, что «защитная» мутация появилась около 1 000 лет назад в Северной Европе, среди викингов
Учёные считают, что мутация даёт некоторую защиту не только от ВИЧ-инфекции. Ещё она снижает вероятность заразиться чёрной оспой — инфекционным заболеванием, вызванным вирусами Variola семейства поксвирусов.
Основные пути заражения ВИЧ:
- - вагинальный половой контакт без презерватива или с соскальзыванием, нарушением целостности презерватива (уязвимы оба партнёра);
- - анальный половой контакт без презерватива;
- - совместное использование шприцев и других медицинских инструментов для употребления наркотиков;
- - передача вируса от матери ребёнку во время беременности, родов, кормления грудью (если женщина лечит ВИЧ в течение всей беременности и после неё, поддерживая низкую вирусную нагрузку в крови, то риск заражения ребёнка не превышает 1%);
- - оральный секс: инфицирование возможно, если концентрация вируса в организме заражённого человека очень высокая, а также если на слизистой оболочке рта и половых органов есть ранки (обычно в ротовой полости всегда есть микротравмы, а на губах — микротрещины);
- - переливание крови и её компонентов, пересадка донорских органов и тканей (все биологические материалы тщательно проверяют, но человеческий фактор не исключён);
- - любые инвазивные процедуры (хирургические операции, гинекологические манипуляции, инъекционные косметологические процедуры и др.);
- - редко — глубокий поцелуй (если у обоих партнёров во рту есть ранки).
Надо понимать, что использование презерватива не обеспечивает 100%-ную защиту от ВИЧ: например, в латексных презервативах имеются поры диаметром до 5 микрон, а размер вирусной частицы ВИЧ — 0,1 микрона. Защитные свойства полиуретановых презервативов примерно такие же.

Заразиться ВИЧ можно при пирсинге, татуировке — если процедуры проводят с ненадлежащей обработкой инструментов
Заражение вирусом иммунодефицита человека возможно при соблюдении определённых условий:
источник инфекции — человек с высокой вирусной нагрузкой (в 1 миллилитре его крови находится от 50 до 100 тысяч вирусных частиц);
есть благоприятные для передачи вируса обстоятельства — повреждённая кожа, слизистые оболочки половых органов или ротовой полости.
Как нельзя заразиться ВИЧ:
- - воздушно-капельным путём — через кашель и чихание, разговор;
- - фекально-оральным путём — при использовании общей посуды и употреблении пищи, заражённой вирусом иммунодефицита человека;
- - контактным путём — через рукопожатие;
- - при взятии анализа крови одноразовыми инструментами;
- - при укусе насекомого. Но могут быть исключения: по некоторым данным, осенняя жигалка Stomoxys calcitrans может быть переносчиком ВИЧ от одного теплокровного к другому;
- - в бассейне, бане, на пляже.
Характеристика возбудителя
Возбудитель ВИЧ-инфекции — вирус иммунодефицита человека. Он относится к семейству ретровирусов (Retroviridae), роду лентивирусов (Lentivirus).
На поверхности вирусной частицы (или, по-научному, вириона) есть специальные белки, благодаря которым ВИЧ связывается с поверхностью лимфоцита — клетки иммунной системы. А затем проникает внутрь и начинает размножаться. Делает он это очень быстро — всего за один день в организме появляется до 1 миллиарда новых вирусных частиц.
Заражённые лимфоциты погибают, и свежеиспечённые вирионы идут искать новые клетки, чтобы превратить их в фабрики по производству вирусов.
Из-за массовой гибели клеток иммунитета организм человека оказывается беззащитен перед армией микроорганизмов внешней среды и собственной микрофлоры, а также перед раковыми клетками.
Размеры вируса иммунодефицита человека очень маленькие: на линии длиной 1 см могут уместиться до 100 тысяч вирусных частиц
Есть у ВИЧ и слабые стороны — он крайне неустойчив во внешней среде. При кипячении погибает в течение 15 минут, при нагревании до 56 °С — через 30 минут. Не выдерживает воздействия 70%-ного этилового спирта, эфира, ацетона, 5%-ного раствора хлорамина, 6%-ного раствора перекиси водорода, ультрафиолетового и ионизирующего излучения.
При этом вирус остаётся жизнеспособным в течение нескольких дней в высушенном состоянии, а в замороженном — может сохраняться до 10 лет. А ещё ВИЧ может оставаться активным до 7 дней в закрытой среде внутри использованного шприца.
Стадии развития ВИЧ-инфекции
С момента попадания ВИЧ в организм до развития вторичных заболеваний, характерных для СПИДа, может пройти 10–12 лет. За это время инфекция проходит пять стадий и в результате полностью выводит из строя иммунную систему человека. К сожалению, ВИЧ-инфицированные зачастую обращаются за медицинской помощью поздно и диагноз устанавливается уже при развитии характерных вторичных заболеваний.
1-я стадия: инкубационный период
Инкубационный период — этап от момента заражения до выработки защитных антител и/или появления симптомов острой ВИЧ-инфекции. На этой стадии человек уже заразен, хотя лабораторные исследования на антитела к ВИЧ могут показать отрицательный результат.
Продолжительность инкубационного периода — от 4 недель до 3 месяцев, реже до 1 года.
2-я стадия: первичные проявления
На следующем этапе вирус активно размножается в организме. Концентрация вирусных частиц увеличивается, и, как правило, анализ крови на антитела к ВИЧ оказывается положительным.
Первичные проявления ВИЧ:
- - лихорадка 37–38 °С;
- - сыпь на теле;
- - увеличение лимфоузлов;
- - кандидоз (молочница) слизистых оболочек;
- - обильные герпетические высыпания, плохо поддающиеся лечению;
- - тяжёлая ангина;
- - пневмония.
Обычно 2-я стадия начинается примерно через 3 месяца после заражения и продолжается примерно 1 год.
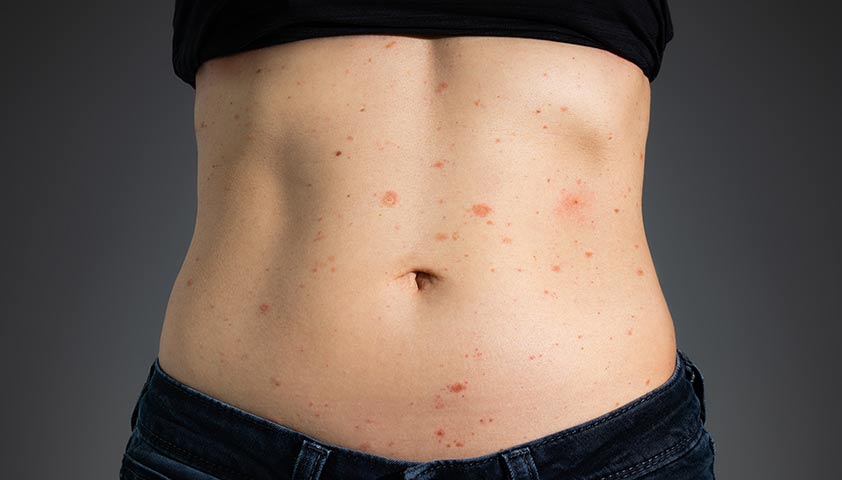
Сыпь на теле может быть признаком прогрессирования ВИЧ-инфекции
3-я стадия: латентное течение
Латентная стадия без лечения может длиться 6–7 лет, реже — до 20 лет. Размножение вируса замедляется, симптомы стихают. При этом лимфатические узлы остаются увеличенными.
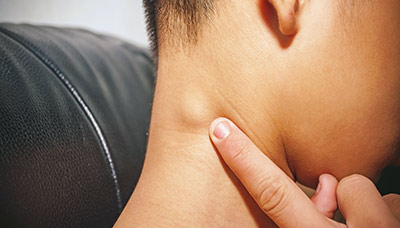
На 3-й стадии ВИЧ-инфекции симптомы стираются. Но лимфоузлы остаются увеличенными
4-я стадия: присоединение вторичных заболеваний
Вирус активно уничтожает Т-лимфоциты, иммунная система истощается. У пациента развиваются инфекционные и/или онкологические заболевания. Сколько продлится эта стадия — зависит от индивидуальных особенностей иммунной системы и своевременности лечения.
5-я стадия: СПИД
Это терминальный этап течения ВИЧ-инфекции, который наступает через 10–12 лет после заражения вирусом иммунодефицита человека. Появляются СПИД-индикаторные заболевания, которые могут приводить к тяжёлым осложнениям и смерти. Поражается центральная нервная система: возникают трудности с концентрацией, нарушается координация движений, вплоть до невозможности ходить. Нередко развивается нейротоксоплазмоз — заболевание, при котором токсоплазмы (простейшие) поражают головной мозг.
Возможные симптомы СПИДа со стороны разных систем органов
| Система органов | Симптомы
— нарушение мыслительной способности
— нарушение двигательной активности
— онемение рук и ног
— слабость в мышцах
— головная боль
— потеря координации
— судороги
— спутанность сознания
Симптомы со стороны ЦНС, характерные для СПИД-индикаторных заболеваний:
— головная боль
— потеря слуха и зрения
— психозы
— расстройство сознания
— светобоязнь
— судороги
— асимметрия лица
— нарушение речи
— повышенная чувствительность к свету
— сыпь на теле
— болезненные язвы и волдыри на коже
— нарушение мыслительной способности
— нарушение двигательной активности
— онемение рук и ног
— слабость в мышцах
— головная боль
— потеря координации
— судороги
— спутанность сознания
Симптомы со стороны ЦНС, характерные для СПИД-индикаторных заболеваний:
— головная боль
— потеря слуха и зрения
— психозы
— расстройство сознания
— светобоязнь
— судороги
— асимметрия лица
— нарушение речи Пищеварительная система
— нарушение мыслительной способности
— нарушение двигательной активности
— онемение рук и ног
— слабость в мышцах
— головная боль
— потеря координации
— судороги
— спутанность сознания
Симптомы со стороны ЦНС, характерные для СПИД-индикаторных заболеваний:
— головная боль
— потеря слуха и зрения
— психозы
— расстройство сознания
— светобоязнь
— судороги
— асимметрия лица
— нарушение речи — язвы во рту и в горле
— белый налёт во рту
— сильная боль в животе
— вздутие живота
— затруднённое глотание
— тошнота и рвота
— расстройство стула (запоры, диареи)
— примесь крови в кале
— кал чёрного цвета
— потемнение мочи
— беспричинная потеря веса
— потеря аппетита
— желтуха (пожелтение кожи и глаз)
— одышка
— боль в груди
— мучительный кашель
— хрипы и свисты в лёгких
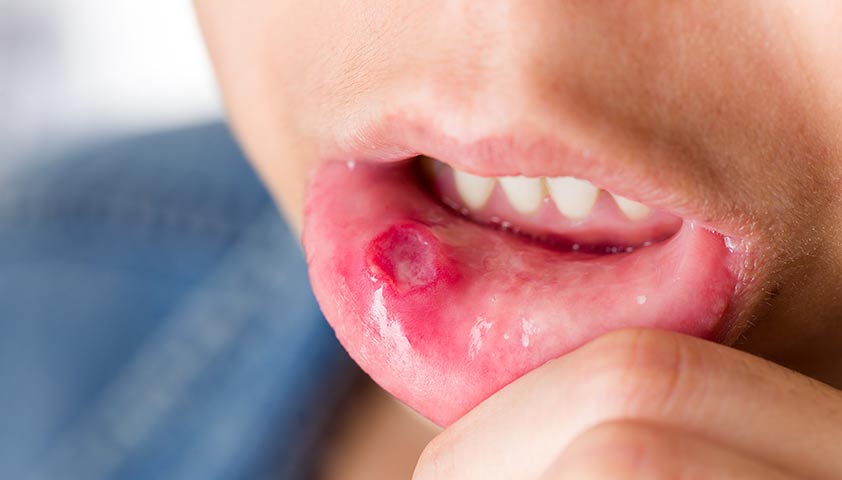
Язвы во рту могут появиться на терминальной стадии ВИЧ-инфекции
Заболевания, которые могут сопутствовать ВИЧ-инфекции
У ВИЧ-положительных пациентов выше риск развития инфекций, передаваемых половым путём (ИППП).
Сифилис
Сифилис — хроническое инфекционное заболевание, вызываемое бледной трепонемой (Treponema pallidum) и передаваемое преимущественно половым путём.
Инкубационный период сифилиса в среднем длится от 2 недель до 2 месяцев, в это время Treponema pallidum активно размножается в организме человека, но симптомов болезни ещё нет. Примерно через 2–3 недели после заражения на месте контакта трепонемы со слизистой оболочкой появляется язва, или шанкр. Чаще язвы возникают на половом члене, в вагине или вокруг анального отверстия. Реже — во рту, на языке и губах, на пальцах рук.
Шанкр — небольшое круглое образование с ровными краями. Часто люди не замечают его или не обращают внимания, потому что шанкр не проявляет себя болью.
Без лечения заболевание переходит в латентную форму, которая может длиться годами и даже десятилетиями, разрушая внутренние органы, скелет, головной и спинной мозг.
Подтвердить или исключить сифилис помогает ПЦР-тест и исследование антител — белков, которые вырабатывает иммунная система, когда в организм попадает инфекция (трепонемные тесты), а также специфических белков, которые высвобождаются при разрушении клетки в результате действия бледной трепонемы (нетрепонемные тесты).
Трепонемные тесты
Нетрепонемные тесты
Диагноз «сифилис» у людей, инфицированных ВИЧ, подтверждается при положительном результате трепонемного и нетрепонемного тестов.
Гонорея
Гонорея (триппер) — заболевание, вызываемое бактериями гонококками (Neisseria gonorrhoeae) и чаще всего передаваемое половым путём. Редко встречаются случаи так называемого вертикального заражения — инфицирования ребёнка при прохождении родовых путей.
В большинстве случаев гонорея у женщин длительно протекает бессимптомно. Иногда инфекция проявляется симптомами, связанными с воспалением мочеполовых органов.
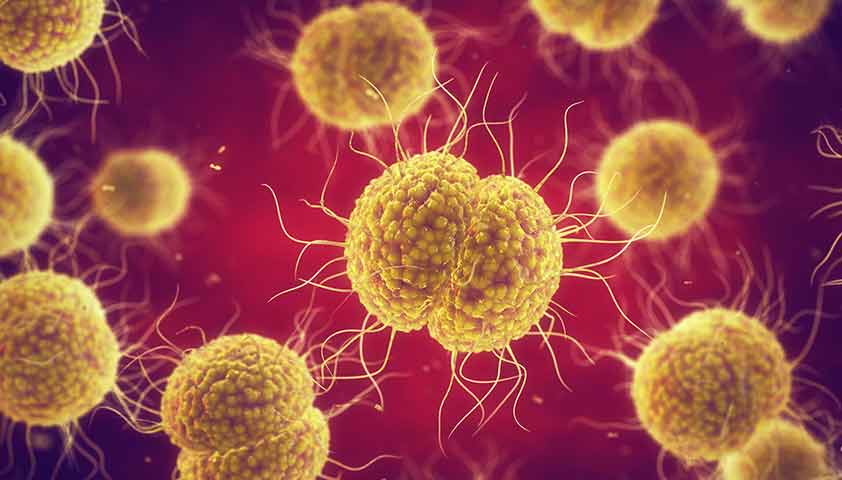
Возбудитель гонореи — бактерия Neisseria gonorrhoeae
Симптомы гонореи у женщин:
- - зуд в области половых органов,
- - боль при половом контакте,
- - изменение характера выделений,
- - боль или жжение во время мочеиспускания,
- - тянущая боль в животе.
Из-за того что симптомы часто стёрты, женщины длительно не обращаются к врачу и выступают потенциальным источником заражения.
У мужчин гонорея имеет ярко выраженную симптоматику и проявляется острым воспалением мочеиспускательного канала — уретритом.
Основное проявление уретрита у мужчин — обильные гнойные выделения из полового члена. В запущенных случаях к гною примешивается кровь.
К другим симптомам гонореи у мужчин относятся:
- - боль и жжение во время мочеиспускания,
- - боль или припухлость в яичках.
При подозрении на гонорею врач может назначить пациенту ПЦР-тест, который позволит обнаружить генетический материал (ДНК) возбудителя болезни в моче или мазке, полученном из половых органов.
Трихомониаз
Трихомониаз — одна из самых распространённых инфекций, передаваемых половым путём.
Возбудитель трихомониаза — простейший одноклеточный паразит влагалищная трихомонада (Trichomonas vaginalis). Обитает в урогенитальном тракте, где довольно активно передвигается благодаря жгутикам. Питается гликогеном — полисахаридом, который вырабатывается в слизистой оболочке влагалища под действием женского полового гормона эстрогена. По этой причине урогенитальный трихомониаз чаще развивается у женщин репродуктивного возраста.
Основной путь передачи трихомониаза (80–95% случаев) — незащищённый половой контакт с инфицированным партнёром. Также инфекцию может передать ребёнку женщина во время родов.
В крайне редких случаях трихомониазом можно заразиться бытовым путём — совместно используя предметы личной гигиены (полотенце, мочалку, мыло).
Основные проявления трихомониаза у женщин:
- - вагинит — воспаление слизистой оболочки влагалища. Сопровождается патологическими выделениями жёлтого цвета с неприятным запахом, зудом наружных половых органов, жжением при мочеиспускании и болезненностью во время полового акта;
- - эндоцервицит — воспаление слизистой оболочки цервикального канала. В острой фазе проявляется выделениями, отёком шейки матки;
- - уретрит — воспаление мочеиспускательного канала. Обычно протекает бессимптомно, реже сопровождается резью, болью при мочеиспускании;
- - вестибулит — воспаление слизистой оболочки преддверия влагалища. Проявляется гнойными выделениями, отёком малых половых губ, повышением местной чувствительности;
- - острый вульвит — воспаление наружных половых органов. Признаки патологии: отёк больших половых губ с корками и эрозиями, гнойными выделениями. Процесс может переходить на кожу внутренней поверхности бёдер, паховые складки, промежность.
Основные проявления трихомониаза у мужчин:
- - уретрит. Острая форма заболевания сопровождается режущими болями в начале мочеиспускания, патологическими выделениями желтоватого или коричневого цвета. Подострый уретрит проявляется умеренным зудом и резями при мочеиспускании, необильными выделениями, небольшим отёком губок уретры;
- - баланит — воспаление головки полового члена (баланопостит — с вовлечением в воспаление крайней плоти).
Обнаружить трихомониаз помогают лабораторные исследования.
Хламидиоз
Хламидиоз (урогенитальная хламидийная инфекция) — инфекция, передаваемая половым путём. Возбудитель: Chlamydia trachomatis — бактерия, которая развивается и размножается внутри клетки.
Основной путь передачи хламидийной инфекции — незащищённый половой акт (вагинальный, оральный или анальный) с инфицированным партнёром. В редких случаях девочки младшего возраста могут заразиться при несоблюдении правил личной гигиены.
Если беременная женщина больна хламидиозом, то она может заразить ребёнка внутриутробно или во время родов. В этом случае у новорождённого может развиться хламидийная пневмония или хламидийный конъюнктивит.
Симптомы хламидиоза у женщин:
- - нетипичные выделения из влагалища — белые, жёлтые или сероватые, иногда с неприятным запахом;
- - зуд и жжение во влагалище;
- - учащённое мочеиспускание;
- - межменструальные кровотечения;
- - боль во время полового акта;
- - боль в нижней части живота.
Симптомы хламидиоза у мужчин:
- - гиперемия и отёчность слизистой оболочки наружного отверстия мочеиспускательного канала;
- - зуд, жжение и болезненность при мочеиспускании;
- - иногда учащённое мочеиспускание;
- - дискомфорт, зуд и жжение в области уретры;
- - болезненность во время половых контактов;
- - боли в промежности, отдающие в прямую кишку.
Общие симптомы:
- - боль и жжение во время мочеиспускания;
- - зуд и жжение в области ануса;
- - болезненность при дефекации;
- - слизисто-гнойные выделения из прямой кишки, запоры.

Учащённое мочеиспускание — один из возможных симптомов хламидиоза
Обнаружить возбудителя хламидийной инфекции можно с помощью полимеразной цепной реакции (ПЦР) — чувствительного и специфичного метода, который позволяет выявить в биоматериале фрагменты ДНК хламидий.
Генитальный герпес
Генитальный (половой) герпес — это заболевание, передаваемое половым путём. Оно проявляется пузырьковыми высыпаниями в области гениталий, в редких случаях — с повышением температуры, головной болью и общим недомоганием.
Как правило, генитальный герпес вызывает вирус простого герпеса 2-го типа (HSV-2), реже — вирус простого герпеса 1-го типа (HSV-1).
При генитальном герпесе в области поражения наблюдается отёчность и покраснение, увеличиваются и становятся болезненными паховые лимфоузлы. Появляются единичные или множественные болезненные зудящие пузырьки.
Области, в которых появляются пузырьки:
- - бёдра и ягодицы;
- - анус;
- - рот;
- - уретра;
- - вульва, влагалище и шейка матки у женщин;
- - пенис и мошонка у мужчин.
Для диагностики генитального герпеса врач может назначить анализы методом ПЦР.
Осложнения ВИЧ-инфекции
Осложнения ВИЧ-инфекции — СПИД-индикаторные заболевания (те, которые развиваются на фоне глубокого истощения иммунитета).
С возбудителями таких заболеваний люди сталкиваются достаточно часто. Но в норме они не приводят к болезням, поскольку иммунная система успешно справляется с патогенами. У ВИЧ-инфицированных такой защиты нет.
Пневмоцистная пневмония
Пневмоцистная пневмония — одна из наиболее частых инфекций, вызванная пневмоцистами (дрожжеподобными грибами, которые заселяют лёгкие).
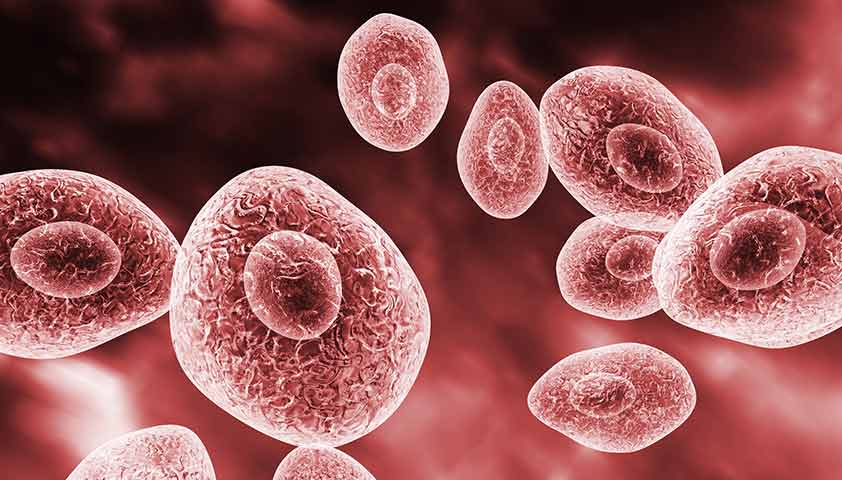
Пневмоцисты — дрожжеподобные грибы, вызывающие пневмонию у больных с ВИЧ-инфекцией
Инкубационный период пневмоцистоза обычно длится от 10 дней до 2–5 недель. Затем у пациента появляется слабость, вялость, бледность. Температура повышается до 37–38 °С. Такое состояние может длиться до 7 недель. Затем у человека возникает одышка и сухой кашель. Со временем развиваются и другие симптомы: высокая (больше 38 °С) температура, навязчивый кашель с пенистой мокротой, тахикардия (учащённый пульс), хрипы, ослабленное дыхание.
У ВИЧ-инфицированных пневмоцистная пневмония протекает особенно тяжело и может привести к летальному исходу.
Иммунная система таких пациентов не может справиться с возбудителями болезни. В результате грибы пневмоцисты бесконтрольно размножаются и заселяют бронхи и альвеолы. Развивается дыхательная недостаточность.
Кроме того, пневмоцисты могут распространяться на соседние органы и ткани — плевру (пространство между лёгкими и грудной клеткой), селезёнку, лимфатические узлы, костный мозг, мозговые оболочки. В результате в поражённых тканях развивается воспаление.
Если к пневмоцистозу присоединяется бактериальная или грибковая инфекция, то у пациента может развиться абсцесс лёгкого.
Для диагностики пневмоцистоза обычно назначают микроскопическое исследование мокроты и бронхиального секрета.
Кандидоз
Кандидоз (молочница, устаревшее название — монилиаз) — инфекционное заболевание, вызываемое микроскопическими дрожжеподобными грибами рода кандида (Candida), которые в норме в небольшом количестве населяют слизистые оболочки полости рта, желудочно-кишечного и урогенитального тракта, а также кожу.
При снижении иммунитета кандиды активно размножаются, что приводит к образованию белого налёта на коже и слизистых оболочках, а у женщин — ещё и к появлению белых творожистых выделений из влагалища.
У пациентов с ВИЧ кандидоз чаще переходит в более серьёзную, инвазивную форму, которая поражает внутренние органы и трудно поддаётся лечению. У таких людей выше риск воспаления сердечной мышцы (эндокардит, миокардит), лёгких (пневмония) и заражения крови (сепсис).
Один из наиболее достоверных способов диагностировать кандидоз — метод полимеразной цепной реакции (ПЦР). С его помощью выявляют специфические фрагменты ДНК грибов рода Candida, а также определяют их вид.
Криптококкоз
Криптококкоз (болезнь Буссе — Бушке, лёгочный торулёз, европейский бластомикоз) — это инфекция, вызванная патогенными дрожжеподобными грибами рода Cryptococcus. В подавляющем большинстве случаев болезнь обнаруживается у ВИЧ-инфицированных пациентов.

Криптококки обнаруживаются в почве, куда попадают с помётом птиц и фекалиями животных
У ВИЧ-инфицированных пациентов криптококкоз часто протекает в форме менингита.
Основные симптомы криптококкового менингита у пациентов с ВИЧ:
- - головная боль,
- - лихорадка,
- - тошнота и рвота,
- - светобоязнь,
- - нарушение зрения.
Примерно в 50% случаев у пациентов с криптококковым менингитом обнаруживается криптококковая пневмония.
Основные симптомы криптококковой пневмонии у пациентов с ВИЧ:
- - лихорадка;
- - тупая ноющая боль в груди;
- - кашель с мокротой, одышка (причём даже при малейшей физической нагрузке и в покое);
- - кровохарканье (иногда).
Без лечения летальный исход наступает почти в 100% случаев.
При подозрении на криптококкоз врачи обычно назначают клинический анализ мокроты.
Обнаружить возбудителя криптококкоза помогает прицельное исследование.
Аспергиллёз
Аспергиллёз — грибковая инфекция, которую вызывают различные виды плесневых грибков рода Aspergillus.
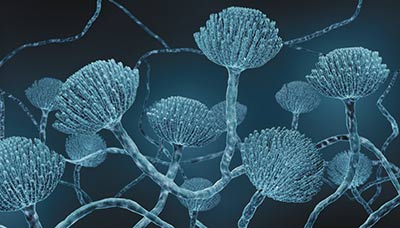
Аспергиллёз вызывают плесневые грибы рода Aspergillus
Чаще всего болезнь поражает лёгкие. На начальных стадиях симптомы аспергиллёза напоминают бронхит или трахеобронхит: кашель с мокротой серого цвета, кровохарканье, слабость, беспричинная потеря веса. Затем развивается аспергиллёзная пневмония, которая часто сопровождается лихорадкой, ознобом, кашлем с обильной слизисто-гнойной мокротой, болями в груди.
Если грибы заселяют лор-органы, то у пациента возникает отит (воспаление уха), ринит (воспаление слизистой оболочки носа), синусит (воспаление слизистой оболочки придаточных пазух носа), тонзиллит (воспаление миндалин) или фарингит (воспаление глотки). Возможно поражение центральной нервной системы с формированием абсцессов головного мозга.
У ВИЧ-инфицированных пациентов инфекция часто становится генерализованной — она распространяется на внутренние органы, поражает кожу. В результате могут развиться тяжёлые поражения нервной системы и внутренних органов. Летальность при этом составляет около 50%.
Обнаружить аспергиллёз помогают прицельные лабораторные анализы.
Токсоплазмоз
Токсоплазмоз — инфекция, которую вызывают простейшие внутриклеточные паразиты токсоплазмы (Toxoplasma gondii) из класса споровиков.
Заболевание может стать причиной лимфаденита (воспаления лимфоузлов), гепатита (воспаления печени), менингоэнцефалита (воспаления головного мозга), пневмонии (воспаления лёгких).

Переносчики токсоплазмоза — домашние и дикие животные: кошки, собаки, кролики, грызуны
Токсоплазмоз особенно опасен для беременных (выше риск агрессивного течения заболевания, самопроизвольного прерывания беременности) и для пациентов со СПИДом (течение болезни особенно тяжёлое). При этом у заражённого ВИЧ человека повышается температура до 38–39 °С, появляется лихорадка, страдает головной мозг. Есть риск летального исхода.
Симптомы поражения головного мозга:
- - лихорадка;
- - головная боль;
- - судороги;
- - слабость;
- - нарушения речи и зрения;
- - потеря координации;
- - слабость в конечностях, лицевых мышцах;
- - нарушения памяти и поведения.
Выявить токсоплазмоз помогает лабораторная диагностика.
Криптоспоридиоз
Криптоспоридиоз — инфекция, вызванная внутриклеточными паразитами криптоспоридиями (Cryptosporidium), простейшими, которые, как и токсоплазма, принадлежат к классу споровиков (Sporozoa).
Заболевание поражает в основном органы желудочно-кишечного тракта и сопровождается водянистой диареей, тошнотой и рвотой, сильными болями в животе. Если иммунная система работает как надо, то заболевание обычно проходит самостоятельно за 5–12 дней.
При этом у пациентов, инфицированных вирусом иммунодефицита человека (ВИЧ) криптоспоридиоз протекает тяжелее и дольше — примерно у 60% из них болезнь продолжается до 4 месяцев и может осложниться криптоспоридиозной пневмонией, приводящей к летальному исходу.
Бациллярный ангиоматоз
Бациллярный (или эпителоидный) ангиоматоз — хроническое инфекционное заболевание, которое вызывают бактерии бартонеллы (Bartonella henselae и Bartonella quintana).

Инфицирование происходит контактным путём — через укусы и царапины заражённых кошек
Инкубационный период может длиться годами, но при глубоком истощении иммунитета появляются первые симптомы — температура 37,5–38 °С, слабость, увеличение лимфатических узлов. Затем возникают кожные высыпания — их количество может достигать нескольких сотен. Сыпь сначала выглядит как плотные красно-фиолетовые бугорки, которые со временем разрастаются и могут начать гноиться.
Со временем инфекция поражает кости, головной мозг, органы желудочно-кишечного тракта, органы дыхания.
Обнаружить болезнь помогут общий и биохимический анализы крови. В ОАК будет повышено СОЭ (скорость оседания эритроцитов), снижено количество эритроцитов и тромбоцитов. Биохимический анализ обнаружит увеличенную концентрацию печёночных ферментов АЛТ и АСТ, общего и непрямого билирубина.
Туберкулёз
Туберкулёз — это инфекционное заболевание, вызываемое микобактериями группы Mycobacterium tuberculosis complex. Как правило, инфекция поражает лёгкие, но может затрагивать и суставы, кости, глаза, кожу и даже нервную систему.
Симптомы туберкулёза очень разнообразны. Но чаще всего их можно разделить на две группы. Сперва у пациента с туберкулёзом развивается синдром интоксикации, затем — симптомы со стороны поражённого микобактериями органа.
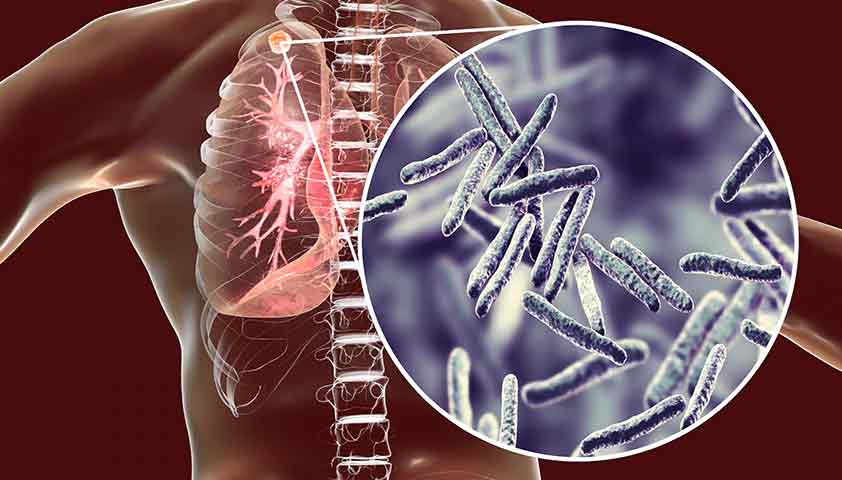
Туберкулёз — инфекционное заболевание, которое может развиться у ВИЧ-инфицированных пациентов
Признаки синдрома интоксикации:
- - умеренное повышение температуры тела, особенно по вечерам;
- - ночная потливость;
- - слабость, утомляемость;
- - снижение аппетита;
- - потеря веса;
- - головная боль;
- - раздражительность.
Риск развития туберкулёза у ВИЧ-инфицированных пациентов намного выше, чем у людей со здоровой иммунной системой, — иногда достаточно однократного случайного контакта.
При этом возбудители туберкулёза очень быстро размножаются в организме человека с ВИЧ и поражают другие органы и системы. Болезнь протекает намного тяжелее и может привести к летальному исходу.
Базовый анализ, который позволяет обнаружить туберкулёз, — микроскопическое исследование мокроты на наличие микобактерий туберкулёза: тест позволяет выявить около половины реальных случаев заболевания.
Есть и другие исследования, которые помогут обнаружить заболевание.
Внебольничная пневмония
Внебольничная пневмония — острое инфекционное заболевание, которое может быть вызвано вирусами, бактериями, грибами, простейшими. Всего известно более 100 возбудителей болезни, но чаще всего это пневмококки, микоплазмы, хламидофилы, гемофильная палочка, респираторные вирусы и золотистый стафилококк.
Основные признаки внебольничной пневмонии: быстрый подъём температуры до 38 °С и выше, слабость, головная боль, сухой кашель, который через несколько дней становится влажным — с мокротой ржавого или бурого цвета.
ВИЧ-инфицированные пациенты входят в группу риска по тяжёлому течению внебольничной пневмонии. У них часто возникают лёгочные и внелёгочные осложнения: абсцесс и гангрена лёгкого, плеврит (воспаление тканей, окружающих лёгкие), пиоторакс (гнойный плеврит), острая дыхательная недостаточность, септический шок, менингит, ДВС-синдром (бесконтрольное тромбообразование, которое протекает на фоне массивных кровотечений).
При подозрении на внебольничную пневмонию врач может назначить пациенту общий анализ крови и общий анализ мочи.
В анализе крови при пневмонии будут повышены лейкоциты и СОЭ (скорость оседания эритроцитов). В общем анализе мочи может обнаружиться высокое количество белка (протеинурия) и/или небольшое количество крови (гематурия).
Также при пневмонии повышается уровень маркеров воспаления: С-реактивного белка (СРБ), ферритина.
Маркер развития сепсиса на фоне внебольничной пневмонии — прокальцитонин.
Саркома Капоши
Саркома Капоши (ангиосаркома Капоши, ангиоэндотелиома кожи, множественная геморрагическая идиопатическая саркома Капоши) — злокачественное поражение кожи, слизистой оболочки рта, лимфатических узлов сосудистого происхождения.
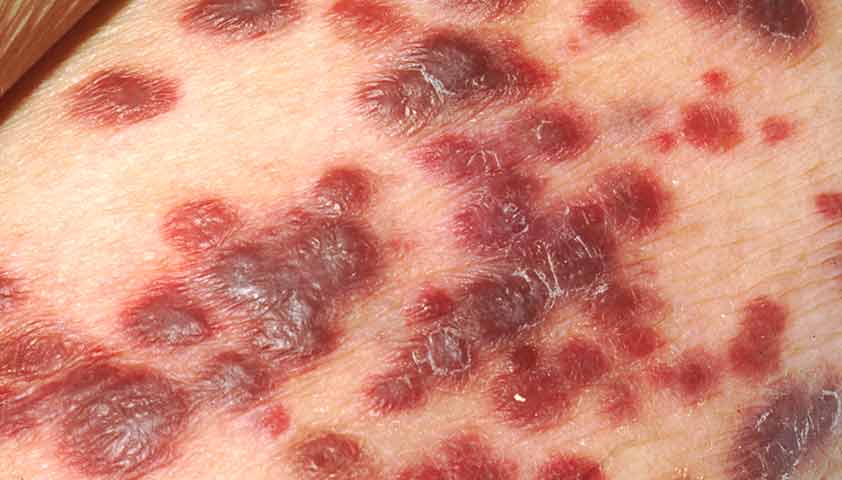
Среди людей со СПИДом распространённость саркомы Капоши может достигать 40–60%
Вначале на коже появляются плотные фиолетово-синие пятна, которые сливаются и образуют округлые узлы. Они постепенно растут и причиняют пациенту боль (особенно при давлении на узел), распространяются на лимфоузлы и внутренние органы. У пациентов со СПИДом саркома Капоши часто приводит к осложнениям — кровотечениям из распадающихся опухолей и сепсису (заражению крови).
С учётом того, что саркома Капоши чаще всего ассоциирована с ВИЧ, пациентам могут назначить прицельные исследования.
Диагностика ВИЧ-инфекции
Порядок проведения диагностики ВИЧ-инфекции строго регламентирован приказами Министерства здравоохранения РФ и включает в себя:
- - скрининговое исследование (анализ на антиген р24 и антитела к вирусу);
- - подтверждающее исследование методом иммуноблота в лаборатории городского центра СПИД.
В Лаборатории Гемотест скрининговое исследование можно сдать анонимно: достаточно указать год рождения и регион проживания. При анонимном исследовании персональные данные не регистрируются. Анализу присваивается цифровой код, по которому можно получить результаты тестирования.
Результаты анализа можно узнать в любом отделении Гемотест.
В ходе скринингового исследования в крови определяют антитела к ВИЧ первого и второго типа, а также их общий антиген — р24.
Есть также экспресс-тесты для скрининга ВИЧ, сделать которые можно в домашних условиях. Но надо понимать, что их точность будет ниже, чем у лабораторных исследований.
При этом для уточнения общего состояния здоровья и степени поражения органов и систем врач-инфекционист может назначить пациенту общий и биохимический анализ крови, анализ мочи, микроскопические исследования биологических жидкостей организма.
Лечение ВИЧ-инфекции
Вылечить ВИЧ невозможно. Но если как можно раньше начать специфическую высокоактивную антиретровирусную терапию (ВАРТ), то удастся предупредить развитие СПИДа.
Постоянная терапия позволит:
- - удерживать количество вируса на минимальном уровне (менее 200 мл копий в 1 мл крови);
- - сохранить достаточное количество T-лимфоцитов — клеток иммунной системы, которые атакует ВИЧ;
- - избежать развития СПИД-индикаторных заболеваний и их тяжёлых последствий;
- - обезопасить близких, половых партнёров и будущего ребёнка;
- - избежать мутаций вируса иммунодефицита человека, которые могут привести к тому, что терапия перестанет срабатывать;
- - сохранить приемлемое качество жизни.
Как и другие лекарства, препараты от ВИЧ в целом хорошо переносятся, но имеют побочные эффекты — это тошнота, головная боль, диарея, сухость во рту, нарушение сна. Как правило, такие неприятные ощущения проходят примерно в течение месяца после начала терапии. При необходимости врач-инфекционист может скорректировать лечение.
Если у ВИЧ-инфицированного человека уже развилось какое-то из СПИД-индикаторных заболеваний, специалист может назначить подходящие противовирусные или антибактериальные препараты или их комбинации. При этом лечение займёт больше времени, чем у людей, не инфицированных ВИЧ.
Терапию СПИД-индикаторных заболеваний обычно проводят в стационаре. А если состояние пациента тяжёлое, может потребоваться госпитализация в отделение интенсивной терапии или реанимации.
Прогноз
При своевременном начале лечения продолжительность жизни ВИЧ-инфицированных пациентов такая же, как и у здоровых людей. Поэтому крайне важно вовремя выявить заболевание и начать терапию.
При этом в мире есть так называемое ВИЧ-диссидентство (или ВИЧ-отрицание). Сторонники этого движения утверждают, что ВИЧ не существует, и сознательно отказываются от лекарственных препаратов, снижающих вирусную нагрузку в крови.
При этом некоторые ВИЧ-диссиденты уверены, что среди фармкомпаний существует заговор, цель которого — продавать «вредные» лекарства. Они пытаются лечить инфекцию альтернативными методами, что обычно приводит к летальному исходу. Кроме того, ВИЧ-диссиденты иногда скрывают свой статус от половых партнёров, тем самым провоцируя распространение инфекции.
Профилактика ВИЧ-инфекции
Меры профилактики заражения могут быть доконтактными и постконтактными.
Доконтактные меры профилактики ВИЧ-инфекции:
- - использование презервативов при половом контакте;
- - применение только стерильных или одноразовых инструментов при любых вмешательствах, которые травмируют кожу и слизистые оболочки;
- - отказ от приёма наркотиков;
- - регулярные скрининговые обследования на ВИЧ;
- - отказ от спиртных напитков (при их употреблении выше вероятность рискованного поведения и, как следствие, заражения ВИЧ).
Постконтактная профилактика проводится в течение 72 часов после предполагаемого заражения. Для подбора эффективных препаратов необходимо обратиться к врачу-инфекционисту.
Источники
- ВИЧ-инфекция. СПИД / Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека (Роспотребнадзор). 2019.
- Balamane M., Winters M. A., Dalai S. C., et al. Detection of HIV-1 in saliva: implications for case-identification, clinical monitoring and surveillance for drug resistance // The Open Virology Journal. 2010. Vol. 4. P. 88–93. doi:10.2174/1874357901004010088
- Deshpande A. K., Jadhav S. K., Bandivdekar A. H. Possible transmission of HIV infection due to human bite // AIDS Research and Therapy. 2011. Vol. 8. P. 16. doi:10.1186/1742-6405-8-16
- Halfon P., Giorgetti C., Khiri H., et al. Semen may harbor HIV despite effective HAART: another piece in the puzzle // PLoS One. 2010. P. e10569. doi:10.1371/journal.pone.0010569
- Politch J. A., Mayer K. H., Welles S. L., et al. Highly active antiretroviral therapy does not completely suppress HIV in semen of sexually active HIV-infected men who have sex with men // AIDS. 2012. Vol. 26(12). P. 1535–1543. doi:10.1097/QAD.0b013e328353b11b
- Московский городской центр профилактики и борьбы со СПИДом : официальный сайт. URL: https://spid.ru/
- ВИЧ / ВОЗ. 2021.
- ВИЧ/СПИД. Вопросы и ответы / ВОЗ. 2020.
- Покровский В. В. Лекции по ВИЧ-инфекции. М., 2018.
10. ВИЧ-инфекция у взрослых: клинические рекомендации / Национальная ассоциация специалистов по профилактике, диагностике и лечению ВИЧ-инфекции. М., 2020.
11. ВИЧ-инфекция в Российской Федерации по состоянию на 30 июня 2021 г. : справка / Федеральный научно-методический центр по профилактике и борьбе со СПИДом. 2021.
Частые вопросы
врач-эксперт







