Синдром Шёгрена

Синдром Шёгрена: общие сведения
Синдром Шёгрена — хроническое заболевание, при котором иммунная система по ошибке начинает атаковать железы внешней секреции. Так называют органы, которые вырабатывают жидкие вещества (секреты), необходимые для увлажнения кожи и слизистых оболочек.
Сильнее всего при синдроме Шёгрена страдают слёзные и слюнные железы — они воспаляются и перестают выполнять свои задачи. В результате возникает покраснение и ощущение жжения и песка в глазах, трудности с проглатыванием пищи, першение и сухой кашель.
Однако синдром Шёгрена не ограничивается только этими проявлениями. Со временем воспалительный процесс распространяется на кожу, суставы, лёгкие, нервную систему и другие органы.
Болезнь носит хронический характер — это значит, она развивается постепенно и сохраняется в течение всей жизни, а периоды обострения сменяются ремиссией РемиссияПериод, когда симптомы болезни временно ослабевают или исчезают..
История изучения синдрома Шёгрена
Довольно долгое время сухость слизистых оболочек глаз и рта считалась возрастной проблемой или побочным симптомом других заболеваний. И лишь в конце XIX века исследователи впервые обратили внимание на необычное состояние, при котором у людей одновременно увеличивались слюнные и слёзные железы. В 1888 году подобные случаи описал польско-австрийский хирург Йоханн Микулич-Радецкий, однако это была скорее внешняя характеристика, чем понимание сути болезни.
Настоящий прорыв произошёл в 1930-х годах благодаря шведскому офтальмологу Хенрику Шёгрену. Работая с пациентами, он заметил, что сильная сухость глаз у них нередко сочетается с сухостью во рту, болями в суставах и недомоганием.
Шёгрен понял, что перед ним не просто проблема с глазами, а более широкая патология, затрагивающая весь организм. К 1933 году врач собрал и описал 19 случаев болезни. Эти данные легли в основу его докторской диссертации.
В 1943 году австралийский офтальмолог Брюс Гамильтон перевёл диссертацию Шёгрена на английский язык. Благодаря этой публикации синдром, названный именем Хенрика Шёгрена, получил международное признание.
Во второй половине XX века учёные окончательно разобрались, что происходит в организме при синдроме Шёгрена, — выяснилось, что иммунная система по ошибке атакует железы внешней секреции.
Механизм развития синдрома Шёгрена
В основе болезни лежит сбой в работе иммунной системы. В норме иммунитет защищает организм от вирусов, бактерий, паразитов и токсинов. Но при аутоиммунных заболеваниях он воспринимает как врагов собственные клетки.
При синдроме Шёгрена основными мишенями становятся слёзные, слюнные, потовые, сальные, слизистые железы. Клетки иммунной системы — лимфоциты — проникают в них и вызывают хроническое воспаление. В результате железы повреждаются и перестают вырабатывать достаточное количество жидкости — слёз, слюны, пота и т. д.
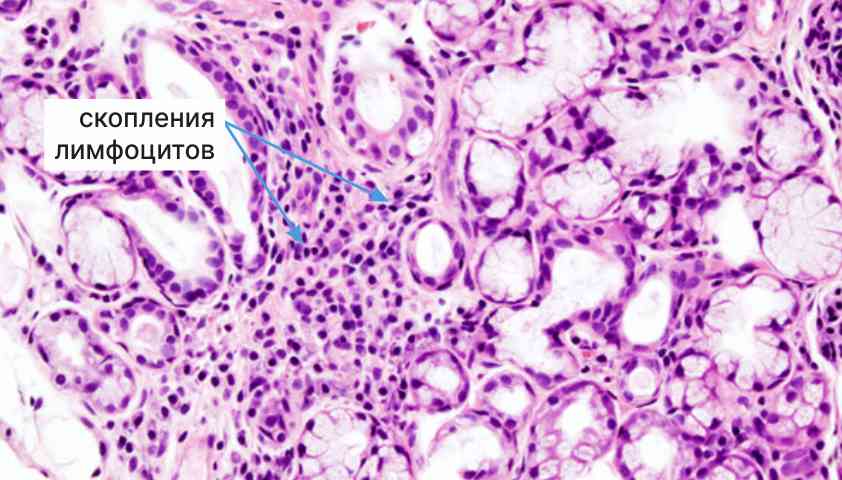
Скопления лимфоцитов в слюнной железе (фото под микроскопом). Автор: предположительно KGH, CC BY-SA 3.0, via Wikimedia Commons
Кроме того, из-за воспаления нарушается передача сигналов между железами и нервной системой. Например, головной мозг посылает слюнной железе команду «выделяй слюну», но та его просто «не слышит» и ничего не делает. Поэтому сухость слизистых оболочек при синдроме Шёгрена может возникнуть уже на самом раннем этапе болезни, когда железа ещё не слишком пострадала, но уже перестала получать от мозга «сообщения».
Со временем воспаление становится стойким и самоподдерживающимся: лимфоциты не только продолжают накапливаться в железах, но и вырабатывают аутоантитела — особые белки, которые «приклеиваются» к здоровым клеткам желёз. Иммунная система воспринимает клетки с метками-аутоантителами как мишени и ещё агрессивнее их атакует.
Железы начинают разрушаться более интенсивно, их функциональная ткань заменяется соединительной (рубцовой), а количество клеток, способных вырабатывать слёзы, слюну, пот и другие жидкости, сильно сокращается.
У некоторых людей воспаление перестаёт быть локальным и выходит за пределы желёз. Иммунные клетки начинают негативно воздействовать на другие ткани — суставы, кожу, лёгкие, почки.
Распространённость синдрома Шёгрена
Синдром Шёгрена считается одним из самых распространённых аутоиммунных заболеваний, хотя он часто остаётся недиагностированным в течение всей жизни. Это объясняется тем, что некоторые воспринимают симптомы болезни как возрастные изменения, последствия стресса или побочные эффекты лекарств.
По разным оценкам, синдром Шёгрена обнаруживается у 4–250 человек из 100 тыс., у женщин в 8–25 раз чаще, чем у мужчин. Пик заболеваемости приходится на возраст 35–50 лет.
Причины и факторы риска синдрома Шёгрена
Причины синдрома Шёгрена пока до конца не установлены. Исследователи описывают это заболевание как результат генетической предрасположенности и неблагоприятных факторов внешней среды, из-за которых иммунная система начинает по ошибке атаковать железы внешней секреции.
Факторы риска синдрома Шёгрена:
- генетические предпосылки. Вероятность болезни выше у людей, чьи родственники страдают аутоиммунными заболеваниями;
- пол и возраст. В большинстве случаев болезнь подтверждается у женщин в менопаузе;
- инфекции, вызванные вирусом Эпштейна — Барр, цитомегаловирусом, ретровирусом, герпес-вирусом 6-го типа;
- другие аутоиммунные заболевания, например ревматоидный артрит, системная красная волчанка;
- хронический стресс.
и делаем скидки до 30%
Начните экономить прямо сейчас!
Виды, симптомы и стадии развития синдрома Шёгрена
В зависимости от течения болезни различают два варианта синдрома Шёгрена — подострый и хронический.
Подострый вариант начинается довольно резко. Температура тела поднимается до 38–40 °C, появляется припухлость и боль в области околоушных слюнных желёз (они расположены перед ушами). Из-за отёка лицо может стать более округлым или грушевидным. Кожа в этой области натянута и блестит. Вместе с этим может возникнуть боль в суставах.
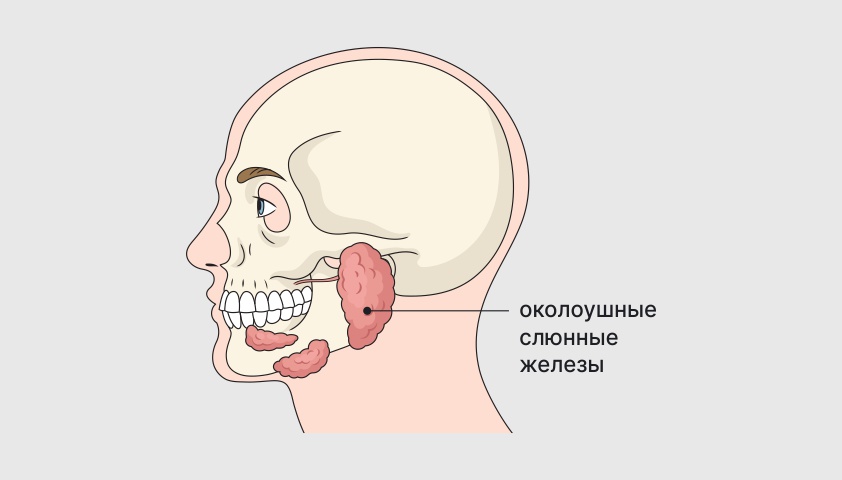
Околоушные железы вырабатывают слюну, которая увлажняет ротовую полость, помогает пережёвывать и проглатывать пищу, защищает зубы от кариеса
Хронический вариант развивается медленно. Сначала появляется сухость во рту, увеличиваются слюнные железы, глаза краснеют, формируется кариес. Лихорадки и недомогания при этом, как правило, нет.
Также выделяют несколько стадий развития синдрома Шёгрена. У каждой из них есть свои характерные признаки.
- дискомфорт и чувство распирания в области околоушных слюнных желёз — обычно во время еды
- повышение температуры тела до 37,1–38 °C
- выраженная сухость во рту (при этом слизистая оболочка полости рта становится ярко-розовой и легко травмируется)
- уменьшение количества слюны (она становится пенистой или вязкой)
- заеды в уголках рта
- кандидоз (молочница) полости рта
- быстропрогрессирующий кариес
- жжение, покраснение глаз, ощущение песка в них, светобоязнь
- увеличение подчелюстных, шейных, иногда заушных или околоушных лимфатических узлов
- потеря зубов из-за тяжёлого кариеса
- выраженная сухость глаз и, как следствие, образование язвочек на роговице (передней прозрачной части глазного яблока)
- суставные боли
- сыпь на коже
- онемение или жжение в руках и ногах
- реже — сбой в работе почек, лёгких
При синдроме Шёгрена оценивают не только течение и стадию болезни, но и степень её активности. При лечении она обычно снижается, а при обострении — повышается.
Степени активности синдрома Шёгрена:
- минимальная: воспаление выражено слабо, температура тела в норме или лишь слегка повышена, однако отмечается сухость слизистых оболочек глаз и полости рта;
- умеренная: сухость в глазах и во рту усиливается, могут увеличиваться слюнные железы, появляются суставные боли. Температура тела — около 37–37,5 °C;
- высокая: воспаление протекает очень интенсивно и может распространиться на сосуды, лёгкие, почки, нервную систему. Температура тела может достигать 38 °C и выше.
Осложнения синдрома Шёгрена
Если не начать лечение синдрома Шёгрена, могут развиться осложнения — прежде всего инфекции глаз, носовых пазух, дыхательных путей (в том числе синусит, бронхит, пневмония).
У женщин из-за сухости влагалища могут воспаляться бартолиновы железы Бартолиновы железыРасположены у входа во влагалище, вырабатывают увлажняющую жидкость., в области наружных половых органов возникает сыпь, похожая на генитальный герпес, а половой акт становится очень болезненным.
Кроме того, у людей с синдромом Шёгрена немного повышен риск некоторых онкологических заболеваний, прежде всего лимфомы — злокачественной опухоли, которая развивается в лимфатических узлах. Ключевые симптомы — значительное увеличение лимфоузлов (они при этом плотные, быстро растут), необъяснимая потеря веса, ночная потливость, выраженная слабость.
В 2–4% случаев болезнь захватывает центральную нервную систему. Это может привести к инсульту или воспалению спинного мозга.
При беременности на фоне синдрома Шёгрена повышается риск задержки развития плода и преждевременных родов. Однако в большинстве случаев болезнь не влияет на вынашивание ребёнка.
Диагностика синдрома Шёгрена
Диагностикой и лечением синдрома Шёгрена занимается терапевт или ревматолог. Также может потребоваться помощь других специалистов — офтальмолога, стоматолога, оториноларинголога (лора), гинеколога, невролога.
На приёме врач спросит, как давно у пациента появилось ощущение сухости в глазах или во рту, есть ли трудности с проглатыванием сухой пищи, быстро ли развивается кариес, увеличились ли околоушные слюнные железы. Также специалист обязательно уточнит, есть ли у пациента или его родственников аутоиммунные заболевания, какие лекарственные препараты он принимает.
Следующий этап — осмотр. Врач обратит внимание на слизистую оболочку полости рта, проверит состояние зубов и дёсен, прощупает подчелюстные, шейные, заушные или околоушные лимфатические узлы.
Чтобы оценить сухость глаз, врач может провести тест Ширмера. Для этого он возьмёт тест-полоску и осторожно зафиксирует её за нижним веком. Затем будет наблюдать, насколько активно полоска пропитывается слёзной жидкостью. Нормальный показатель — окрашивание тест-полоски на 10 мм за 5 минут. При синдроме Шёгрена полоска остаётся практически сухой.

Перед тем как выполнять тест Ширмера, нужно снять контактные линзы и убрать косметику с глаз. Автор: Jmarchn, CC BY-SA 3.0, via Wikimedia Commons
Лабораторная диагностика
Подтвердить диагноз «синдром Шёгрена» помогают лабораторные исследования.
При этом заболевании в общем анализе крови может снизиться уровень гемоглобина, лейкоцитов (белых кровяных телец), тромбоцитов (клеток, которые отвечают за свёртывание крови). Также нередко повышается СОЭ (скорость оседания эритроцитов), что указывает на активный воспалительный процесс.
В общем анализе мочи может обнаружиться повышенная концентрация белка, эритроцитов, глюкозы.
Ключевое исследование, которое помогает поставить диагноз, — анализ на антитела к белку SS-A (Ro). Если результат исследования положительный, значит, иммунная система атакует ткани собственного организма.
При синдроме Шёгрена повышенный уровень таких антител обнаруживается почти у 90% пациентов.
Дополнительно врач может назначить исследования, которые помогут выявить синдром Шёгрена и другие аутоиммунные заболевания.
Инструментальная диагностика
Инструментальные исследования помогают оценить состояние слюнных и слёзных желёз и проверить, не затронуты ли внутренние органы.
Один из основных методов — сиалография. Это рентген-исследование, при котором в проток слюнной железы вводят контрастное вещество и делают снимки. Это помогает увидеть изменения внутри железы, например расширение или повреждение слюнных протоков. Также могут провести сиалометрию — измерение количества слюны. Пациенту нужно будет в течение определённого времени собирать слюну в специальную пробирку, затем врач оценит, достаточно ли её вырабатывается.
Кроме того, при подозрении на синдром Шёгрена врач может рекомендовать УЗИ слюнных желёз. Это исследование помогает определить структуру слюнной железы и выявить признаки воспаления.
В некоторых случаях — для более детальной визуализации — проводят магнитно-резонансную томографию (МРТ).
Если диагноз остаётся неясным, выполняют биопсию малых слюнных желёз — обычно берут маленький участок ткани из внутренней поверхности нижней губы, а затем изучают его под микроскопом. Это позволяет обнаружить скопления иммунных клеток, характерные для синдрома Шёгрена.
Дифференциальная диагностика
Сухость слизистых оболочек глаз и полости рта, повышенная утомляемость, суставные боли не всегда связаны с синдромом Шёгрена. Иногда такое состояние вызвано другими заболеваниями, приёмом лекарственных препаратов, естественными возрастными изменениями. Поэтому врачу важно провести дифференциальную диагностику.
Лечение синдрома Шёгрена
Главные задачи лечения — уменьшить воспаление, справиться с симптомами болезни и предотвратить серьёзные осложнения.
Пациентам с таким диагнозом рекомендуется обязательно использовать увлажнители воздуха, регулярно ухаживать за зубами и использовать фторсодержащие зубные пасты, не затягивать с лечением инфекций.
Лекарственные препараты, которые применяют при синдроме Шёгрена:
- глазные капли «искусственная слеза» — препарат, близкий по составу к естественным слезам;
- противовоспалительные глазные капли;
- увлажняющие гели и растворы для полости рта;
- препараты, которые стимулируют выработку слюны.
Эти препараты не устраняют причину болезни, но значительно облегчают симптомы.
Если болезнь затрагивает суставы, сосуды, нервы, лёгкие или почки, требуется более серьёзная терапия — глюкокортикоиды (уменьшают активность иммунной системы), цитостатики (подавляют избыточную активность иммунных клеток, применяются при более тяжёлых формах болезни).
Прогноз и профилактика синдрома Шёгрена
Синдром Шёгрена — хроническое заболевание: полностью вылечить его нельзя, но контролировать и сдерживать развитие обострений можно.
Благодаря терапии у большинства пациентов болезнь протекает относительно спокойно и сопровождается в основном только сухостью слизистых оболочек глаз и полости рта. Такое состояние может длиться годами, но не приводить к осложнениям.
У некоторых людей с синдромом Шёгрена развивается лимфома — злокачественная опухоль, которая возникает в лимфатических узлах.
Специфической профилактики синдрома Шёгрена нет, так как причины болезни точно неизвестны. Однако можно снизить риск её развития — не запускать инфекции, держать под контролем другие хронические и аутоиммунные заболевания (если они были ранее подтверждены), по возможности избегать стресса, не курить, вести здоровый образ жизни и не забывать о регулярной физической активности.
Источники
- Ревматология : национальное руководство / под ред. Е. Л. Насонова, В. А. Насоновой. М., 2008.
- Еловикова Т. М., Григорьев С. С. Сухой синдром (синдром Шёгрена): проявления в полости рта : учебное пособие. Екатеринбург, 2018.
- Васильев В. И. Клиника, диагностика и дифференциальная диагностика болезни Шёгрена // Русский медицинский журнал. Регулярные выпуски. 2008. №10. С. 638.
- Логвиненко О. А., Васильев В. И. Ассоциация между болезнью Шёгрена и лимфомами // Научно-практическая ревматология. 2006. №3. С. 67–76.
Частые вопросы
врач-эксперт







