Патологический кифоз
Кифоз: общие сведения
Если посмотреть на позвоночник сбоку, то можно заметить, что у него есть несколько естественных изгибов. Два из них — кифозы — расположены в зоне груди и крестца и направлены назад. Ещё два — лордозы — находятся в области шеи и поясницы, направлены вперёд.
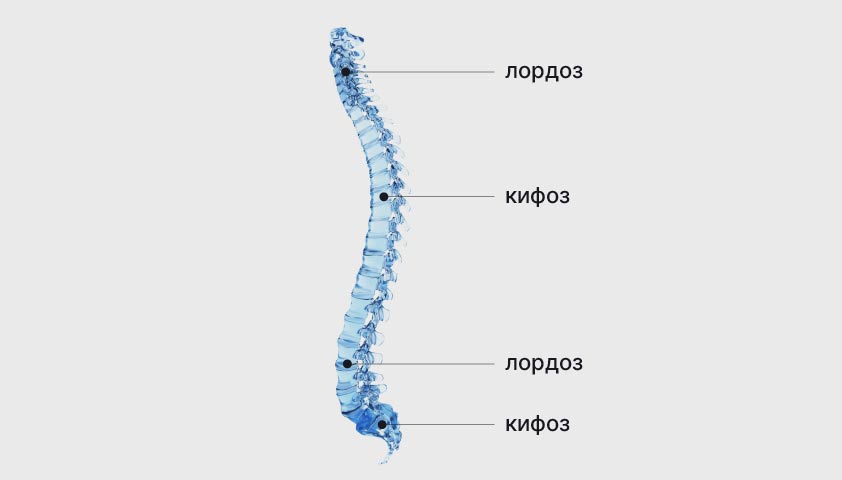
Физиологические изгибы придают позвоночному столбу форму, напоминающую латинскую букву S
Благодаря кифозам и лордозам человек удерживает равновесие, его движения правильно скоординированы, а нагрузка на позвонки при ходьбе смягчена.
В норме угол грудного кифоза составляет примерно 20–40°. Однако если этот показатель увеличивается, то осанка меняется: плечи подаются вперёд, а верхняя часть спины выглядит выпуклой. Такое состояние называется патологическим кифозом.

Слева норма, справа — патологический кифоз
и делаем скидки до 30%
Начните экономить прямо сейчас!
Причины патологического кифоза
В зависимости от причин патологический кифоз может быть врождённым или приобретённым.
Основные причины врождённого кифоза:
- аномалии развития позвонков;
- синдром Клиппеля — Фейля — врождённая аномалия, при которой у человека сращены два или больше шейных позвонка;
- опухоли нервной ткани, которые приводят к деформации костей;
- мукополисахаридозы — нарушения обмена веществ, вызывающие искривление скелета;
- болезнь Шейермана — Мау — генетическое заболевание, при котором три и более шейных позвонка приобретают неправильную форму;
- spina bifida (спина бифида) — расщепление позвоночника.
Spina bifida можно заметить невооружённым глазом: на спине ребёнка с таким пороком развития обнаруживается выступающий мешок, в котором находится спинной мозг и его оболочки.
Кроме того, врождённый кифоз может развиться у плода, если женщина во время беременности перенесла тяжёлые инфекции, употребляла алкоголь и наркотические вещества, страдала гестационным сахарным диабетом или испытывала дефицит витаминов и минералов, необходимых для правильного развития ребёнка.
Основные причины приобретённого кифоза:
- нарушение осанки, малоподвижный образ жизни;
- остеопороз. Из-за снижения плотности костной ткани позвонки становятся более хрупкими и подверженными деформации;
- дегенеративно-дистрофические заболевания позвоночника, в обиходе известные как остеохондроз;
- травмы и воспалительные заболевания позвоночника (например, остеомиелит);
- злокачественные опухоли позвоночника или метастазы из других органов;
- дефицит витамина D и кальция. Эти вещества критически важны для поддержания здоровья костей.
Риск развития патологического кифоза выше у людей, которые ведут малоподвижный образ жизни, много времени проводят в сидячем положении, страдают ожирением.
Виды и степени тяжести патологического кифоза
Распространённые виды патологического кифоза — функциональный, дорзальный юношеский, посттравматический.
Функциональный кифоз
Функциональный, или постуральный, кифоз — наиболее лёгкая и обратимая форма болезни. Искривление позвоночника при этом не связано с нарушением структуры позвонков, а вызвано привычкой сутулиться, неправильной позой при сидении, гиподинамией, слабостью мышц спины.
Кроме того, постуральный кифоз часто связан с длительным использованием гаджетов.

Долгое сидение за компьютером или смартфоном приводит к неправильной осанке — это называют text neck, или «текстовой шеей»
Дорзальный юношеский кифоз
Дорзальный юношеский кифоз, или болезнь Шейермана — Мау, — это генетическое заболевание, симптомы которого проявляются у подростков 12–17 лет, в период интенсивного роста.
При таком виде кифоза передние части позвонков растут медленнее, чем задние. Из-за этого позвонки деформируются, приобретают клиновидную форму, а также образуются узелки Шморля — грыжи межпозвонковых дисков, при которых мягкие ткани выпячиваются в тела соседних позвонков.
Посттравматический кифоз
Такой кифоз обычно возникает после травм позвоночника. В числе наиболее распространённых причин — компрессионные переломы позвонков Компрессионный перелом позвоночникаТравма, при которой тело одного или нескольких позвонков сдавливается., взрывные переломы (когда тело позвонка раздроблено на несколько осколков), повреждение связок позвоночника, переломы при остеопорозе.
Если деформация позвонков очень сильная, может потребоваться операция на позвоночнике.
Степени тяжести патологического кифоза
В зависимости от угла искривления позвоночника различают четыре степени тяжести кифоза.
Степени тяжести патологического кифоза:
- первая: угол искривления менее 40°, отмечается лёгкая сутулость;
- вторая: угол искривления 40–50°, появляется боль в спине;
- третья: угол искривления 51–70°, есть выраженный болевой синдром;
- четвёртая: угол более 70°, развиваются тяжёлые осложнения — дыхательная недостаточность, сбои в работе сердца.
Симптомы патологического кифоза
Симптомы кифоза зависят от степени искривления позвоночника, а также от возраста пациента и состояния его здоровья.
- Небольшое округление спины в области грудного отдела, которое можно исправить волевым усилием
- Смещение головы вперёд
- Дискомфорт между лопатками после физической нагрузки
- Округление спины (плечи и грудь при этом подаются вперёд или вниз)
- Ноющая, тянущая боль в спине (прежде всего между лопатками)
- Напряжение мышц в зоне лопаток
- Быстрая утомляемость при физических нагрузках
- Неглубокое дыхание из-за ограниченной подвижности рёбер
- Небольшой горб
- меньшение роста из-за деформации позвоночника
- Постоянная боль в спине, которая возникает даже после небольших нагрузок или при вдохе, отдаёт в рёбра
- Спазм мышц спины
- Ограничение подвижности грудного отдела, невозможность вдохнуть полной грудью
- Снижение объёма лёгких
- Учащённое сердцебиение при физической активности
- Значительное уменьшение роста
- Сильное смещение головы вперёд (подбородок может буквально утыкаться в грудь)
- Мучительная боль в спине, прострелы при движении
- Слабость мышц спины
- Нарушение координации, неустойчивая ходьба
- Выраженная дыхательная недостаточность
- Одышка даже в покое
- Изжога
- Учащённый пульс
Если вместе с кифозом возник сколиоз, то может появиться асимметрия лопаток — одна будет расположена выше другой.
Осложнения патологического кифоза
Патологический кифоз — это не просто плохая осанка, а серьёзная проблема со здоровьем, которая в перспективе может отразиться на многих внутренних органах и системах.
Основные осложнения патологического кифоза:
- со стороны дыхательной системы: снижение жизненной ёмкости лёгких (уменьшение объёма воздуха, который человек способен вдохнуть и выдохнуть), склонность к лёгочным инфекциям;
- со стороны сердечно-сосудистой системы: смещение сердца из-за деформации грудной клетки, сердечная недостаточность;
- со стороны нервной системы: выраженная слабость мышц, паралич;
- со стороны опорно-двигательного аппарата: хроническая боль в спине, ускоренное разрушение суставов, неустойчивость и шаткость походки;
- со стороны пищеварительной системы: гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — заброс содержимого желудка в пищевод.

При снижении жизненной ёмкости лёгких у человека возникает одышка и сухой изнуряющий кашель
Кроме того, у людей, страдающих патологическим кифозом, нередко развивается депрессия, связанная с неприятием своего внешнего вида.
Если не начать лечить выраженное искривление позвоночника, то оно будет прогрессировать.
Диагностика патологического кифоза
Есть способ, который помогает самостоятельно выявить патологический кифоз, — тест у стены. Человеку нужно встать спиной к стене и прижать к ней затылок, лопатки, ягодицы и пятки. Если между поясницей и стеной проходит кулак, это может указывать на гиперкифоз.
Однако поставить точный диагноз, связанный с патологическим кифозом, может только врач — травматолог-ортопед, ревматолог или невролог.
На приёме специалист спрашивает, какие жалобы есть у пациента, случались ли у него травмы позвоночника — ушибы, переломы.
Факторы, которые могут указывать на патологический кифоз:
- боль в верхней части спины или между лопатками, которая сохраняется в течение 3 месяцев и дольше;
- боль усиливается при длительном сидении или стоянии, может сохраняться в покое;
- обезболивающие средства не помогают или дают лишь кратковременное облегчение;
- видна сутулость;
- пациенту сложно разогнуть и выпрямить спину;
- даже при небольшой физической нагрузке возникает одышка.
После опроса врач проводит осмотр — проверяет, в каком состоянии кожа, нет ли отёка, припухлости, синяков в области позвоночника.
По очертаниям позвоночного столба под кожей, а также по положению тела при взгляде сбоку врач может заподозрить патологический кифоз.
Чтобы уточнить диагноз, он назначает дополнительные инструментальные исследования — рентгенографию, компьютерную или магнитно-резонансную томографию.
Рентгенография — быстрый и недорогой способ сканирования, который выдаёт двухмерное изображение позвоночника и позволяет выявить травмы, переломы позвонков и патологическое искривление позвоночного столба.
Компьютерная томография (КТ) — «продвинутый» вариант рентгена, который делает снимки послойно. В результате получается не плоское изображение, а настоящая трёхмерная модель позвоночника, что позволяет определить плотность костной ткани, более точно провести измерения различных параметров костных структур позвоночника.
Магнитно-резонансная томография (МРТ) — метод, позволяющий детально визуализировать межпозвонковые диски, спинной мозг, нервные корешки и другие мягкие ткани позвоночника в виде трёхмерной модели.
Лечение патологического кифоза
Главные задачи лечения — восстановить физиологический изгиб позвоночника, устранить боль, предотвратить осложнения.
Ключевой метод лечения патологического кифоза — лечебная физкультура (ЛФК). Она помогает укрепить ослабленные мышцы спины, растянуть укороченные грудные мышцы, улучшить подвижность позвоночника.
Подбирать упражнения должен врач. Выполнять их нужно будет ежедневно, в течение 20–30 минут, под контролем инструктора ЛФК или физиотерапевта, чтобы избежать ошибок и перегрузок.
Упражнения, которые может рекомендовать врач:
- разгибания в грудном отделе на фитболе — большом гимнастическом мяче;
- сведение лопаток;
- «ласточка» лёжа на животе;
- растяжка грудных мышц у стены или в дверном проёме;
- «кошка — корова»: поочерёдное прогибание и выгибание спины, стоя на четвереньках.
Массаж помогает снять мышечные спазмы, улучшить кровообращение, расслабить перенапряжённые мышцы и повысить эластичность связок.
Физиотерапия усиливает эффект ЛФК и массажа. Для лечения патологического кифоза применяют магнито- и лазеротерапию (снятие воспаления и боли), ультразвук (расслабление глубоких мышц), электростимуляцию (укрепление мышц).
Курс физиотерапии обычно состоит из 10–15 процедур.
При выраженном кифозе показаны ортопедические корсеты и реклинаторы, позволяющие зафиксировать позвоночник в правильном положении, а также ортопедические стельки — если гиперкифоз сопровождается плоскостопием.

Реклинатор, или корректор осанки, помогает позвоночнику принять более правильное положение
При сильной боли и воспалении также применяют лекарства — нестероидные противовоспалительные средства, миорелаксанты, антидепрессанты.
Операция может потребоваться пациентам с выраженной деформацией позвоночного столба, которая сопровождается защемлением нерва.
Хирурги проводят два основных типа операций — декомпрессию и стабилизацию. При декомпрессии врач снимает давление на нервную структуру, а при стабилизации укрепляет позвоночник.
Прогноз и профилактика патологического кифоза
Прогноз зависит от причины патологического кифоза, степени деформации позвоночника и адекватности лечения.
В большинстве случаев, особенно если заболевание выявлено на ранней стадии, у детей и молодых людей, прогноз благоприятный — удаётся полностью восстановить нормальный изгиб позвоночника.
При врождённом или посттравматическом кифозе, когда позвонки имеют выраженную клиновидную форму, а деформация стала жёсткой и необратимой, лечение помогает уменьшить боль, улучшить подвижность грудного отдела и предотвратить прогрессирование болезни, хотя полностью исправить изгиб в таких случаях невозможно.
Профилактика направлена на то, чтобы предотвратить искривление позвоночника и сохранить правильную осанку.
Основные меры профилактики кифоза:
- поддерживать правильную осанку: следить, чтобы плечи были расправлены, не сутулиться, не прогибать поясницу и не вытягивать голову вперёд;
- поддерживать физическую активность, которая помогает мягко укреплять мышцы спины. Особенно полезны плавание кролем, йога, пилатес, растяжка;
- следить за весом;
- для сна использовать ортопедический матрас средней жёсткости, поддерживающий естественные изгибы позвоночника, и ортопедическую подушку, которая обеспечивает комфортное положение головы, не перенапрягающее шею;
- располагать монитор компьютера на уровне глаз, чтобы спина при этом находилась в вертикальном положении.
Источники
- Дегенеративные заболевания позвоночника : клинические рекомендации / Минздрав РФ. 2022.
- Остеохондроз позвоночника : клинические рекомендации / Общероссийская общественная организация «Ассоциация травматологов-ортопедов». 2016.
- Сурская Е. В. Современные аспекты лечения дорсопатии // Русский медицинский журнал. 2009. №20. С. 1311–1314.
Частые вопросы
врач-эксперт







